Clear Sky Science · zh
与病毒相关的血液恶性肿瘤中的免疫逃逸机制与治疗进展
病毒与血液中的隐匿癌症
大多数人把病毒与感冒或流感等短期疾病联系在一起。但少数病毒可以在体内长期潜伏,数年后促发严重的血液系统癌症,如淋巴瘤和白血病。本文综述汇集了科学家们关于这些病毒如何躲避免疫防御的最新认识,以及这些认知如何为更精准、毒性更低的治疗开辟道路。
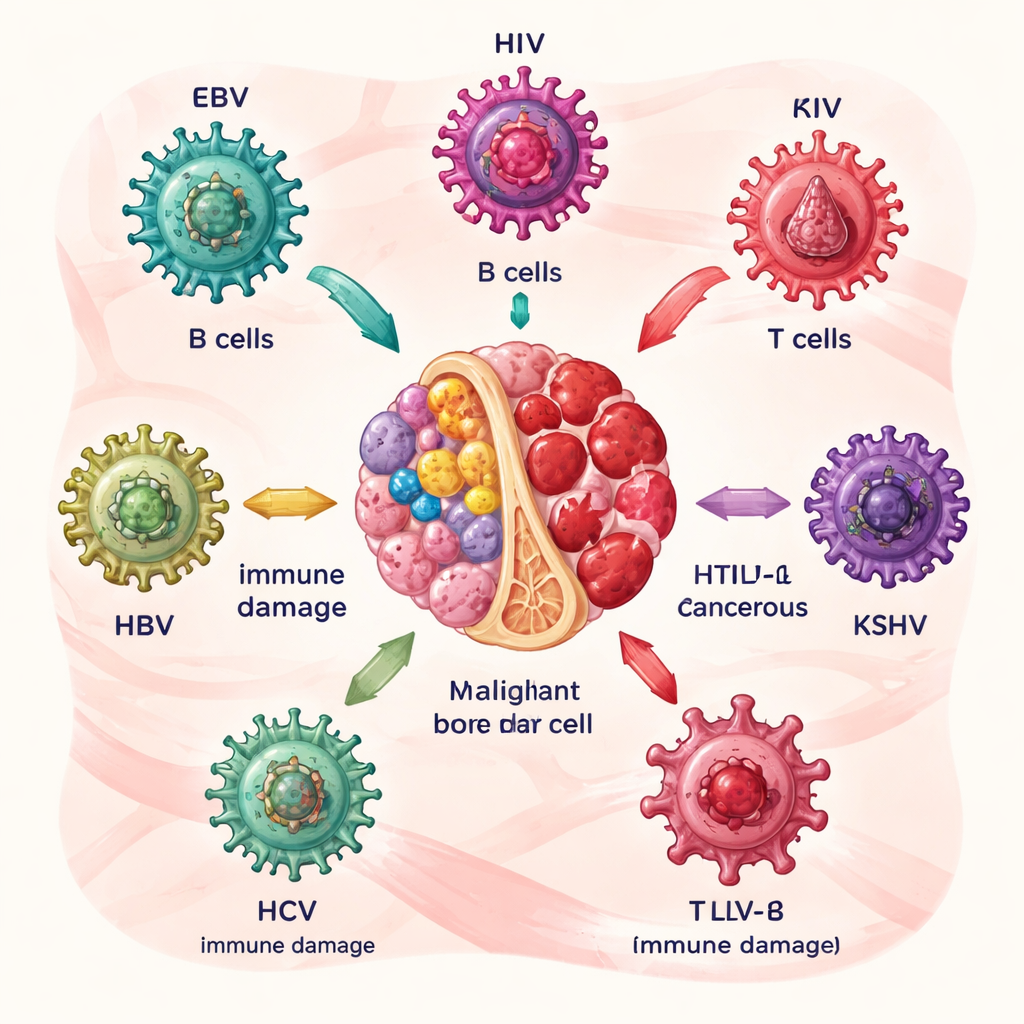
某些病毒如何为血液癌症埋下伏笔
作者首先描述了六类主要“罪魁祸首”:EB病毒(EBV)、人类免疫缺陷病毒(HIV)、人类T细胞白血病病毒1型(HTLV‑1)、卡波西肉瘤相关疱疹病毒(KSHV),以及乙型和丙型肝炎病毒(HBV和HCV)。每一种病毒以各自的方式侵袭血液或免疫细胞。EBV和HCV主要扰动产生抗体的B细胞;HTLV‑1攻击T细胞;HIV削弱整体免疫系统;KSHV促进某些白细胞的异常增殖;HBV和HCV则可潜伏于淋巴细胞和干细胞中。多年累积下来,病毒蛋白促使被感染细胞过度增殖、逃避正常细胞凋亡并积累DNA损伤,从而逐步提高淋巴瘤及相关疾病的风险。
癌细胞如何学会躲避免疫系统
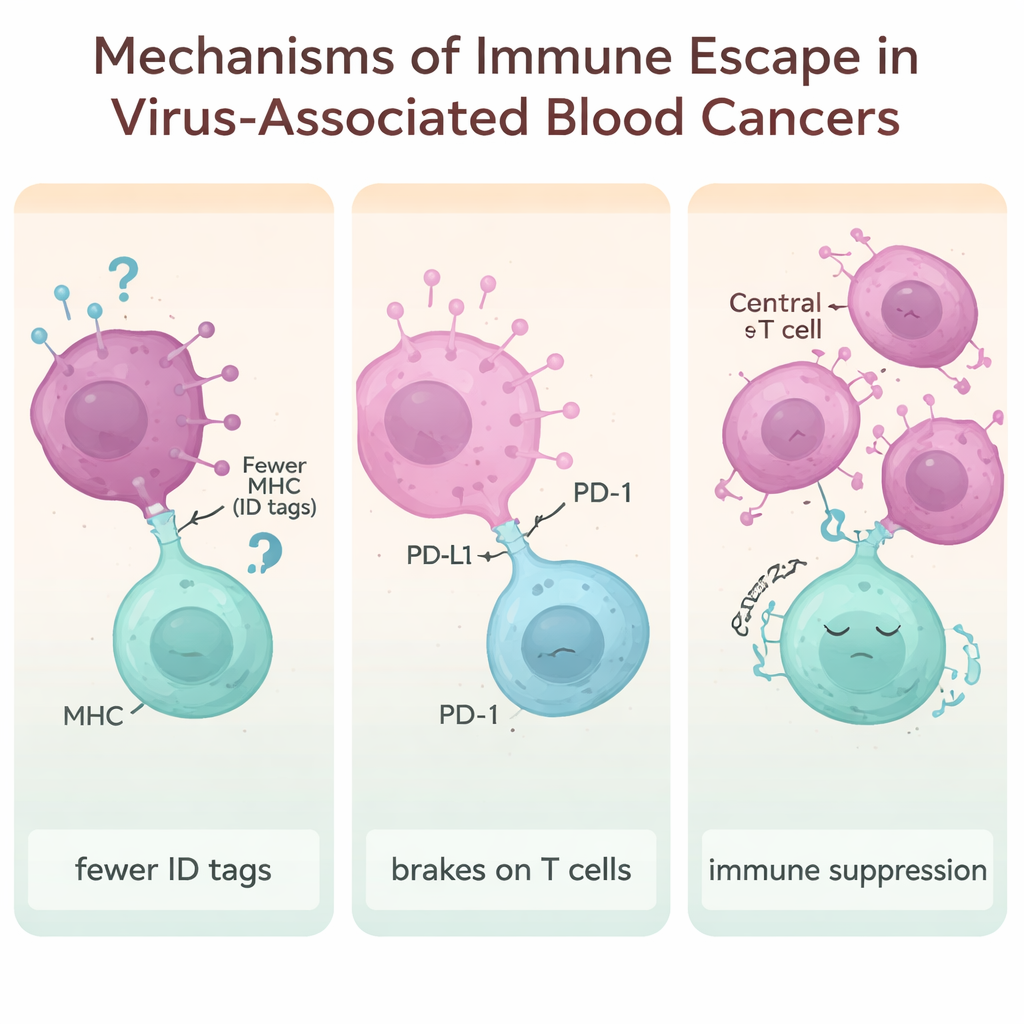
论文的一个核心主题是“免疫逃逸”——病毒驱动的癌症用来对抗或隐匿于免疫防御的种种把戏。一种策略是降低细胞表面的分子“身份证”(即MHC分子),而T细胞通常通过这些分子来识别异常。来自EBV、HTLV‑1、HIV和HBV的病毒蛋白可以下调这些身份证,使异常细胞更难被识别并被攻击。另一种手段是利用免疫“刹车”,如PD‑1、PD‑L1、CTLA‑4、LAG‑3和TIM‑3。当这些检查点分子过度活跃时,T细胞会衰竭、反应迟钝。许多与病毒相关的淋巴瘤表现出这些“刹车”水平显著升高,尤其是在与EBV和HBV相关的肿瘤中。
免疫细胞从战士变成和平维护者
综述还强调了一个更为细腻的策略:重塑免疫微环境以有利于肿瘤。调节性T细胞——一类通常用于抑制过度炎症的T细胞亚群——可被长期存在的病毒感染扩增和激活。诸如IL‑10和TGF‑β等免疫信号促进这些调节细胞增殖并抑制邻近的“杀伤性”T细胞。在HTLV‑1、HBV和HIV等慢性感染中,这种偏向性的免疫平衡为新生的癌细胞创造了保护性屏障,使机体更难发起有效反应。
基于病毒弱点的新治疗策略
借助对这些机制更清晰的认识,研究者正在开发针对病毒机械或被扭曲的免疫景观的特异性疗法。小分子药物正被设计用来阻断来自EBV和HTLV‑1的关键病毒蛋白,甚至将其标记以便在细胞内被降解。免疫检查点抑制剂——释放PD‑1/PD‑L1或CTLA‑4“刹车”的抗体——正在多种病毒相关淋巴瘤中进行测试,常与标准化疗联合使用。溶瘤病毒经过工程改造,可选择性感染并裂解癌细胞,同时激发新的免疫反应,已进入早期试验。同时,更复杂的方法如病毒特异性T细胞输注、CAR‑T细胞疗法和治疗性疫苗,旨在重建或再训练免疫系统,使其更高效且更持久地识别病毒靶点和肿瘤细胞。
这对患者与未来护理意味着什么
综合而言,文章认为与病毒相关的血液癌症并非只是附带病毒的普通肿瘤。它们是依赖于病毒、血细胞与免疫系统之间长期拉锯战而存在的疾病。通过明确病毒如何帮助癌细胞隐藏与生存,医生可以设计更聪明的治疗组合以堵截逃逸通路、唤醒衰竭的免疫细胞并直接清除被病毒感染的细胞。尽管许多策略仍处于临床试验阶段,它们指向一个未来:这些复杂癌症的患者可能会获得更个性化、更有效的治疗——在某些情况下实现长期控制甚至治愈。
引用: Li, T., Wang, C., Xiao, Q. et al. Immune escape mechanisms and therapeutic advances in virus-associated hematological malignancies. Blood Cancer J. 16, 24 (2026). https://doi.org/10.1038/s41408-026-01453-7
关键词: 病毒相关淋巴瘤, 免疫逃逸, 免疫检查点治疗, CAR-T与T细胞治疗, 治疗性癌症疫苗