Clear Sky Science · tr
Bhutan’da tüberküloz tedavisinin başarısız sonuçlarını öngören faktörler: Kapsamlı ulusal tüberküloz izlemi verileri kullanılarak yapılan geriye dönük bir çalışma
Günlük yaşam için neden önemli
Tüberküloz (TB) genellikle geçmişin bir hastalığı olarak görülse de, hâlâ dünyada neredeyse tüm diğer enfeksiyonlardan daha fazla insanı öldürüyor. Bhutan’dan gelen bu çalışma, bakım ücretsiz ve yakından izlenirken TB tedavisinin gerçekte ne kadar iyi işlediğine dair nadir ve ülke genelinde bir bakış sunuyor. Güçlü sağlık hizmetlerine rağmen bazı hastaların neden hâlâ öldüğünü veya tedavide başarısız olduğunu anlamak, Bhutan’da ve benzer zorlukları olan diğer ülkelerde daha fazla hayat kurtarmaya yönelik yollar gösterebilir.

TB bakımına ülke çapında bir bakış
Araştırmacılar, 2018–2021 yılları arasında Bhutan’da TB tedavisi gören herkese ait kayıtları, tüm kamu sağlık kurumlarından bilgi toplayan ulusal ve web tabanlı bir izleme sisteminden inceledi. Toplamda 3.619 hasta tedaviye başladı ve 3.330’unun son durumu kaydedilmişti. Araştırma ekibi hastaları yaşa, cinsiyete, ikamet yerine, TB’nin vücuttaki yerine (akciğer veya diğer organlar), enfeksiyonun ilaç duyarlı mı yoksa ilaç dirençli mi olduğuna ve daha önce tedavi görüp görmediklerine göre gruplayarak değerlendirdi. Dünya Sağlık Örgütü’nün standart tanımlarını kullanarak sonuçları başarılı (iyileşme veya tedaviyi tamamlama) veya başarısız (ölüm, tedavi başarısızlığı veya takipten kayıp) olarak sınıflandırdılar.
Çok yüksek başarı, ama ölümler hâlâ var
Sonuçlar cesaret vericiydi: bilinen sonuçlara sahip hastaların %96,2’sinde tedavi başarılıydı. Yaklaşık yarısı tüm ilaçlarını tamamlamış, biraz daha az bir kesim ise laboratuvar testleriyle doğrulanmış biçimde iyileşmişti. Sadece %3,8’inde başarısız sonuç görüldü: bu hastaların çoğu tedavi sırasında yaşamını yitirmiş, çok daha azı tedavide başarısız olmuş veya bakım için gelmeyi bırakmıştı. Bu başarı oranı küresel hedef olan %90’ın üzerinde ve birçok diğer ülkenin sonuçlarıyla benzer ya da daha iyi düzeyde. Yazarlar, Bhutan’ın ücretsiz sağlık hizmetleri, güçlü aşı programı ve düşük HIV oranlarının TB tedavisinin başarılı olmasında yardımcı olduğunu öne sürüyorlar.
Tedavi başarısız olduğunda kimler en çok risk altında?
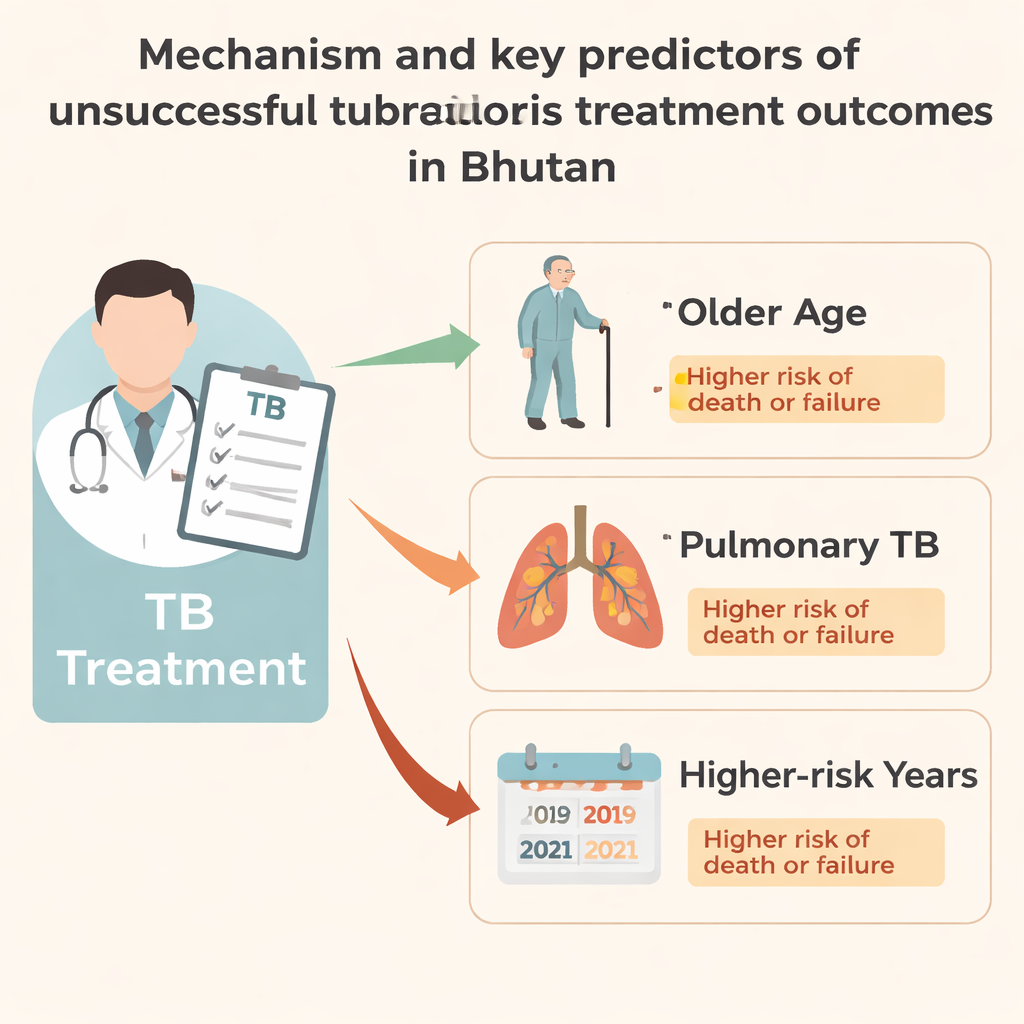
Genel görünüm güçlü olsa da çalışma, daha yüksek riskle karşı karşıya olan grupları öne çıkarıyor. Özellikle 60 ve üzeri yaşlardaki yetişkinler, çocuklar ve ergenlere göre başarısız sonuç alma olasılığı dört kattan fazla daha yüksekti. Akciğer TB’si olan hastalar, diğer organlardaki hastalardan daha sıklıkla ölüme veya tedavi başarısızlığına maruz kalıyordu—bunun nedeni muhtemelen akciğer hastalığının genellikle daha ağır bir enfeksiyonu yansıtması ve vücut üzerinde daha zorlu etkileri olmasıdır. Başarısız sonuçlar 2019 ve 2021 yıllarında daha sık görüldü. Yazarlar 2021’deki sorunları COVID-19 kapanmaları, personel görevlendirme değişiklikleri ve poliklinik ziyaretleri ile kayıt tutmadaki aksamalara bağlıyor; bu, pandemide TB’de görülen küresel gerileme raporlarıyla uyumlu.
Rakamların ardındaki desenler
TB vakaları ülke genelinde eşit dağılmamıştı. Vakaların çoğu, nüfus yoğunluğunun daha yüksek ve sağlık hizmetlerinin daha yoğun olduğu batı bölgesinde, özellikle başkent ilçesinde görüldü. Hastalar arasında en büyük meslek grubu öğrencilerdi; bu durum sınıflardaki ve yurtlardaki kalabalıklaşmayı yansıtıyor olabilir. Küçük ama önemli sayıda sağlık çalışanının da TB geliştirmiş olması, birinci hat personelini düzenli tarama ve enfeksiyon kontrolüyle koruma gereğini vurguluyor. İlginç şekilde, ilaç dirençli TB vakalarında bile tedavi başarısı yüksekti; muhtemelen bu hastaların tedavilerinin erken döneminde yoğun hastane bakımı, beslenme desteği ve yakın izlemeden yararlanması bunun nedeni olabilir.
Bhutan nasıl daha da iyi olabilir
Yazarlar, kalan temel zorluğun yaşlı yetişkinlerde ve akciğer TB’si olan kişilerdeki ölümleri önlemek olduğunu savunuyor. Özellikle yüksek yük taşıyan ilçelerde, okullarda ve yaşlı topluluklarda daha aktif taramayla daha erken tanı konulmasını öneriyorlar. Ayrıca ölümlerin en olası olduğu tedavinin ilk aylarında daha yakın takip ve kilo, eşlik eden hastalıklar ve tedavi uyumu gibi faktörlerin daha iyi kaydedilmesini talep ediyorlar. Gelecekte, uzun hastane kalışları yerine güvenli ev izolasyonu, basit hatırlatma sistemleri ve teşvikler gibi daha “hasta merkezli” yaklaşımlar; hastaların tedaviyi tamamlamasına yardımcı olabilir, aynı zamanda damgalamayı ve ekonomik yükü azaltabilir.
TB ile mücadele için bunun anlamı nedir?
Bir yetişkin okuyucu için ana çıkarım şudur: Bhutan’da olduğu gibi bakım ücretsiz, düzenli ve titizlikle izlendiğinde TB tedavisi şaşırtıcı derecede iyi sonuç verebilir. Yine de böyle güçlü bir sistemde bile yaşlılar ve akciğer hastalığı olanlar savunmasız kalıyor ve COVID-19 pandemisi gibi kesintiler ilerlemeyi hızla aşındırabiliyor. Bu yüksek riskli gruplara ekstra ilgi ve destek göstererek ve veri sistemlerini keskinleştirerek, Bhutan TB ölümlerini daha da azaltma ve bu kadim hastalığı sona erdirmeyi hedefleyen diğer ülkelere örnek olma şansına gerçekten sahip.
Atıf: Dorji, T., Tshering, K., Adhikari, L. et al. Predictors of unsuccessful tuberculosis treatment outcome in Bhutan: A retrospective study using comprehensive national tuberculosis surveillance data. Sci Rep 16, 7535 (2026). https://doi.org/10.1038/s41598-026-38023-7
Anahtar kelimeler: tüberküloz tedavisi, Bhutan halk sağlığı, tedavi sonuçları, ilaç direnci gösteren TB, yaşlı hastalar