Clear Sky Science · tr
Avustralya’da Mycoplasma genitalium’un hastalık maliyeti: direnç rehberli tedaviyi içeren insidans temelli bir yaklaşım
Bu gizli enfeksiyon neden önemli
Çoğu insan Mycoplasma genitalium adını hiç duymamıştır; cinsel yoluyla bulaşan ve sıklıkla belirti vermeyen küçük bir bakteri. Ancak üreme yollarında sessizce iltihaba yol açabilir, kadınlarda pelvik inflamatuar hastalığa katkıda bulunabilir ve artan antibiyotik direnci nedeniyle tedavisi giderek zorlaşmaktadır. Bu çalışma Avustralya için basit ama önemli bir soruyu soruyor: bir kişi bu enfeksiyonla teşhis edildiğinde, hangi tedavi yaklaşımı hem daha iyi sonuç veriyor hem de sağlık sistemi için daha az maliyetli oluyor?
Büyüyen etkisi olan sessiz bir mikrop
Mycoplasma genitalium, üretrayı, serviksi ve bazen rektumu enfekte edebilen bir cinsel yolla bulaşan enfeksiyondur. İnsanlar sık sık hasta hissetmediği için birçok enfeksiyon saptanmadan kalır. Diğer bazı cinsel yolla bulaşan enfeksiyonların aksine, ulusal gözetim sistemlerine rutin bildirim yapılmaz; bu nedenle Avustralya’daki gerçek enfeksiyon sayısı belirsizdir. Bilinen ise bakterinin erkeklerde üretrit gibi ağrılı durumlardan, kadınlarda servisit, pelvik inflamatuar hastalık ve muhtemelen uzun süreli pelvik ağrıya kadar bir dizi komplikasyonla ilişkilendirilmiş olmasıdır. Bu komplikasyonlar klinik ziyaretleri, antibiyotikleri ve bazen hastanede yatışı gerektirebilir; bunlar hem kişisel hem de finansal bir yük getirir.
Antibiyotik direnci oyunu değiştiriyor
Yıllarca doktorlar Mycoplasma genitalium’u tedavi etmek için genellikle tek doz azitromisin kullandı. Ancak zamanla mikrop uyum sağladı. Avustralya ve Batı Pasifik bölgesinin büyük bölümünde enfeksiyonların yarısından fazlası artık azitromisin ve benzeri ilaçlara direnç sağlayan genetik değişiklikler taşıyor. Sonuç olarak, standart tedavi sonrası enfeksiyonun sürme olasılığı artıyor, ek ziyaretler ve daha güçlü antibiyotiklere ihtiyaç duyuluyor ve enfeksiyon başkalarına geçmeye devam edebiliyor. Bu eğilim, klinisyenleri ve sağlık planlayıcılarını daha yeni, daha özelleştirilmiş tedavi stratejilerinin faydalarını, bunların getirdiği ön maliyetlerle tartışmak zorunda bırakıyor.
İki bakım yolu: tahmine dayalı tedavi versus direnç rehberli tedavi
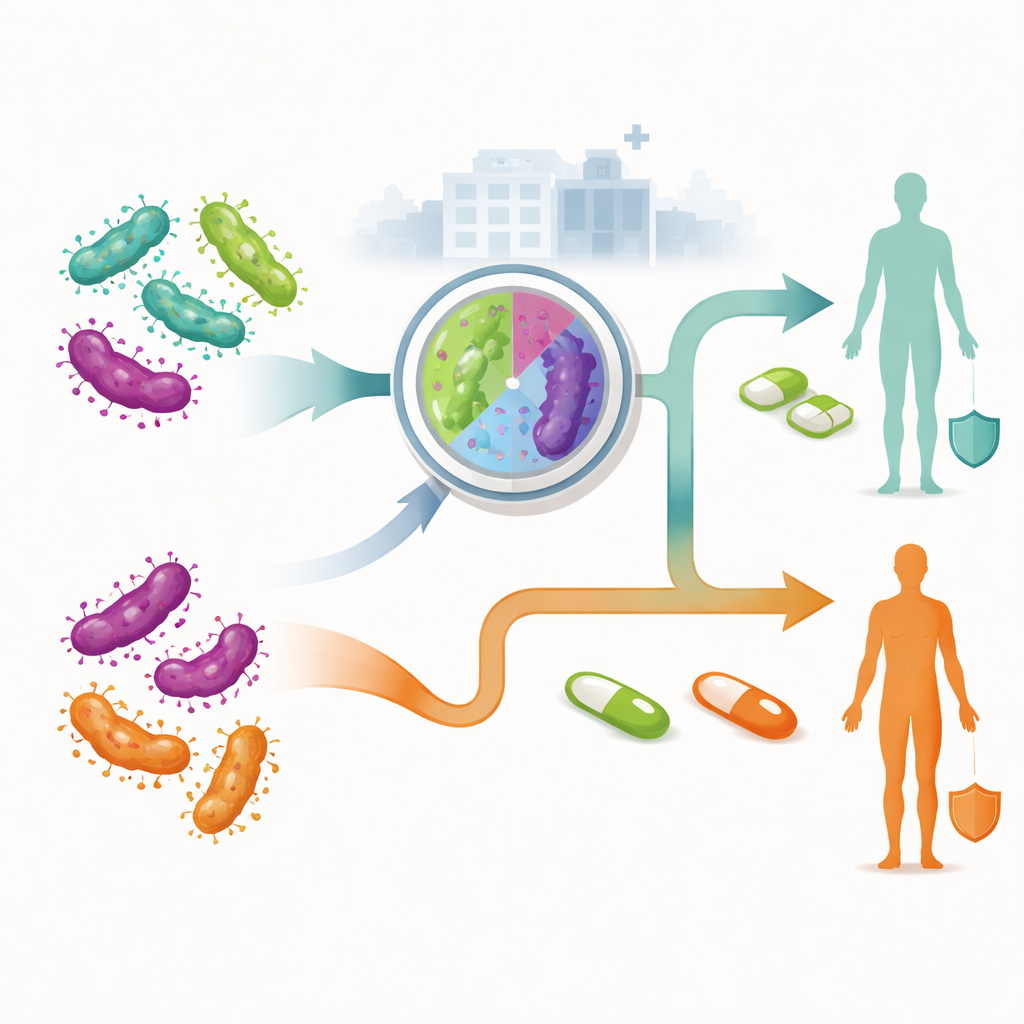
Araştırmacılar, Avustralya hizmetlerine başvuran erişkinlerde yeni teşhis edilen enfeksiyonları yönetmek için iki geniş stratejiyi karşılaştırdı. Geleneksel, rehbersiz yaklaşımda herkesin, suşlarının dirençli olup olmadığı bilinmeden aynı ilk antibiyotik kürünü alması öngörülür; tedavi başarısız olursa ancak ikinci veya üçüncü basamak ilaçlara geçilir. Direnç rehberli yaklaşımda ise tanıda yapılan laboratuvar testi, mikroorganizmanın makrolid antibiyotiklere dirençli olup olmayacağını kontrol eder. Duyarlı enfeksiyonlu kişiler bir ilaç kombinasyonuyla başlarken, dirençli enfeksiyonlu kişiler etkisiz ilaçlardan kaçınan farklı bir rejimle tedaviye başlanır. Ekip, hastanın kabul edip etmemesi, iyileşme kontrolü için geri dönüp dönmemesi, daha ileri tedaviye gereksinim duyup duymaması veya kadınlarda pelvik inflamatuar hastalık ve kronik pelvik ağrı gelişmesi gibi her olası yolu haritalamak için bir karar ağacı modeli kullandı.
Her kararın arkasındaki dolarları saymak
Bir enfeksiyonun tanıdan iyileşmeye kadar maliyetini tahmin etmek için çalışma doğrudan tıbbi giderleri topladı: klinik ziyaretleri, laboratuvar testlerini, ilaç maliyetlerini ve komplikasyonlar için hastane bakımını. Fiyatlar Avustralya hükümeti ücret tarifeleri, hastane maliyet verileri ve 2025 yılı piyasa fiyatlarına dayandırıldı. Model, direnç oranları ve tedavi başarısının farklı olması nedeniyle gebe olmayan kadınlar, erkeklerle seks yapan erkekler (MSM) ve kadınlarla seks yapan erkekler olmak üzere üç grup için ayrı ayrı çalıştırıldı. Araştırmacılar ayrıca direnç sıklığı, insanların takip için geri gelme olasılığı ve komplikasyonların ne sıklıkta görüldüğü gibi belirsizliklerin sonuçlarını nasıl etkilediğini test ederek duyarlılık analizleri yaptı.
Daha az komplikasyon ve daha düşük faturalar
Üç grubun tümünde, direnç rehberli bakım genel olarak daha ucuz olduğu ortaya çıktı; bazı ilaçları reçete başına daha pahalı olsa da. Kadınlarda, enfeksiyon başına beklenen toplam maliyet rehberli tedavi ile geleneksel yaklaşıma göre yaklaşık 34 Avustralya doları daha düşüktü. Erkeklerle seks yapan erkeklerde kişi başına yaklaşık 39 dolar, kadınlarla seks yapan erkeklerde ise yaklaşık 23 dolar tasarruf görüldü. Rehberli tedavi ilk denemede daha yüksek iyileşme oranları sağladı; bu da daha az tekrar ziyareti, daha az antibiyotik kürünü ve—kadınlarda—daha az pelvik inflamatuar hastalık ve kronik pelvik ağrı vakasını beraberinde getirdi. Duyarlılık testleri, ilk basamak ilaçların fiyatı ve direncin yaygınlığı gibi bazı faktörlerin tasarruf büyüklüğünü etkilediğini gösterse de, bu durum ana sonucu tersine çevirmedi: rehberli tedavi daha az maliyetli seçenek olarak kaldı.
Bu hastalar ve sağlık hizmetleri için ne anlama geliyor
Özetle, Mycoplasma genitalium’u antibiyotik seçmeden önce direnç açısından test etmek, doktorların doğru ilacı doğru hastaya eşleştirmesine yardımcı olur, enfeksiyonları daha güvenilir şekilde giderir ve uzun vadede sağlık sistemi için tasarruf sağlar. Antibiyotik direncinin giderek arttığı bir dünyada, bu yaklaşım ayrıca artık işe yaramayan ilaçların kullanılmasını önleyerek zor tedavi edilen suşların yayılmasını yavaşlatmaya da katkı sağlar. Hastalar için bunun anlamı daha az klinik ziyareti, daha kısa hastalık süresini ve ciddi komplikasyon riskinin daha düşük olmasını içerir—bunlar mali tablonun çok ötesine uzanan faydalardır.
Atıf: Cheng, Q., Watts, C., Al Adawiyah, R. et al. Cost of illness of Mycoplasma genitalium in Australia: an incidence-based approach incorporating resistance-guided therapy. Sci Rep 16, 8034 (2026). https://doi.org/10.1038/s41598-026-36992-3
Anahtar kelimeler: Mycoplasma genitalium, antibiyotik direnci, cinsel yolla bulaşan enfeksiyon, sağlık maliyetleri, direnç rehberli tedavi