Clear Sky Science · tr
ART başlatan çocuklarda mortalite ile ilişkili başlangıç özellikleri: Mozambik kırsal bir ilçe HIV kliniği
Bu çalışma çocuk sağlığı için neden önemli
HIV tedavisi, bir zamanlar ölümcül olan bir enfeksiyonu birçok yetişkin için yönetilebilir bir duruma dönüştürdü; ancak çocuklar—özellikle kırsal, düşük gelirli ortamlarda—hala endişe verici oranlarda ölüyor. Güney Mozambik’teki kırsal bir ilçe hastanesinden alınan bu çalışma, 2002 ile 2019 arasında antiretroviral terapi (ART) başlatan 1.300’den fazla HIV pozitif çocuğu izledi. Kimlerin hayatta kaldığını ve kimlerin hayatta kalamadığını sorgulayarak, araştırmacılar hangi çocukların en yüksek riske sahip olduğunu ve klinikler ile sağlık sistemlerinde nelerin değiştirilebileceğini belirledi; böylece bu çocuklara daha iyi bir yaşam şansı sunulabilir.
Kırsal bir HIV kliniğinde yaşam ve ölüm
Büyük ölçüde kırsal bir nüfusa hizmet veren bir sevk merkezi olan Chókwè’deki Carmelo Hastanesi’nde 15 yaşın altındaki 1.341 çocuk 17 yıllık bir dönemde HIV tedavisine başladı. Toplamda, elektronik hasta kayıt sisteminde izlenirken 6.700’den fazla “çocuk-yılı” gözlem süresi sağladılar—ilerlemeleri, gerilemeleri ve sonuçları bu süre içinde kaydedildi. Genel olarak, bu çocukların yaklaşık %14’ü tedavi sırasında hayatını kaybetti; bu, 100 çocuk-yılı başına 2,8 ölüm anlamına geliyor; Afrika’nın diğer bölgelerine benzer bir oran olmakla birlikte kabul edilebilir seviyenin çok gerisinde. Çoğu çocuk ayakta tedavi olarak bakıma başladı ve daha önce HIV ilaçları almamıştı; ancak birçoğu başvurduklarında zaten ileri düzey enfeksiyon belirtileri taşıyordu. 
En genç çocuklar en zorlu sınavla karşılaşıyor
Yaş, hayatta kalmanın en güçlü belirleyicilerinden biri olarak ortaya çıktı. Tedaviye başladıkları sırada iki yaş ve daha küçük olan çocuklar, ergenliğin başlarındaki çocuklara kıyasla ölme olasılığı iki kattan fazla daha yüksekti. Genç çocukların bağışıklık sistemleri daha az olgun olduğundan şiddetli enfeksiyonlara ve kötü beslenmeye karşı daha savunmasızdırlar. Çalışmanın bulguları, Afrika genelinde görülen daha geniş bir deseni destekliyor: bebeklerde HIV tanısındaki gecikmeler, iyi beslenme ve koruyucu ilaçlara erişimin sınırlı olmasıyla birleştiğinde, hatta hayat kurtarıcı ART bile hasarı tamamen geri döndürecek kadar erken başlanmadığında tehlikeli bir zaman penceresi oluşturuyor.
Geç tanı ile ciddi hastalık bir araya geldiğinde
Yaşın ötesinde, tedavi başlamadan önceki hastalık şiddeti belirleyiciydi. Yeterince hasta oldukları için hastaneye yatırılan çocukların, ayakta tedavi görenlere kıyasla ölüm riski neredeyse iki kat daha yüksekti. Benzer şekilde, HIV hastalığının en ileri evrelerinde olanlar veya çok düşük CD4 hücre sayısına sahip olanlar—ciddi derecede zayıflamış bir bağışıklık sisteminin göstergesi—birkaç kat daha yüksek ölüm riski taşıyordu. Bu çocukların birçoğu aynı zamanda tüberküloz (TB) ile de mücadele ediyordu. HIV ilaçlarını başlattıktan sonraki üç ay içinde TB tedavisine ihtiyaç duyanların ölüm riski neredeyse iki kat artıyordu; bu durum hem TB’nin yol açtığı yüke hem de bağışıklık sistemi toparlanırken gizli enfeksiyonlara karşı ani ve güçlü reaksiyonlar nedeniyle ortaya çıkan komplikasyonlara işaret ediyor.
Tüm tedavi rejimleri eşit değil
Çocukların aldığı HIV ilaç kombinasyonunun türü de önemliydi. Artık büyük ölçüde kullanımdan kaldırılmış daha eski bir ilaç olan stavudine (D4T) temelinde kurulan rejimler çok daha yüksek ölüm riski ile ilişkiliydi. Buna karşılık, proteaz inhibitörleri içeren—daha güçlü, daha modern HIV ilaçları—veya zidovudine (ZDV) içeren kombinasyonlar, bazı tenofovir bazlı rejimlerle karşılaştırıldığında çocukları önemli ölçüde koruyor gibi görünüyordu. Çalışma, ulusal tedavi rehberlerinin değiştiği uzun bir dönemi kapsadığı için bu desenin bir kısmı zaman içinde sağlanan bakımın genel iyileşmelerini de yansıtıyor. Yine de mesaj açık: daha güvenli, daha etkili modern rejimler, özellikle HIV bağışıklık sistemini tahrip etmeden önce başlatıldığında, çocukları hayatta tutmanın kilit parçasıdır. 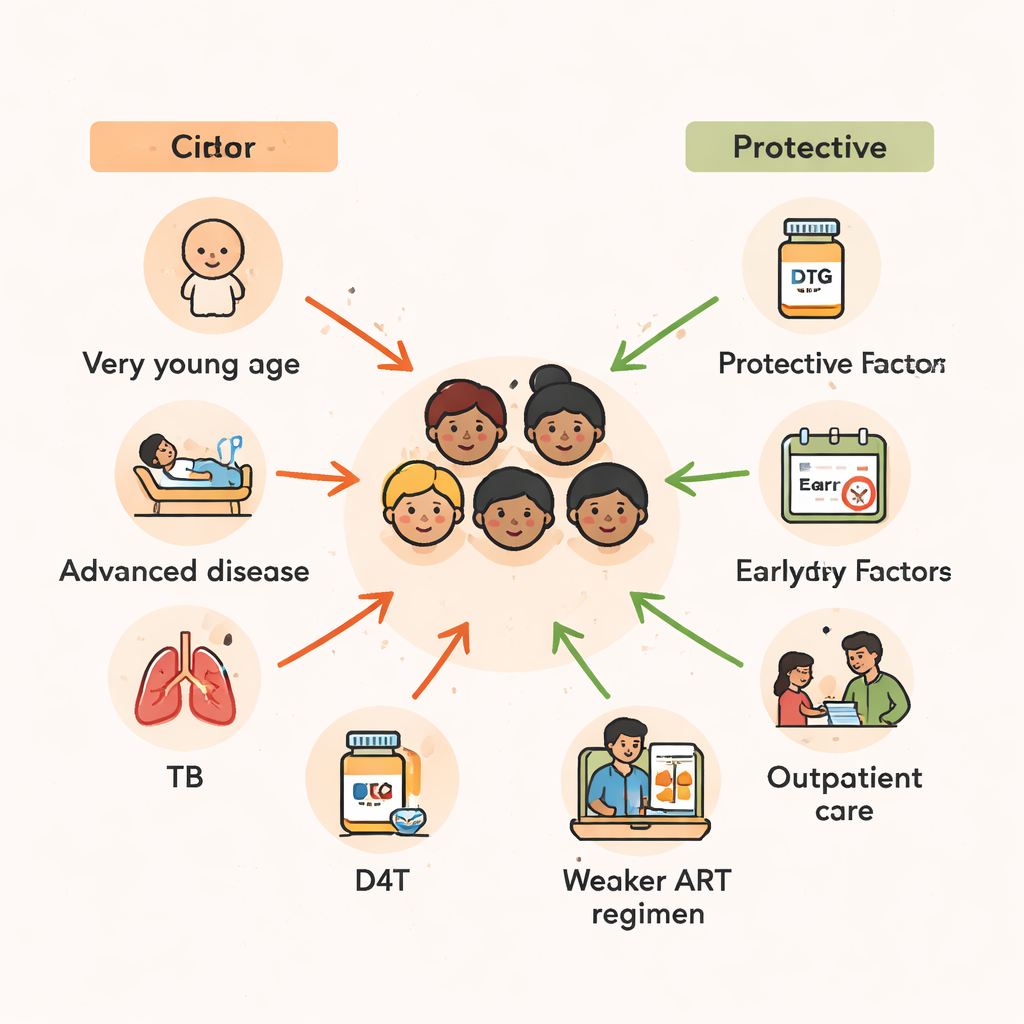
Kanıtı daha iyi bakıma dönüştürmek
Düz bir ifadeyle, çalışma kırsal Mozambik’te çok sayıda çocuğun HIV tedavisine geç başlandığını—çok genç olduklarında, zaten çok hasta olduklarında veya hem HIV hem TB ile mücadele ederken başlamak zorunda kaldıklarını—ve bu gecikmenin ölme olasılıklarını büyük ölçüde artırdığını gösteriyor. Yazarlar daha fazla hayat kurtarmak için kliniklerin HIV’i özellikle bebeklerde daha erken tanıması; bağışıklık sistemi çökmeden önce tedaviye başlaması; TB gibi gizli enfeksiyonlar için dikkatli tarama yapması; ve proteaz inhibitörleri veya dolutegravir gibi şimdi mevcut olan en etkili, çocuk dostu ilaç kombinasyonlarını kullanması gerektiği sonucuna varıyor. Kırsal alanlardaki personel eğitimini güçlendirmenin ve aile merkezli bakımı yaygınlaştırmanın, bu çıkarımları günlük uygulamaya dönüştürerek HIV’i nerede doğarsa doğsun çocuklar için ölümcül bir hastalıktan kontrol altına alınabilir bir hastalığa çevirmeye yardımcı olabileceğini savunuyorlar.
Atıf: Nacarapa, E., Maddalozzo, R., Moosa, MY.S. et al. Baseline characteristics associated with mortality among children living with HIV initiating ART at a rural district HIV clinic of Mozambique. Sci Rep 16, 6051 (2026). https://doi.org/10.1038/s41598-026-36433-1
Anahtar kelimeler: pediatrik HIV, antiretroviral terapi, tüberküloz eşenfeksiyonu, Mozambik, çocuk mortalitesi