Clear Sky Science · tr
Tayland’da (2020–2024) karbapenem ve kolistine dirençli Klebsiella pneumoniae kan dolaşımı izolatlarının ülke çapında genomik gözetimi
Ölüme yol açan kan enfeksiyonları artıyor
Dünyadaki hastaneler rahatsız edici bir eğilimle boğuşuyor: bir zamanlar en güçlü antibiyotiklerimize boyun eğen sıradan bakteriler artık neredeyse tedavi edilemez hale geliyor. Bu çalışma, kana girerek yaşamı tehdit eden enfeksiyonlara neden olan Klebsiella pneumoniae’ye odaklanıyor ve Tayland genelinde bu mikroorganizmanın son çare ilaçlara karşı nasıl evrildiğini izliyor. Bu süpermikropların nerede yayıldığını ve ilaçlardan nasıl kaçındıklarını anlamak, hastaları korumak, hekimlerin seçimlerini yönlendirmek ve halk sağlığı politikalarını şekillendirmek için hayati önemde.
Ulus çapında bir hastane süperbaktisinin takibi
Araştırmacılar, 2020 ile 2024 arasında Tayland’daki hastanelerden alınan hastaların kanından izole edilen 227 Klebsiella pneumoniae örneğini inceledi. Bu örnekler, ilaç dirençli enfeksiyonlara ilişkin verileri rutin olarak toplayan ülke çapında bir gözetim ağından geldi. Laboratuvar testleri, bu kan izolatlarının %93’ten fazlasının, diğer ilaçlar başarısız olduğunda sıklıkla kullanılan güçlü bir antibiyotik sınıfı olan karbapenemlere dirençli olduğunu gösterdi. Endişe verici şekilde, karbapeneme dirençli suşların yaklaşık üçte biri ayrıca son çarelerden biri olan kolistine de direnç gösteriyordu. Standart antibiyotik testlerini tüm genom dizilemesiyle eşleştirerek ekip, yalnızca hangi ilaçların işe yaramadığını değil bakterilerin hayatta kalmak için hangi genetik numaraları kullandığını da görebildi.
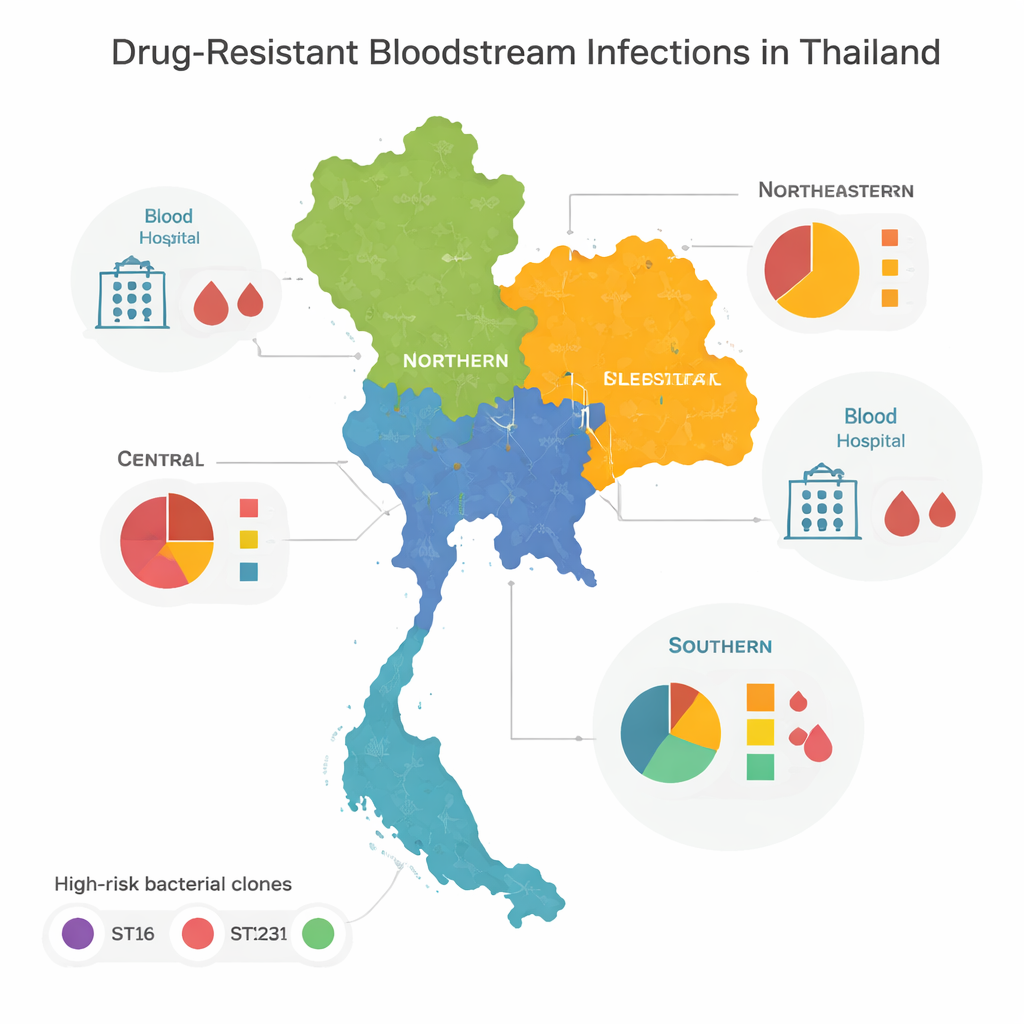
Yüksek riskli klonlar ve bölgesel desenler
Genomları karşılaştırdıklarında, dirençli bakterilerin çoğunun küresel olarak hastane salgınlarına neden olduğu bilinen birkaç “yüksek riskli” aileye veya klona ait olduğunu buldular. Özellikle ST16, ST147 ve ST231 adlı üç tür, Tayland’ın merkezinde, kuzeyinde ve kuzeydoğusunda baskındı. Bu klonlar bölgeler arasında geniş şekilde yayılmıştı; bu da hastalar, sağlık personeli veya bakteriler arasında sık hareket olduğunu düşündürüyor. Ülkenin güneyi farklı bir görünüm sergiledi: birkaç türün baskın olduğu yerine, çoğu yalnızca bir kez görülen çok çeşitli bakteri soyu vardı. Bu çeşitlilik, tek veya iki kaçak klondan ziyade daha karmaşık yerel salgınlar, çevresel kaynaklar ve sınır ötesi hareketlerin bir karışımını ima ediyor.
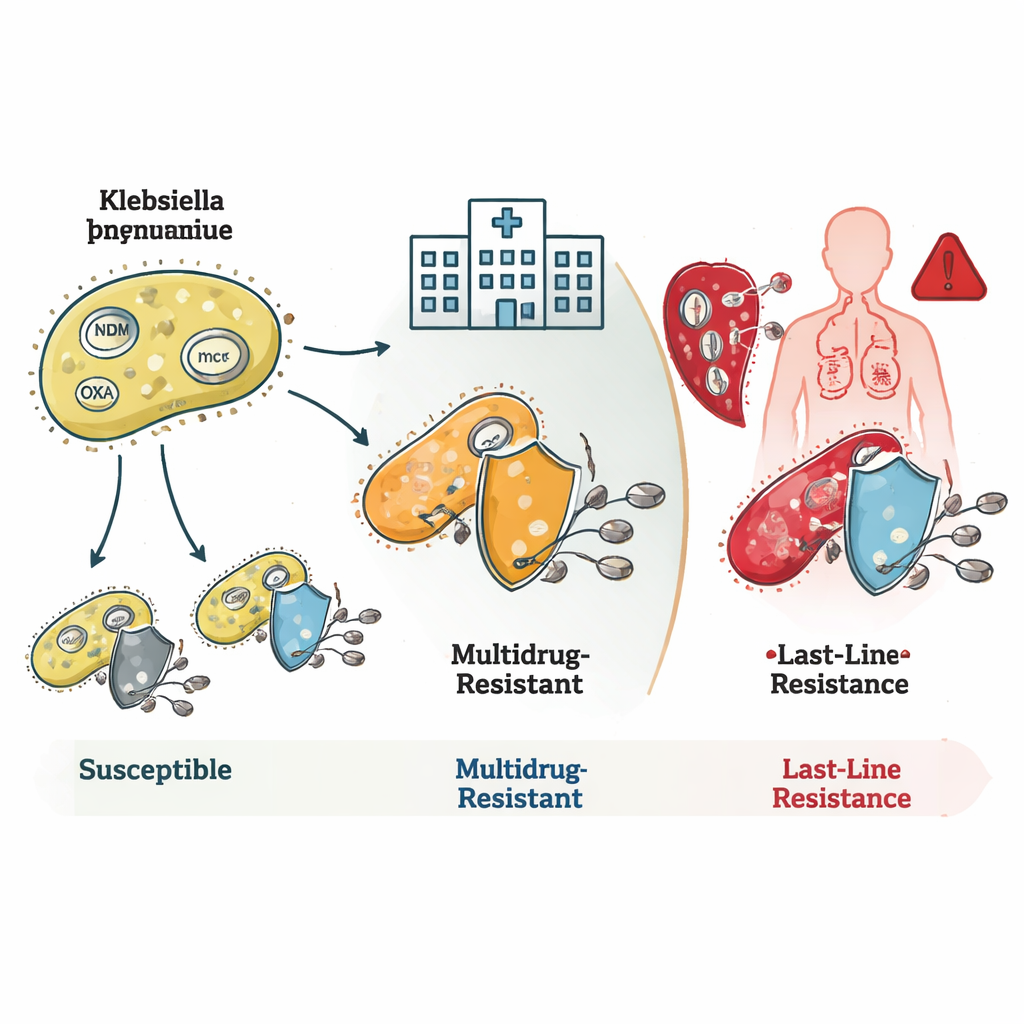
Bakterilerin antibiyotikleri nasıl alt ettiği
Çalışma, bu bakterilerin birden fazla direnç mekanizmasını nasıl bir araya getirdiğini ortaya koydu. Birçok ST16 ve ST231 suşu, karbapenem antibiyotiklerini etkisiz hâle getiren enzimleri üreten blaNDM ve blaOXA adlı genleri taşıyordu. Bazılarında ayrıca ilacın girişini azaltan dış zar değişiklikleri vardı; bunlar birleşerek çok yüksek düzeyde direnç oluşturuyordu. ST231 suşları sıklıkla aminoglikozid adı verilen önemli bir ilaç grubunu etkisiz hâle getiren rmtF1 adında ek bir gen taşıyarak tedavi seçeneklerini daha da daraltıyordu. ST147, farklı direnç genleri ve plazmidleri—küçük, hareketli DNA halkaları—karıştırıp eşleştirme yeteneğiyle öne çıktı; bu da onu direnç özelliklerini diğer bakterilere yayabilecek potansiyel bir merkez haline getiriyor.
Son hattın çöküşü ve gizli tehlikeler
En kaygı verici bulgu kolistine karşı dirençti; kolistin hekimlerin umutsuz durumlarda başvurduğu bir ilaç. Bazı nadir bakteri aileleri, plazmidler üzerinde türler arasında atlayabilen ve doğrudan kolistin direncine yol açabilen mcr genleri taşıyordu. Diğerleri, özellikle ST16 klonu içindekiler, bilinen herhangi bir direnç geni veya mutasyonu olmamasına rağmen kolistine dirençliydi. Bu durum, bakterilerin bu son hattı etkisiz hale getirmenin tüm yollarını henüz tam olarak haritalamadığımızı gösteriyor. Ekip ayrıca, hipervirülan suşlar—özellikle ciddi hastalığa yol açma yeteneği yüksek olan bakteriler—tıbbına rastladı; bunlardan bir soy, tüm test edilmiş karbapenemlere direnç ile yüksek virülansı birleştiriyordu ki bu özellikle tehlikeli bir kombinasyon.
Genomik gözetim neden önemli
Genetik değişikliklerin gerçek dünyadaki ilaç başarısızlığına nasıl dönüştüğünü anlamak için araştırmacılar, belirli direnç genlerini gerçek laboratuvar test sonuçlarıyla ilişkilendiren istatistiksel modeller kullandılar. blaNDM-1 ve yakın akrabaları gibi genler, karbapenem direnciyle son derece güçlü ilişkiler göstererek tedavi başarısızlığında merkezi rollerini doğruladı. Ancak kolistin için dirençli bakterilerin çoğunda tanınmış direnç işaretleyicisi yoktu; bu da keşfedilmeyi bekleyen gizli mekanizmalara işaret ediyor. Yazarlar, hastane gözetiminde tüm genom dizilemesinin rutin olarak kullanılmasının, yeni yüksek riskli klonları erken uyarı gibi tespit edebileceğini, bunların bölge ve sınırlar arasındaki hareketlerini izleyebileceğini ve hızlı enfeksiyon kontrol yanıtlarını yönlendirebileceğini savunuyor.
Bu hastalar ve politika için ne anlama geliyor
Halk için mesaj sert ama açık: Tayland’da bazı kan dolaşımı enfeksiyonları artık hekimlerin önüne koyabileceği hemen hemen tüm ilaçlara dirençli bakteriler tarafından oluşturuluyor ve bu mikropların birkaç tehlikeli ailesi geniş çapta yayılıyor. Aynı zamanda çalışma, doğru araçlarla—ülke çapında örnekleme, genetik analiz ve hızlı veri paylaşımı—sağlık sistemlerinin bu tehditleri önceden görebileceğini ve uyum sağlayabileceğini gösteriyor. Genomik gözetimin genişletilmesi, hızlı moleküler testlerin geliştirilmesi ve enfeksiyon kontrolün sıkılaştırılması, bu süpermikropların ilerleyişini yavaşlatmaya yardımcı olabilir ve yeni tedaviler ve aşıların geliştirilmesi için zaman kazandırabilir.
Atıf: Krobanan, K., Kamjumphol, W., Leethongdee, P. et al. Nationwide genomic surveillance of carbapenem- and colistin-resistant Klebsiella pneumoniae bloodstream isolates in Thailand (2020–2024). Sci Rep 16, 5853 (2026). https://doi.org/10.1038/s41598-026-36228-4
Anahtar kelimeler: antimikrobiyal direnç, Klebsiella pneumoniae, kan dolaşımı enfeksiyonu, genomik gözetim, Tayland sağlık hizmetleri