Clear Sky Science · tr
Ekolojik ayrışma, insan Pseudomonas enfeksiyonunda faj–antibiyotik işbirliğini mümkün kılar
Neden bu bakteri ve virüs hikâyesi önemli
Kistik fibrozisli kişiler için akciğer enfeksiyonları yaşam boyu süren ve zamanla standart antibiyotiklerin yenildiği bir mücadeleye dönüşebilir. Bu çalışma, pek çok ilaca artık yanıt vermeyen inatçı bir Pseudomonas bakterisinin enfekte ettiği yaşlı bir hastayı izliyor. Doktorlar, bu bakterilere özgü, dikkatle hazırlanmış virüsler — fajlar — ile tedavisine takviye yaptı. Sadece semptomları değil, aynı zamanda zaman içinde akciğerlerindeki mikrobiyal toplulukları ve bağışıklık yanıtlarını da izleyerek araştırmacılar, antibiyotiklerin, fajların ve hastanın kendi savunmasının tehlikeli bir enfeksiyonu nasıl yatıştırdığını — ancak tamamen yok etmediğini — gösteriyor.
Uzun süren bir bekleşme hâlindeki akciğer
Virüsler ilaçlarla güç birliği yapıyor
Dengeyi lehlerine çevirmek için klinisyenler, siprofloksasin ile birlikte intravenöz olarak iki fajın bir kokteylini verdi. Günler içinde hastanın akciğer fonksiyonu, yalnızca antibiyotiklerin ulaştığından daha iyi bir düzeye çıktı, göğüs taramalarında hava yolları daha net görünmeye başladı ve birkaç akciğer bölgesinde hava tuzağı ölçümleri azaldı. Mikroskobik düzeyde ise balgamdaki toplam Pseudomonas hücresi sayısı önce arttı, sonra bir hafta içinde ondan fazla kat azaldı. Bakteri karışımı da değişti: hızlı çoğalan, ilaç dirençli hücreler çöktü; sümüksü, daha az virülent hücreler ise daha düşük bir toplam düzeyde yeniden baskın oldu. Tedavi her bakteriyi yok etmek yerine enfeksiyonu hastanın vücudunun birlikte yaşayabileceği daha sessiz, kronik bir duruma itti.
Fajlar ve bağışıklık arasında gizli bir çekişme
Araştırmacılar ayrıca balgamda bulunan viral genetik materyali dizileyerek iki terapötik fajın akıbetini izledi. Bir faj erken dönemde çoğaldı, hava yollarında yayıldı ve agresif bakteriyel grubun çöküşünü yakından takip etti. Diğer faj ise neredeyse hiç işe yaramadı. Kan testleri bunun nedenini ortaya koydu: hasta zaten bir faja karşı tanıyan antikorlar taşıyordu ve tedavi başlar başlamaz hızla daha fazlasını üreterek onu nötralize etti. Daha başarılı faj’a karşı antikorlar ise, onun akciğerlerde genişlemesinden sonra ortaya çıktı ve sonra istikrarlı biçimde yükselerek nihayetinde onun etkinliğini de azalttı. Bu dönem boyunca standart enflamasyon ölçümleri kabul edilebilir düzeyde kaldı; bu, bağışıklık yanıtının faj etkinliğini sınırladığını ama zararlı alevlenmelere yol açmadığını gösterdi.
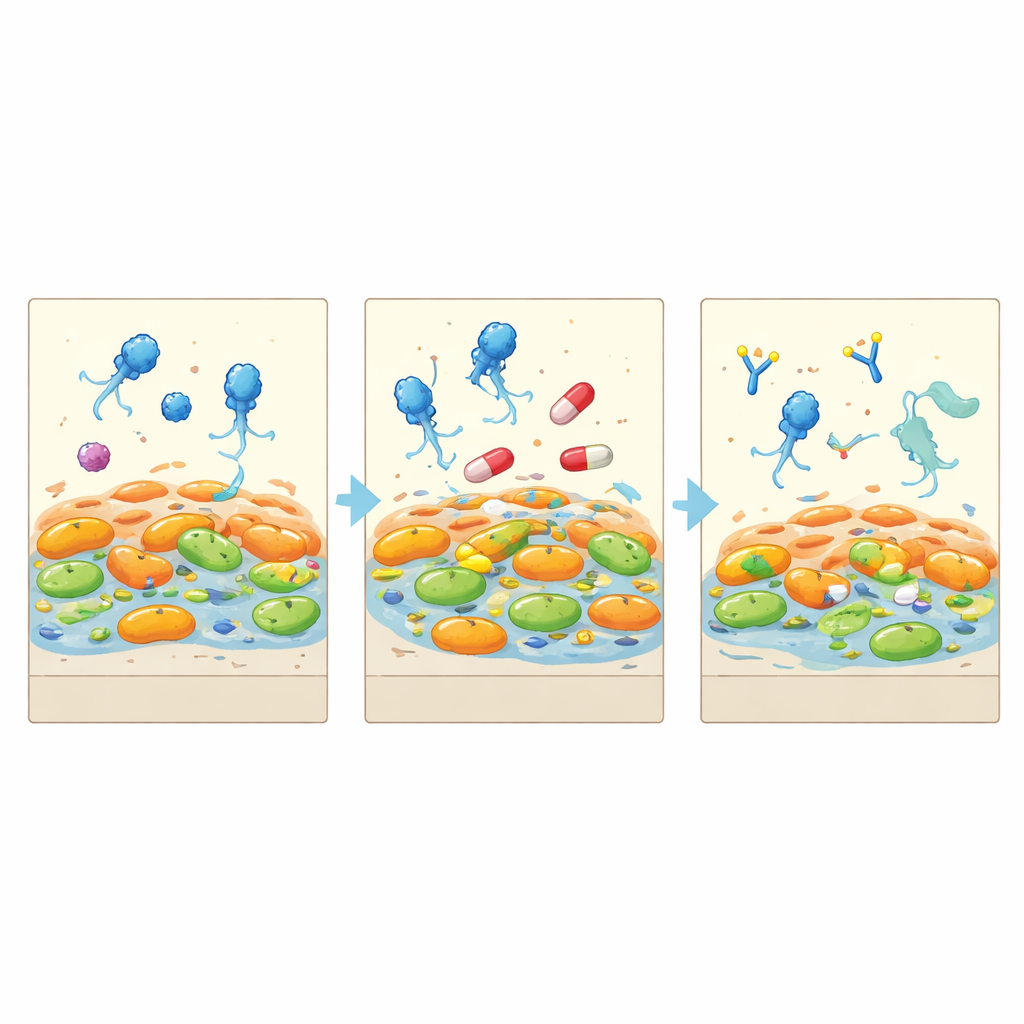
Bakterilerin hayatta kalmak için nasıl değiştiği
Tedavi öncesi, tedavi sırasında ve tedavi sonrasında bakterileri izole edip genomlarını okuyarak ekip, enfeksiyonun tek bir uzun süreli Pseudomonas soyundan geldiğini ve zamanla birçok dala ayrıldığını gösterdi. Faj saldırısı altında bazı çok ilaca dirençli hücreler tamamen kayboldu, diğerleri ise fajların girmesini engellemek için dış yüzey moleküllerini yeniden yapılandırdı. Bu hayatta kalanlar bir bedel ödedi: %25–40 daha yavaş büyüdüler ve hızlı çoğalmadan ziyade strese uyum sağladıklarına dair moleküler belirtiler gösterdiler. Bu arada sümüksü mucoid bakteriler kendi evrimsel yolunu izleyerek ilaç pompalama sistemlerini ve fajlara doğal olarak daha az maruz bırakacak kalın kaplamalarını güçlendirdi. Sonuç “süperbakteri” ele geçirilişi değil, daha yavaş ve daha az zararlı formlara eğilimli bir topluluk oldu.
Kombine tedaviye dair yeni bir bakış
Klinik, mikrobiyal ve bağışıklık verilerine bakınca yazarlar, hastanın iyileşmesinin basit bir ilaç–faj “süper‑öldürme” sonucu olmadığını ileri sürüyor. Bunun yerine antibiyotikler ve fajlar enfeksiyon manzarasının farklı köşelerinde etki etti. Kimyasal ilaçlar daha erişilebilir bakterileri genişçe azaltıp iltihabı yatıştırırken, fajlar alevlenmeyi tetikleyen gizli, ilaç‑dirençli ceplere yöneldi. Antikorlar ve bakteriyel savunmalar arttıkça faj etkinliği doğal olarak azaldı ve geride hastanın bağışıklık sisteminin kontrol edebileceği yeniden düzenlenmiş, daha düşük riskli bir topluluk kaldı. Yazarlar bu koordine ama tam anlamıyla sinerjik olmayan stratejiye “kemo‑biyoterapi” adını veriyor: kimyasallar ve canlı virüsleri birlikte kullanarak enfeksiyon ekosistemini öyle şekillendirmek ki kalıcı kontrol, tam eradikasyon yerine mümkün olsun.
Gelecekte bakım için bunun anlamı
Zor tedavi edilen enfeksiyonu olan kişiler, özellikle kistik fibrozisli hastalar için bu olgu, fajların insan vücudu içinde gerçekten biyolojik ilaçlar olarak işlev görebileceğini gösteriyor; üstelik damardan verildiğinde ve bağışıklık savunmalarıyla karşılaştığında bile. Ayrıca başarının her mikrobu yok etmekten ziyade tüm sistemi — bakteriler, virüsler ve konak bağışıklığı — daha stabil, daha az zararlı bir konfigürasyona yönlendirmenin önemiyle ilişkili olabileceğini vurguluyor. Daha büyük çalışmalarda doğrulanırsa, bu ekosistem temelli tedavi görüşü fajları antibiyotiklerle ne zaman ve nasıl birlikte uygulayacağımızı, ayrıca kişiselleştirilmiş tedavi tasarlarken her hastanın mevcut viral sakinlerini ve antikor profilini nasıl dikkate alacağımızı yönlendirebilir.
Atıf: Luong, T., Kharrat, L., Champagne-Jorgensen, K. et al. Ecological partitioning enables phage–antibiotic cooperation in a human Pseudomonas infection. Nat Commun 17, 2615 (2026). https://doi.org/10.1038/s41467-026-69247-w
Anahtar kelimeler: faj terapisi, kistik fibrozis, Pseudomonas enfeksiyonu, antibiyotik direnci, mikrobiyom ekolojisi