Clear Sky Science · tr
Neoadjuvan kemoterapi sonrasında over kanserinde bağışıklık mikroçevresinin dinamik değişimleri
Bu araştırma over kanserli kadınlar için neden önemli
İleri evre over kanseri sıkça cerrahi öncesi veya sonrasında güçlü kemoterapi ile tedavi edilir; buna rağmen birçok kadında hastalık geri döner ve ilaçlara yanıt durur. Bu çalışma acil bir soruyu gündeme getiriyor: kemoterapi tümör çevresindeki vücudun kendi savunmalarını nasıl sessizce yeniden şekillendirir ve bu yanıtı tedavinin etkisini daha uzun süre sürdürmesi için değiştirebilir miyiz? Araştırmacılar tek tek hücreleri inceleyip farelerde yeni ilaç kombinasyonlarını test ederek, kemoterapiden sonra tümörlerin bağışıklıktan kaçmasına yardımcı olan prostaglandin adı verilen yağlı, hormon benzeri moleküllerin gizli bir rolünü ortaya koyuyorlar.
Tümör çevresinde değişen bir savaş alanı
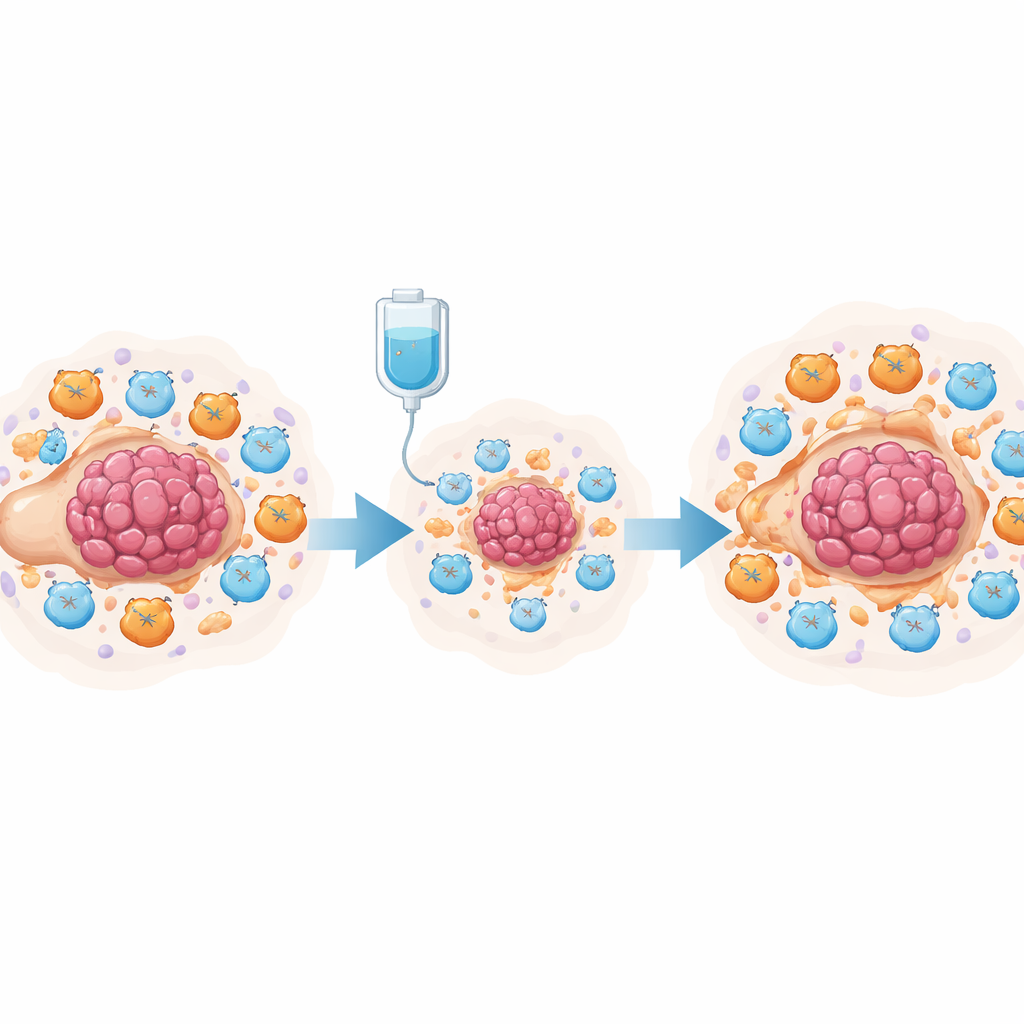
Over tümörleri izole biçimde büyümez: bağışıklık hücreleri, bağ dokusu ve karın boşluğundaki sıvıdan oluşan kalabalık bir “mahalle” içinde yer alırlar. Tedavi öncesi bu mahalle zaten kansere eğilimlidir; agresif öldürücü T hücreleri az, bağışıklık saldırısını baskılayan hücreler ise çoktur. Ekip, yüksek dereceli seröz over kanserli kadınlardan neoadjuvan kemoterapi (cerrahiden önce verilen kemoterapi) öncesi ve sonrası alınan örnekleri karşılaştırarak daha önce yayımlanmış tek hücre RNA dizileme verilerini analiz etti. Kemoterapinin yalnızca tümör hücrelerini öldürmediğini; geçici olarak bağışıklık aktivitesini de canlandırdığını, T hücre uyarımı ve iltihapla ilişkili sinyalleri artırırken genellikle saldırıyı baskılayan bazı düzenleyici T hücrelerini azalttığını buldular.
Yarar sağladığı düşünülen değişiklikler zararlı hale geldiğinde
Bu kısa süreli artışa rağmen, hastaların çoğu yine nüks ediyor ve sisplatin gibi platin bazlı ilaçlara direnç geliştiriyor. Bunun nedenini anlamak için araştırmacılar tedavi sonrası farklı hücre tiplerinin birbirleriyle nasıl iletişim kurduğunu daha derinlemesine incelediler. Kemoterapinin tümör ilişkili makrofajlar ve fibroblastlarda prostaglandin üretimine ilişkin genleri güçlü biçimde artırdığını ve bu hücreler ile T hücreleri arasındaki iletişimi güçlendirdiğini keşfettiler. Gelişmiş matematiksel araçlar kullanarak genel ortamın pro-inflamatuar (iltihapçı) olmasına karşın nihayetinde baskılayıcı bir duruma kaydığını; miyeloid hücreleri çeken kemokinlerin düzeyinin yükseldiğini ve zamanla T hücrelerini tüketebilen yolların güçlendiğini gösterdiler. Bu bulgular prostaglandinlerin moleküler bir anahtar gibi davranarak ilk başta yararlı olan bağışıklık dalgasını uzun süreli bir anti-tümör bağışıklık frenine dönüştürebileceğini düşündürdü.
Kemoterapi, prostaglandinler ve susturulmuş T hücreleri
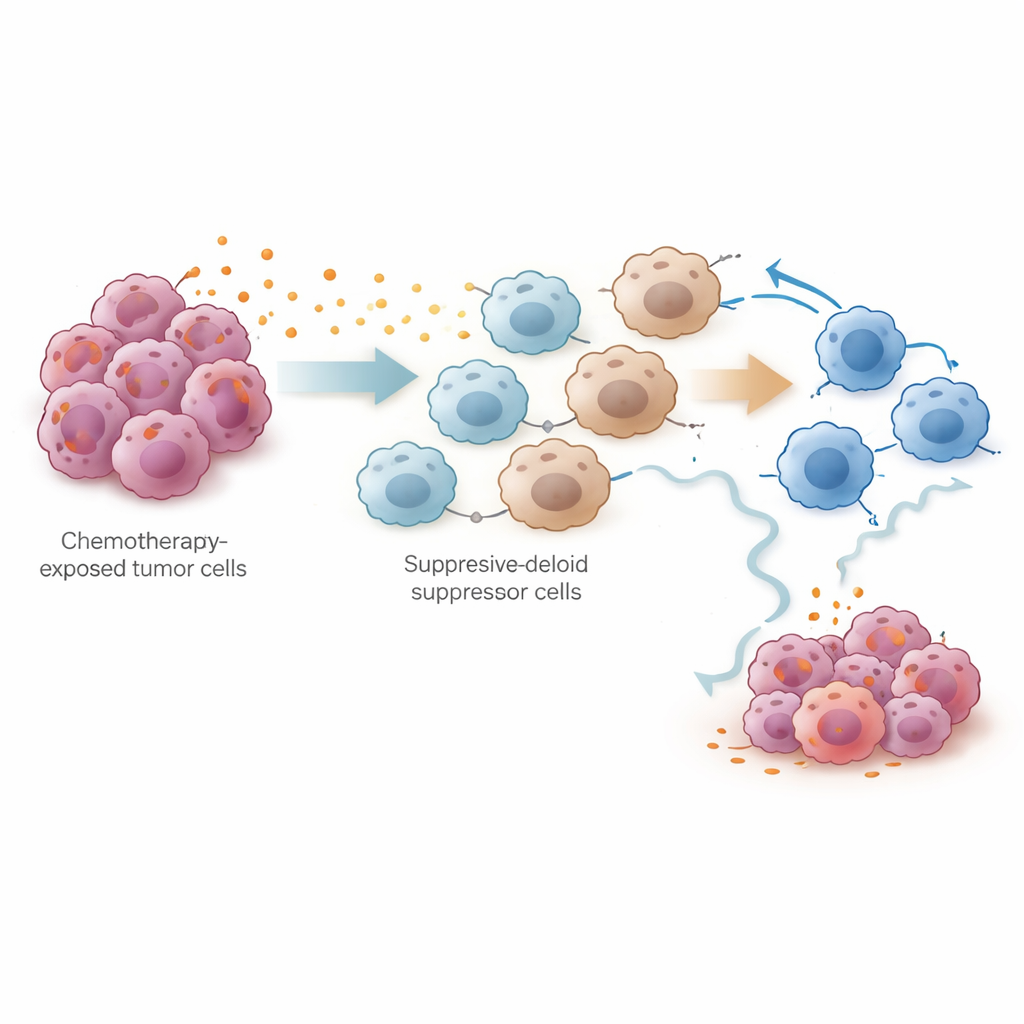
Bu fikri deneysel olarak test etmek için ekip sisplatine maruz bırakılan bir over kanseri fare modelini kullandı. Karın boşluğundan alınan on binlerce hücrenin tek hücre analizi, sisplatinin tümör hücrelerini azalttığını ve toplam T hücrelerini artırdığını, ancak aynı zamanda miyeloid kaynaklı baskılayıcı hücreler (MDSC'ler) ve tükenmiş öldürücü T hücrelerinde belirgin bir genişleme olduğunu gösterdi. Hem tümör hücreleri hem de bu baskılayıcı hücreler yüksek düzeyde prostaglandin sentezleyen enzimler üretiyordu. Ko-kültür düzeneklerinde, sisplatine maruz kalan tümör hücreleri kemik iliği hücrelerini MDSC-benzeri bir duruma yönlendirdi ve CD8+ öldürücü T hücrelerin aktivitesini ve çoğalmasını zayıflattı. Araştırmacılar bu etkinin tümör hücrelerindeki NF-κB sinyal yoluna bağlandığını, bunun PTGES genini açtığını ve prostaglandin E2 üretiminde kritik bir adım olduğunu izlediler. Bu yolu bloke etmek PTGES düzeylerini ve prostaglandin çıktısını azalttı.
Kombinasyon terapisiyle durumu tersine çevirmek
En pratik soru, prostaglandinleri engellemenin kemoterapinin etkinliğini artırıp artırmayacağıydı. Farelerde bilim insanları tümör hücrelerinde Ptges geninin genetik olarak silinmesini, prostaglandin E2'yi nötralize eden antikorları veya prostaglandin E sentazı inhibe eden küçük moleküllü ilaçları kullandılar. Bu yaklaşımların tümü prostaglandin düzeylerini düşürdü, MDSC birikimini azalttı ve CD8+ T hücrelerin öldürme yeteneğini ve kök hücre benzeri dayanıklılığını geri kazandırdı. Sisplatin veya standart sisplatin-paklitaksel rejimiyle birleştirildiğinde, prostaglandin inhibitörleri kemoterapiye kıyasla tümör büyümesini ve yayılımını daha etkili şekilde yavaşlattı. Veriler, prostaglandin kaynaklı bağışıklık baskısının bir yan not değil, başlangıçtaki yanıttan sonra tümörlerin kaçmasının merkezi bir nedeni olduğunu gösteriyor.
Tedaviyi etkili tutmaya dair yeni bir bakış
Günlük anlatımla bu çalışma, kemoterapinin tümörün çevresini iki aşamada değiştirdiğini öne sürüyor: önce kanseri zayıflatır ve kısa süreli bir bağışıklık desteği sağlar; ardından prostaglandin dalgası başlatarak baskılayıcı hücreleri çağırır ve vücudun doğal tümör yok edici güçlerini yorur. PTGES kaynaklı prostaglandin üretimini kilit bir suçlu olarak tanımlayarak, çalışma somut bir stratejiye işaret ediyor: standart platin kemoterapisini prostaglandin yolaklarını engelleyen ilaçlarla eşleştirmek, güçlü bir bağışıklık saldırısını sürdürmeye ve over kanserinde nüksü geciktirmeye veya önlemeye yardımcı olabilir. Klinik denemelere ihtiyaç olmakla birlikte, bu kombinasyon yaklaşımı mevcut tedavilerin faydasını uzatmak için umut verici yeni bir yön sunuyor.
Atıf: Wu, M., Lv, F., Jin, Y. et al. Dynamic changes of the immune microenvironment in ovarian cancer following neoadjuvant chemotherapy. Cell Death Discov. 12, 130 (2026). https://doi.org/10.1038/s41420-026-03070-6
Anahtar kelimeler: over kanseri, tümör mikroçevresi, kemoterapi direnci, prostaglandinler, immünoterapi