Clear Sky Science · tr
Keratinositlerdeki bir MIF-p38-GSDMD inflamatuar döngüsü UVB kaynaklı kutanöz lupusun temelini oluşturuyor
Güneş ışığının neden lupusta ciddi bir sorun olabildiği
Çoğu insan için güneş ışığı yalnızca bronzlaşma ya da en kötü ihtimalle güneş yanığına neden olur. Ancak birçok lupusu olan hasta için birkaç dakika ultraviyole B (UVB) ışığı ağrılı, uzun süreli döküntüleri tetikleyebilir ve hatta tüm hastalığı kötüleştirebilir. Bu çalışma, cilt hücreleri içinde gizli bir “geri besleme döngüsünü” ortaya koyuyor; bu döngü cildin neden ışığa bu kadar hassas olduğunu açıklamaya yardımcı oluyor ve tüm bağışıklık sistemini baskılamadan reaksiyonu yatıştırabilecek yeni, çok yerel tedavilere işaret ediyor.
Beklenmedik sorun çıkarıcılar: cilt hücreleri
Doktorlar uzun zamandır kutanöz lupus eritematozusun (KLE) kronik cilt iltihabı ve skarlaşmayla ilişkili olduğunu biliyordu, fakat dikkat genellikle saldırgan bağışıklık hücrelerine odaklandı. Tek hücreli RNA dizileme kullanarak yazarlar bunun yerine cildin kendi yapı taşları olan dıştaki keratinositler ve alttaki fibroblastlara yaklaştılar. Lupuslu hastalarda belirli keratinosit alt gruplarının genişlediğini ve kalıcı olarak açık antiviral alarm genleri desenini, yani güçlü bir “interferon imzası” gösterdiklerini buldular. Bu anormal keratinositler içinde bir haberci protein öne çıktı: makrofaj göçünü engelleyen faktör (MIF); TNF veya IL‑6 gibi daha tanıdık iltihaplı moleküllere kıyasla çok daha yüksek düzeyde üretiliyordu.
Güneş ışığının saldığı gizli bir haberci
Keratinositlerde yüksek MIF bulunması, güneş ışığının neden tehlikeli olduğunu henüz açıklamıyordu. Ekip kültürdeki keratinositleri UVB ışığına maruz bıraktığında, hücrelerdeki toplam MIF miktarının neredeyse değişmediğini, ancak proteinin çevre sıvısına doz bağımlı olarak salındığını keşfettiler. Verilen UVB miktarı arttıkça, MIF daha çok sızdı ve bu sızıntı membran hasarının bir belirteciyle yakından ilişkiliydi. Bu MIF açısından zengin sıvı taze keratinositlere ve fibroblastlara uygulandığında klasik KLE benzeri değişiklikleri tetikledi: daha fazla inflamatuar sitokin ve cildin destekleyici matriksini yıkan ve yeniden inşa eden enzimler. Genetik araçlarla MIF'i susturmak veya küçük moleküllü bir ilaçla bloke etmek bu zararlı tepkileri keskin biçimde azalttı; bu da keratinosit kökenli MIF'in sadece bir seyirci değil, UVB kaynaklı hasarın ana güçlendiricisi olduğunu gösterdi. 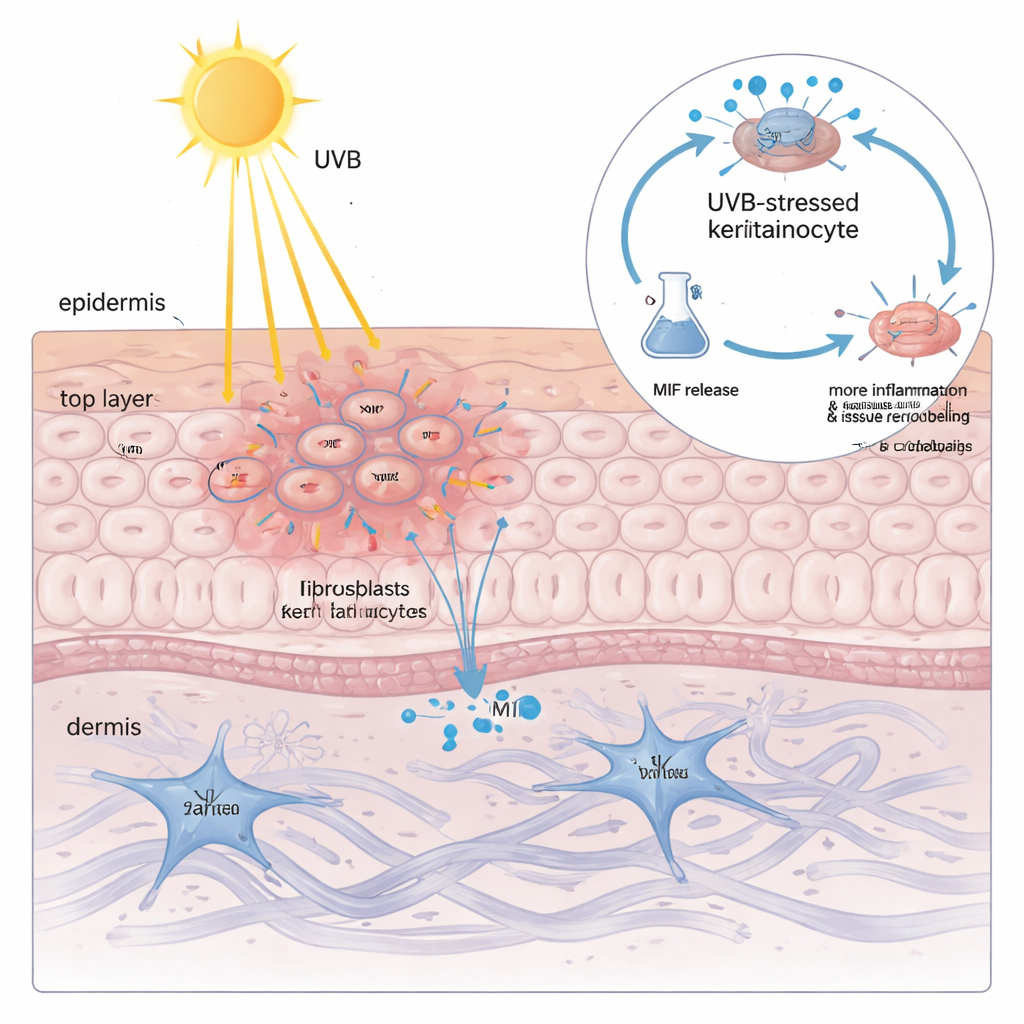
Keratinositlerde kendi kendini sürdüren bir inflamatuar döngü
Araştırmacıların UVB'nin keratinositleri MIF salmaya nasıl zorladığını anlamak için, hücreleri kendi DNA ve RNA'larıyla doldurarak lupus benzeri bir keratinosit modeli oluşturdular; bu, lupusta görülen düzensiz genetik döküntüleri taklit ediyor. Bu hazırlıklı durumda UVB, ribozomlardan kaynaklanan bir hasar sinyali olan sözde ribotoksik stres yanıtını aktive etti: ZAKα adlı bir kinazı ve buna bağlı olarak stres enzimi p38'i açığa çıkardı. Bu yolak, NLRP3 geninin kontrol bölgesine bağlanan C/EBPβ adlı bir transkripsiyon faktörünü arttırdı ve NLRP3’ü etkinleştirdi. NLRP3 daha sonra hücre membranında delikler açan ve piroptozis olarak bilinen inflamatuvar tipte hücre ölümüne yol açan GSDMD'nin kesilmesini tetikledi. Kritik olarak, MIF esas olarak normal salgı vezikülleri yoluyla değil bu GSDMD gözenekleri aracılığıyla dışarı kaçıyordu. Dışarı çıktıktan sonra MIF, keratinositlerin yüzey reseptörü CD74'e bağlanarak p38, NLRP3 ve GSDMD'yi yeniden aktive etti ve böylece kötü bir döngüyü kapadı: UVB → p38 → NLRP3 → GSDMD gözenekleri → MIF salınımı → daha fazla p38 aktivasyonu.
Moleküler içgörülerden yeni yerel tedavilere
Bu döngü yalnızca laboratuvar merakı değildi. Lupusa yatkın bir fare soyunda UVB maruziyeti, epidermiste yüksek düzeyde MIF, p38 aktivasyonu, NLRP3 ve kesilmiş GSDMD ile şiddetli cilt lezyonları üretti. Araştırmacılar Mif genini özellikle ciltte susturmak için bir gen-terapi virüsü kullandıklarında, UVB kaynaklı döküntüler çok daha hafifledi ve hem keratinositlerde hem de fibroblastlarda iltihaplanma ve doku yeniden yapılanması belirteçleri düştü. Tüm vücut ilaç yan etkilerinden kaçınmak için ISO‑1 adlı MIF inhibitörünü yükleyen çözünür mikroiğne yamaları da tasarladılar. Kısa süre cilde bastırıldığında bu küçük iğneler ilacı üst katmanlara ağrısız biçimde iletti. Tedavi edilen lupusa yatkın fareler UVB sonrası çok daha az ve daha hafif lezyon geliştirdi ve MIF‑p38‑GSDMD döngüsünün moleküler imzası belirgin şekilde zayıfladı. 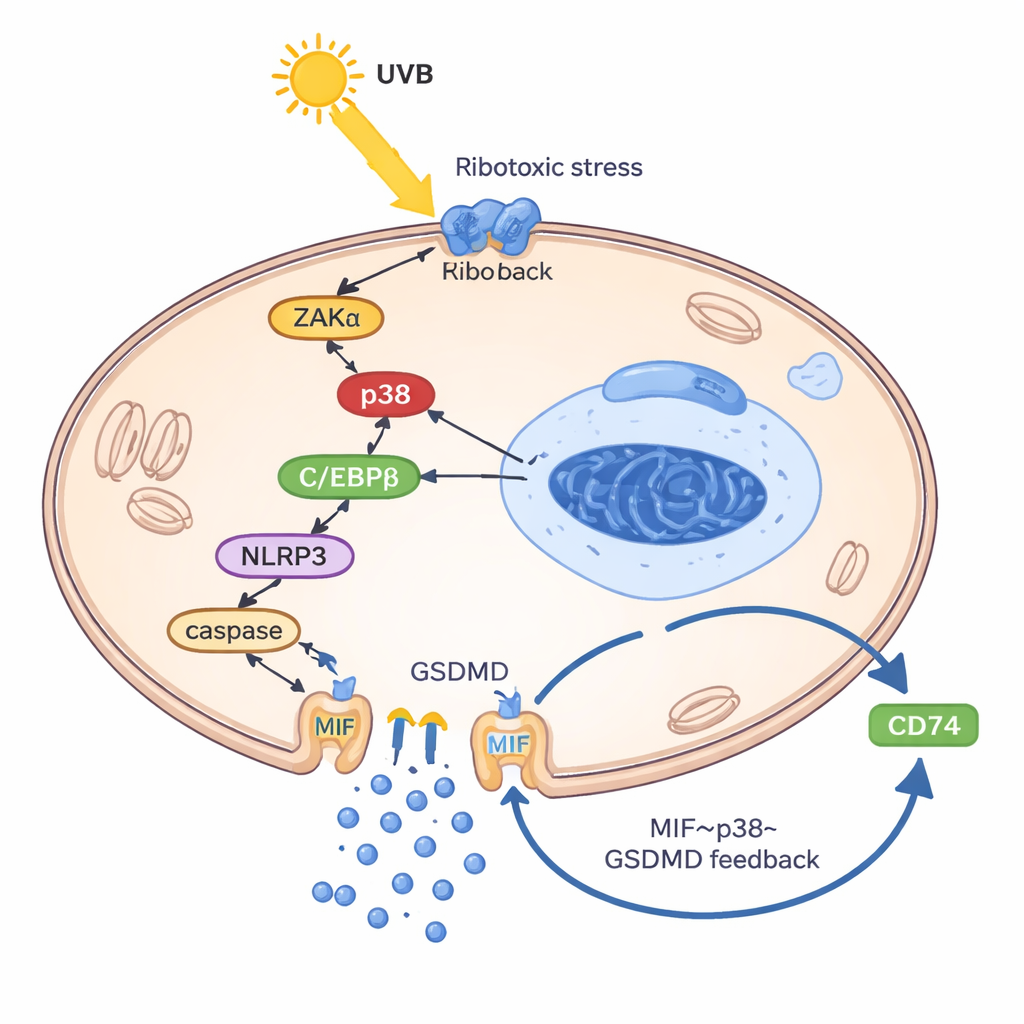
Bu, lupusu olan insanlar için ne anlama geliyor
Basitçe söylemek gerekirse, bu çalışma lupusta belirli cilt hücrelerinin kendi kendine açtıkları membran gözenekleri aracılığıyla güçlü bir “güçlendirici” molekül olan MIF'i salarak UVB ışığına aşırı tepki verecek şekilde kablolanmış olduğunu gösteriyor. Bu güçlendirme, başlangıçtaki ışık maruziyeti sona erdikten sonra bile inflamatuvar makinayı çalıştırmaya devam etmek için geri besleme sağlıyor. Bu döngüyü adım adım haritalandırarak çalışma, MIF'i doğrudan ciltte bloke etmenin—gen susturma veya mikroiğne yamaları gibi akıllı taşıma sistemleri kullanarak—ışığa duyarlı alevlenme döngüsünü bağlayabileceğini ve bağışıklık sistemini geniş çapta kapatmadan rahatlama sağlayabileceğini öne sürüyor. Benzer stratejiler insanlarda güvenli ve etkili bulunursa, lupusu olan kişilerin ışıkta daha rahat bir yaşam sürmelerine yeni yollar sunabilirler.
Atıf: Guo, C., Luo, S., Luo, J. et al. A MIF-p38-GSDMD inflammatory loop in keratinocytes underlies UVB-induced cutaneous lupus. Cell Death Dis 17, 198 (2026). https://doi.org/10.1038/s41419-026-08443-4
Anahtar kelimeler: kutanöz lupus, fotosensitivite, keratinositler, inflamatuar döngü, mikroiğne tedavisi