Clear Sky Science · sv
Jämförelse av medfödda och adaptiva immunsvar vid ledskada under uppkomsten och utvecklingen av posttraumatisk artros i vanliga musmodeller
Varför ledskador inte alltid slutar på samma sätt
Många personer som sliter av ett knäband eller skadar menisken utvecklar smärtsam, långvarig artros — men andra med mycket liknande skador gör det inte. Denna studie i möss ställer en enkel men viktig fråga: bortom den mekaniska skadan, vad händer inne i leden som får vissa skador att gå över i kronisk artrit medan andra läker? Genom att följa immunceller över tid efter olika typer av knäskador visar forskarna att kroppens egna inflammatoriska försvar kan hjälpa till att förutsäga, och möjligen driva, om posttraumatisk artros etableras.
Olika knäskador, olika långsiktig framtid
Teamet använde flera väletablerade musmodeller som efterliknar vanliga mänskliga knäskador. Vissa ingrepp skadade främre korsbandet (ACL), som stabiliserar knät, antingen kirurgiskt eller genom kontrollerad mekanisk ruptur. Ett annat ingrepp destabiliserade den mediala menisken, stötdämpningen på den inre sidan av leden. Två jämförelsegrupper genomgick antingen skenoperation, där leden öppnades men viktiga strukturer lämnades intakta, eller en mild stukning av ACL som belastade men inte slet av ledbandet. Under tio veckor undersökte forskarna upprepade gånger ledvävnad i mikroskop för att poängsätta broskförslitning, bentäthetsförändringar och inflammation i ledhinnan.
Hur leden långsamt bryts ner
De strukturella förändringarna i knät följde olika mönster beroende på vilken vävnad som skadats. Både kirurgiska och icke-kirurgiska ACL-rupturer gav snabb och svår broskskada, benutväxter vid ledkanten och erosion vid gränsytan mellan ben och brosk. I kontrast ledde meniskskada till långsammare, mildare broskförslitning men större förtjockning och förhårdning av det underliggande benet. Skenoperation och den icke-avrivna ACL-stukningen orsakade endast marginella förändringar som dök upp sent. Dessa fynd visar att det inte räcker att bara öppna leden eller kortvarigt överbelasta den för att utlösa fullständig posttraumatisk artros; betydande skada på antingen ACL eller menisken krävs.
Immunsystemet flyttar in i leden
För att förstå biologin bakom dessa olika utfall använde forskarna flödescytometri — en avancerad metod för cellräkning — för att följa immunceller i ledhinnan, närliggande lymfkörtlar, mjälte och benmärg. Alla skador gav viss tidig inflammation, men leder som var på väg mot artros visade ett mycket starkare och mer bestående svar. Direkt efter ACL- eller meniskskada lämnade stora antal cirkulerande monocyter — föregångarceller som kan bli inflammatoriska makrofager — benmärgen och mjälten och dök upp i ledhinnan i det skadade knät. Där intog de ett proinflammatoriskt tillstånd, känt som M1-likt, och förblev förhöjda i veckor. Samtidigt ansamlades vissa hjälpar T-cellsundergrupper kopplade till en mer aggressiv immunprofil (ofta kallade Th1 och Th17) i leden, särskilt efter ACL-ruptur.
Lokal brand, begränsad spridning
Man kunde förvänta sig att ett så starkt svar skulle sprida sig i hela kroppen, men studien fann att det mesta av aktiviteten höll sig nära den skadade leden. Förändringar i immunceller i mjälten och avlägsen benmärg var generellt kortlivade, medan synovium och den dränerande lymfkörteln intill det skadade benet visade de tydligaste och mest bestående skiftena. Intressant nog spelade det mindre roll hur ACL skadades — genom operation eller mekanisk belastning — än vilken vävnad som skadades. Modeller med ACL-avrivning uppvisade liknande beteende sinsemellan och skiljde sig tydligt från meniskmodellen, vilket understryker att ”vad du skadar” är viktigare än ”hur du skadar det” för att forma immunsvaret och det slutliga mönstret av ledskada.
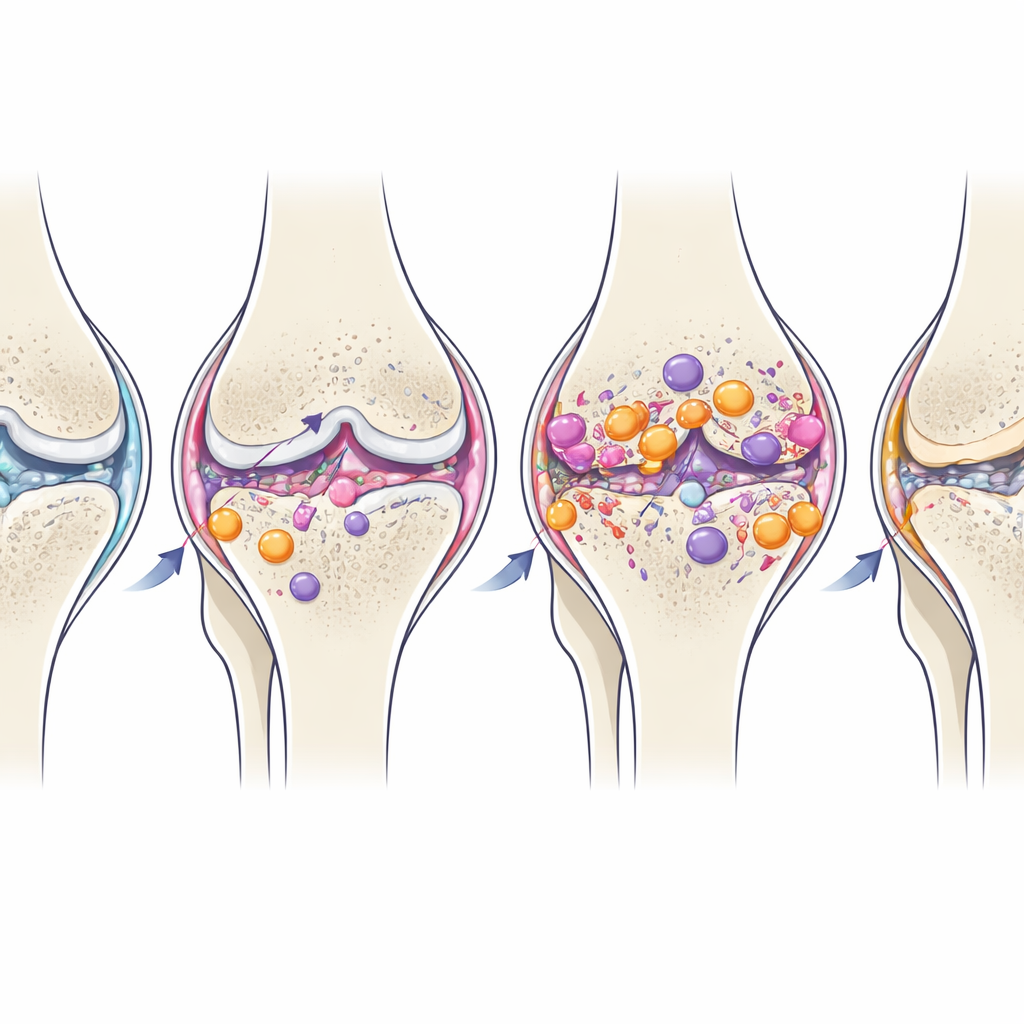
När inflammation går från hjälp till skada
Med tiden skiftade några av ledens residenta makrofager gradvis mot en mer lugnande, M2-liknande profil, trots att de strukturella skadorna fortsatte att förvärras. Denna naturliga sena växling tyder på att leden försöker lösa inflammationen, men vid posttraumatisk artros kommer den för sent eller är för svag för att förhindra fortsatt broskförlust och benombyggnad. Bestående förhöjning av Th17-typiska T-celler i leden långt efter den initiala skadan antyder att dessa celler kan bidra till att hålla det inflammatoriska tillståndet glödande.
Vad detta betyder för skadade knän
För en allmän läsare som undrar varför en persons idrottsskada läker medan en annan blir ett livslångt problem, erbjuder detta arbete en viktig insikt: immunsystemets tidiga, lokala reaktion på skada kan hjälpa avgöra ledens öde. I dessa musmodeller kännetecknades skador som slutligen orsakade posttraumatisk artros av en stark, långvarig tillströmning av inflammatoriska monocyter och makrofager samt en snedvriden hjälpar T-cellsrespons i och kring det skadade knät, med endast måttlig påverkan på hela kroppen. Dessa fynd pekar mot nya behandlingsstrategier som går bortom operation och rehabilitering — till exempel snabbinsatta läkemedel som återställer balansen hos ledens immunceller under dagarna och veckorna efter skadan, och därigenom potentiellt minskar risken att en svår stukning eller reva utvecklas till kronisk artros.
Citering: Haubruck, P., Colbath, A.C., Blaker, C.L. et al. Comparison of innate and adaptive immune responses to joint injury during the onset and progression of post-traumatic osteoarthritis in common murine models. Sci Rep 16, 9767 (2026). https://doi.org/10.1038/s41598-026-40338-4
Nyckelord: posttraumatisk artros, knäskada, ledinflammation, immunceller, musmodell