Clear Sky Science · sv
En randomiserad kontrollerad studie av artificiell intelligens-baserad analys för klinisk försämring
Varför det är så svårt att hålla sjukhuspatienter säkra
När människor läggs in på sjukhus arbetar läkare och sjuksköterskor hårt för att upptäcka tidiga varningstecken på att någon håller på att bli mycket sjukare. Men mänskliga ögon kan missa subtila förändringar i puls, andning eller blodtryck, särskilt på upptagna avdelningar. Denna studie ställde en angelägen fråga: kan ett artificiellt intelligens (AI)-system som tyst övervakar patienternas vitala tecken i bakgrunden egentligen hjälpa till att förhindra allvarliga nödsituationer som hjärtstopp, andningssvikt eller brådska till intensivvård?

En ny typ av ”väderradar” för patienter
Forskargruppen testade ett system kallat CoMET, som omvandlar strömmar av sängnära monitordata, laboratorieresultat och sjuksköterskors dokumentation av vitalparametrar till en lättläst visuell bild av risk. Varje patient visas på en stor skärm som en ljus kometikon vars ”huvud” visar aktuell risk och vars ”svans” visar hur risken har förändrats under de senaste tre timmarna. En poäng på 1 motsvarar genomsnittlig chans för ett allvarligt händelse inom nästa dag; högre poäng betyder högre risk. Till skillnad från högljudda larm visar detta system helt enkelt informationen hela tiden. Tanken var att en tyst, alltid-på-överblick av risk skulle hjälpa personalen att tidigare uppmärksamma oroande trender och kontrollera patienter innan de föll omkull.
Att pröva AI i verkliga sjukhusavdelningar
För att se om denna visning verkligen gjorde skillnad genomförde teamet en stor randomiserad kontrollerad studie på en 85-sängars kardiologi- och hjärtkirurgiavdelning vid ett universitetssjukhus. Mer än tio tusen vårdtillfällen ingick under nästan två år, under COVID-19-eran. Istället för att randomisera enskilda patienter randomiserade forskarna kluster av rum. Vissa rumsgrupper hade CoMET-displayen påslagen; andra följde sedvanlig vård utan display. Alla fick standardmedicinsk vård; den enda skillnaden var om personalen kunde se riskbanorna på stora skärmar och i den elektroniska journalen. Inga specifika åtgärder var påtvingade—kliniker uppmuntrades, men krävdes inte, att agera när poäng steg.
Vad som hände med patienternas utfall
Huvudmåttet var hur många timmar under de första 21 dagarna av en vårdtid patienterna förblev fria från allvarlig försämring—händelser som död, akut överföring till intensivvård, akut intubation, hjärtstopp eller brådskande kirurgi. De flesta patienter hade aldrig någon sådan händelse, så de fick maximal poäng på 21 händelsefria dagar. Totalt upplevde cirka 5 % av patienterna en allvarlig händelse. AI-systemets underliggande prediktionsmodeller fungerade väl och överträffade till och med ett vanligt tidigt varningssystem, men när forskarna jämförde gruppen med display på mot gruppen med display avstängd fann de ingen meningsfull skillnad i händelsefria timmar eller dödsfall. Bland den mindre gruppen patienter som faktiskt hade en händelse tenderade de i display-armen att ha mer stabila timmar innan händelsen, men detta mönster var inte tillräckligt starkt för att vara statistiskt övertygande.
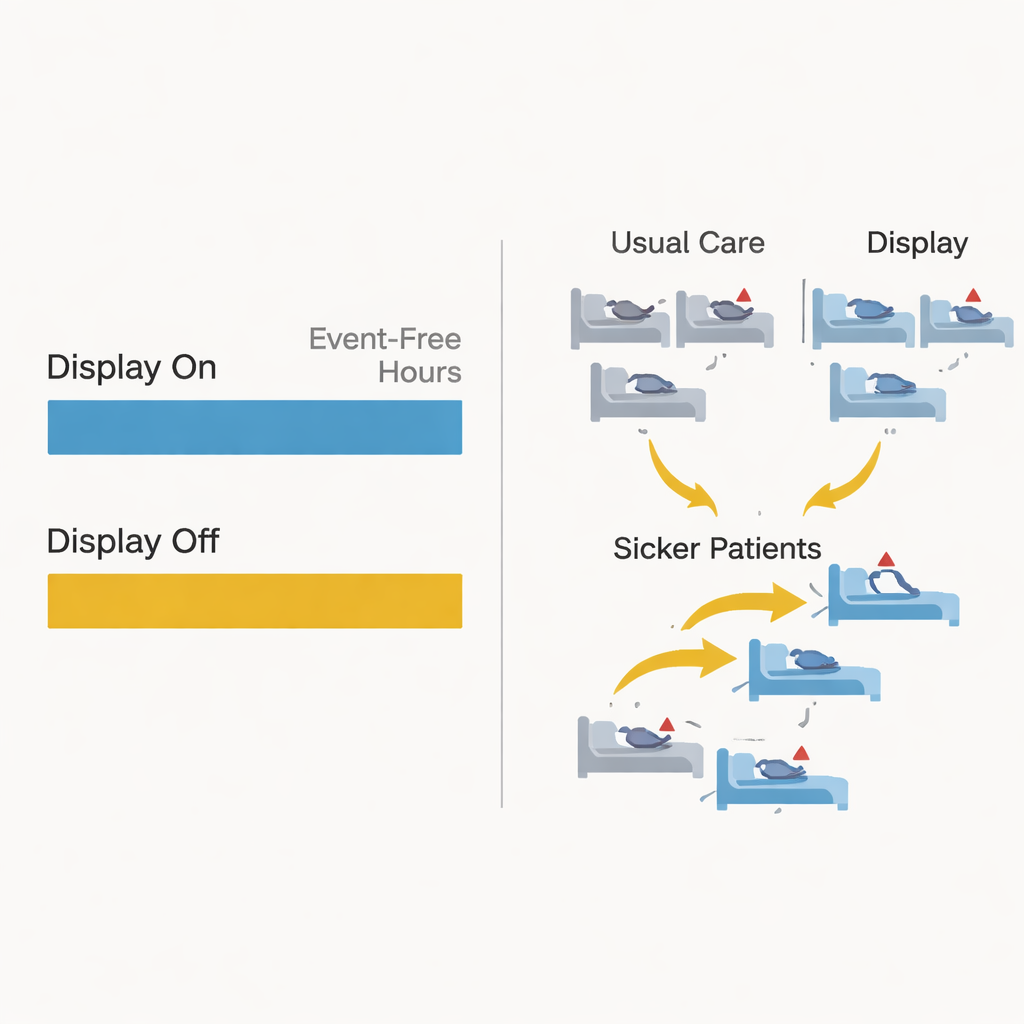
Hur mänskliga beslut suddade ut experimentet
En av de mest slående fynden hade mindre att göra med matematiken och mer med mänskligt beteende. Under försöket flyttade kliniker ofta patienter mellan sängar: hundratals flyttades från sedvanliga vårdsängar till sängar med display och vice versa. En närmare granskning visade att sjukare patienter i större utsträckning fördes in i rum med AI-displayen. Med andra ord verkade personalen betrakta CoMET som hjälpsamt och försökte ge patienter med högre risk fördelen av extra övervakning, trots att försöksdesignen hade som mål att hålla tilldelningarna slumpmässiga. Dessa sängflyttar fick behandlas som censureringshändelser i analysen och spädde sannolikt ut vilken verklig effekt systemet kan ha haft. Studien genomfördes också under pressen av COVID-19-pandemin, vilket sänkte händelsefrekvenserna och lade till ytterligare komplexitet.
Vad detta betyder för AI:s framtid på sjukhus
För patienter och familjer är slutsatsen både försiktig och hoppfull. Den här välgenomförda studien i verklig miljö visade att det inte var uppenbart att enbart lägga till en passiv AI-riskdisplay, utan larm eller strikta responsregler, tydligt förbättrade utfall som död eller akuta överföringar på dessa avdelningar. Ändå tyder det faktum att kliniker flyttade sjukare patienter mot AI-utrustade sängar på att de såg värde i informationen. Författarna drar slutsatsen att framtida studier av sjukhus-AI-verktyg måste gå bortom noggrannhet och studiedesignens storlek: de bör spåra hur kliniker tolkar riskscorer, hur team kommunicerar och agerar utifrån dem, samt hur sängtilldelningar, arbetsbelastningar och sällsynta händelser påverkar resultaten. AI kan fortfarande hjälpa till att upptäcka problem tidigt, men för att verkligen göra patienter säkrare behöver utvecklare och forskare kombinera smarta algoritmer med lika omtänksam hänsyn till mänskligt omdöme, arbetsflöde och sjukhuskultur.
Citering: Keim-Malpass, J., Ratcliffe, S.J., Clark, M.T. et al. A randomized controlled trial of artificial intelligence-based analytics for clinical deterioration. Sci Rep 16, 7345 (2026). https://doi.org/10.1038/s41598-026-39051-z
Nyckelord: klinisk försämring, prediktiv övervakning, sjukhus-AI, tidiga varningssystem, kardiologiavdelning