Clear Sky Science · sv
Hämmning av immunsupervakt ökar antigen-specifik T-cellsrespons vid huvud- och halscancer
Vända kroppens försvar mot huvud- och halscancer
Huvud- och halscancer är fortsatt svårbehandlad, och även kraftfulla nya immunterapier hjälper bara en bråkdel av patienterna. Denna studie undersöker en lovande idé: att lära immunceller att bättre känna igen cancerspecifika signaler och sedan befria dessa celler från molekylära ”bromsar” så att de kan angripa tumörer mer effektivt. För personer som lever med eller löper risk för huvud- och halscancer pekar arbetet mot framtida vacciner och läkemedelskombinationer som kan göra nuvarande behandlingar mer verksamma och mer långvariga.
Varför dagens immunterapi hjälper så få
Modern cancerimmunterapi riktar sig ofta mot proteiner som kallas immunsupervaktskontroller, vilka fungerar som bromsar på T-cellerna — de vita blodkroppar som kan förstöra tumörer. Vid skivepitelcancer i huvud och hals (HNSCC) används redan läkemedel som blockerar kontrollpunkten PD-1 — såsom Nivolumab eller Pembrolizumab. Endast omkring 20 % av patienterna får ändå någon nytta, och många cancerformer fortsätter att progrediera. Författarna ville förstå, i en kontrollerad laboratoriemiljö, hur PD-1-blockad och relaterade kontroller påverkar T-celler som är primade att känna igen tumörspecifika markörer, och om kombinationer av flera kontrollblockerare ger något utöver PD-1 ensam.
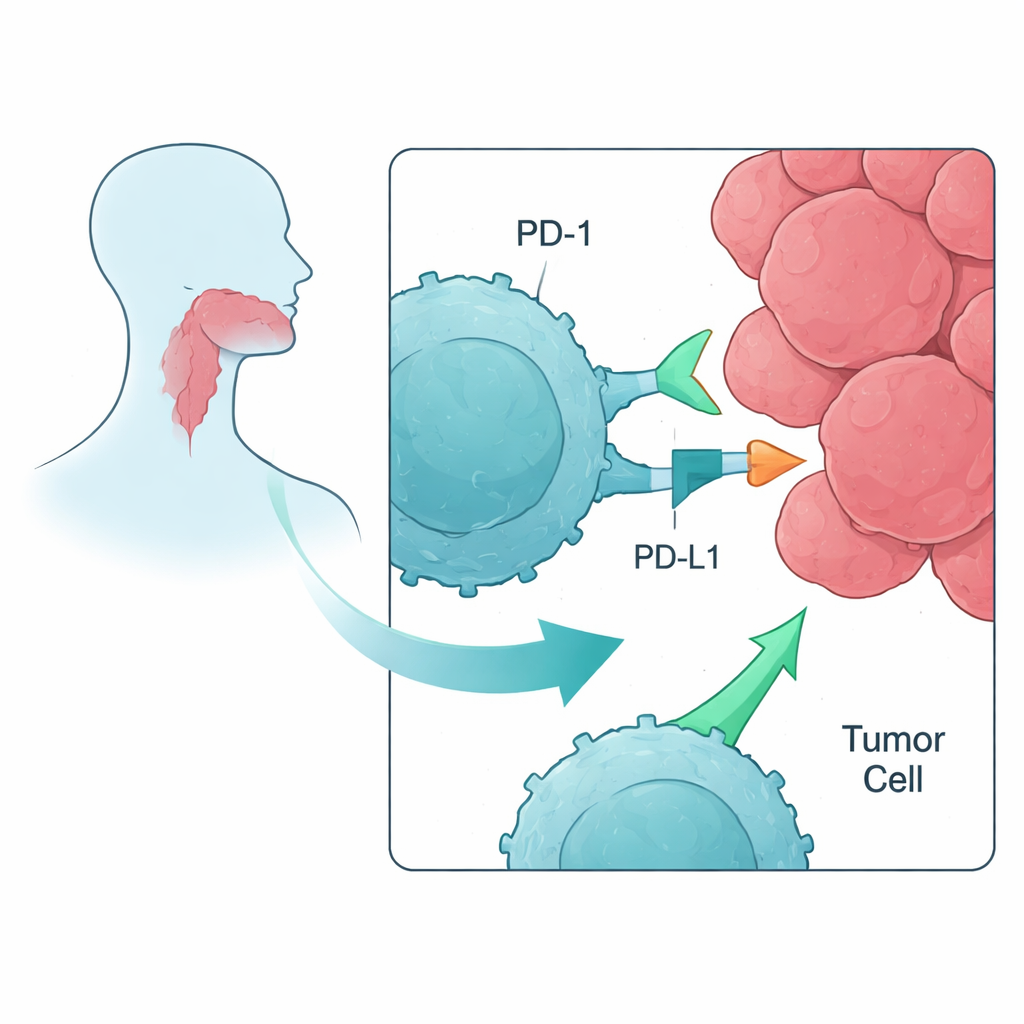
Träna immunceller att se cancermål
Forskarna startade med blodceller från friska frivilliga snarare än från patienter, för att modellera hur ett mindre skadat immunsystem kan reagera tidigt i sjukdomsförloppet. De isolerade perifera mononukleära blodceller, som inkluderar T‑celler, och utsatte dem för korta proteinstumpar — peptider — tagna från tumörassocierade antigener som ofta återfinns i huvud- och halscancer. Tre sådana mål visade sig vara särskilt effektiva på att väcka T‑celler: MAGE, NY-ESO-1 och PRAME. Under ungefär en veckas kulturer med lymfocyter och peptider fungerade dessa peptider som minivacciner och expanderade sällsynta T‑celler som specifikt kunde känna igen varje cancerrelaterad markör.
Släppa bromsarna på tränade T‑celler
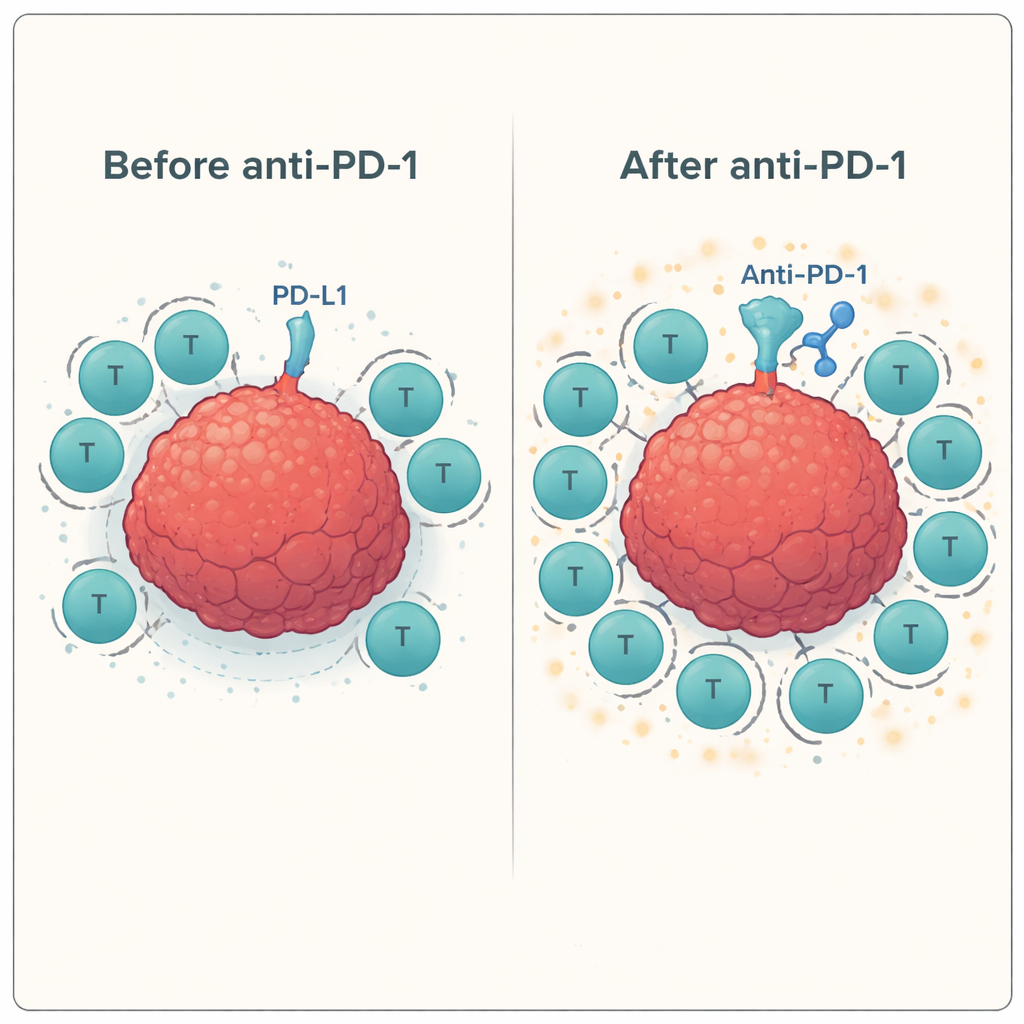
Därefter testade teamet hur dessa tränade T‑celler agerade när de konfronterades med verkliga huvud- och halscancerceller i närvaro eller frånvaro av antikroppar som blockerar kontrollpunkter. De använde en standardiserad laboratorieanalys (ELISPOT) för att mäta frisättning av interferon-gamma och granzyme B — signaler för att T‑celler är aktiverade och kapabla att döda. Över flera givare ökade tillsats av anti‑PD‑1‑antikropp konsekvent responsen hos antigen‑specifika T‑celler mot tumörcellinjen, ofta med 60–100 % eller mer jämfört med enbart peptidstimulering. I kontrast gav blockad av andra kontrollpunkter, som LAG‑3 eller TIM‑3, antingen ensam eller i kombination med PD‑1‑blockad, liten till ingen ytterligare fördel i detta system.
Kartlägga immunsystemets landskap i detalj
För att förstå varför vissa kombinationer fungerade och andra inte, använde forskarna flödescytometri, en teknik som räknar och karaktäriserar enskilda celler. De visade att både T‑celler och tumörceller uttrycker PD‑1 och dess ligander PD‑L1 och PD‑L2 på meningsfulla nivåer, vilket skapar flera kontaktpunkter där PD‑1‑bromsen kan verka — och därmed blockeras av läkemedel. Markörer kopplade till LAG‑3 och TIM‑3 fanns också närvarande, men tumörcellinjen uttryckte endast en delmängd av deras partnermolekyler, vilket kan förklara den begränsade effekten av att rikta in sig på dessa kontrollpunkter. De observerade även en tendens mot ökade ”gå‑signaler” (kostimulerande molekyler såsom CD137 och GITR) på T‑celler efter peptidstimulering och PD‑1‑blockad, vilket tyder på att när huvudbromsen släpps kan gasen tryckas ner hårdare.
Vad detta kan betyda för framtida patienter
Eftersom dessa experiment gjordes utanför kroppen kan de inte helt efterlikna den komplexa tumörmiljön eller de ofta försvagade immunsystemen hos patienter som genomgått kemoterapi och strålbehandling. Trots detta erbjuder resultaten ett klart budskap: när T‑celler först lärs att känna igen specifika cancerflaggor (genom ett peptidvaccin) och sedan befrias från PD‑1‑bromsen, blir de mycket bättre på att angripa huvud‑ och halstumörceller. Att lägga till fler kontrollblockerare utöver PD‑1 hjälpte inte i detta sammanhang. Författarna drar slutsatsen att en fokuserad strategi — att vaccinera patienter med tumörassocierade peptider såsom MAGE, NY‑ESO‑1 eller PRAME i kombination med PD‑1‑blockad — förtjänar att prövas i kliniska prövningar som ett sätt att förvandla fler patienters immunsystem till effektiva cancerbekämpare.
Citering: Schuler, P.J., Oliveri, F., Puntigam, L. et al. Immune checkpoint inhibition increases antigen-specific T cell response in head and neck cancer. Sci Rep 16, 5583 (2026). https://doi.org/10.1038/s41598-026-38740-z
Nyckelord: huvud- och halscancer, immunterapi via immunsupervaktskontroll, PD-1-blockad, cancervacciner, tumörantigener