Clear Sky Science · sv
En retrospektiv bedömning av mönster för antimikrobiell resistens bland WHO-klassificerade Access-, Watch- och Reserve-antibiotika vid två stora sjukhus i en resursbegränsad miljö
Varför detta betyder något för vardagshälsa
Antibiotika är ryggraden i modern medicin, från behandling av enkla urinvägsinfektioner till att skydda patienter vid kirurgi och cancerbehandling. Men i många delar av världen förlorar dessa läkemedel sin kraft eftersom bakterier blir svårare att döda. Denna studie, som genomfördes vid två av Nigerias största offentliga sjukhus, granskar noggrant hur väl olika kategorier av antibiotika fortfarande fungerar och var resistensen redan är farligt hög. Resultaten utgör en tidig varning om vad som kan ske i större skala om användningen av antibiotika inte kommer under kontroll.
Att sortera antibiotika i tre vardagsgrupper
För att förstå problemet använde forskarna Världshälsoorganisationens AWaRe-system, som grupperar antibiotika i tre enkla fack. ‘‘Access’’-läkemedel är arbetsstammarna som bör hantera de flesta vanliga infektioner och utgöra minst 60 procent av den totala användningen. ‘‘Watch’’-läkemedel är kraftfulla alternativ som bör användas sparsamt eftersom bakterier snabbt kan utveckla resistens mot dem. ‘‘Reserve’’-läkemedel är sista-reservbehandlingar, avsedda för de allvarligaste infektionerna när nästan inget annat hjälper. Genom att kartlägga sjukhusens odlingsresultat mot dessa tre grupper kunde teamet se var resistensen ökar snabbast och hur det stämmer överens med global vägledning.
Vad sjukhusproven visade
Studien granskade 14 423 laboratorietester utförda 2023 på prover som urin, blod och sårbakterieodlingar. Ungefär en av fyra tester (3 987) odlade bakterier som kunde testas mot antibiotika. Urin- och svabbprover gav de flesta positiva resultaten. Två välkända gärningsmän — Escherichia coli, en vanlig orsak till urin- och tarminfektioner, och Staphylococcus aureus, ofta kopplad till hud- och blodinfektioner — stod tillsammans för nästan hälften av alla påträffade bakterier. Kvinnor och barn påverkades särskilt, med fler positiva prover och högre frekvens av nyckelbakterier i dessa grupper.
Resistens i de tre antibiotikagrupperna
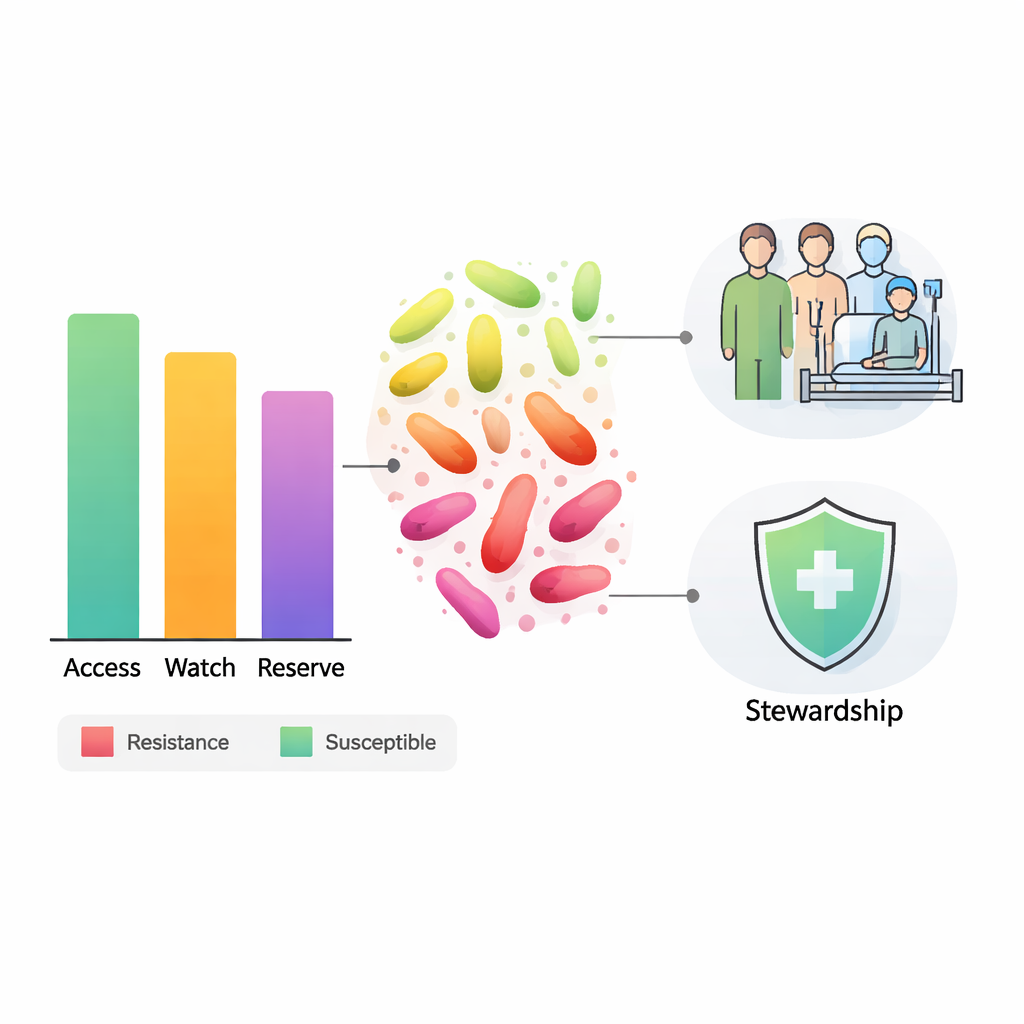
Över alla testade antibiotika visade ungefär 42 procent av resultaten resistens, vilket betyder att läkemedlet inte längre fungerade mot bakterierna i laboratoriet. För Access-gruppen var resistensen i genomsnitt omkring 44 procent, där vissa läkemedel som doxycyklin nästan helt misslyckades, medan andra som amikacin fortfarande fungerade i de flesta fall. Watch-gruppen, som ska skyddas och användas med försiktighet, hade den högsta genomsnittliga resistensen på cirka 47 procent; ett ofta använt läkemedel, cefuroxim, var verkningslöst mot mer än fyra av fem testade bakterier. Även bland Reserve-läkemedlen, som är tänkta att vara sista försvarslinjen, var genomsnittlig resistens omkring 35 procent, och vissa läkemedel som inte ens är allmänt tillgängliga i Nigeria visade redan över 60 procents resistens.
Farliga mönster i multiresistens
Utöver att enskilda läkemedel misslyckas upptäckte studien oroande nivåer av bakterier som kunde stå emot många olika antibiotika samtidigt. Mer än 70 procents multiresistens sågs mot frekvent använda läkemedel som cefuroxim, ceftazidim och meropenem. Hög resistens hittades också mot vissa avancerade medel som i teorin borde vara mycket effektiva. Viktiga problematiska bakterier inkluderade Staphylococcus aureus, Klebsiella-arter, Streptococcus-arter och Escherichia coli — mikrober som ofta orsakar sjukhus- och samhällsförvärvade infektioner. Watch-gruppen framträdde som ett särskilt problemområde: tungt beroende av dessa läkemedel verkar driva den snabbaste ökningen av resistens och tvingar läkare att i högre grad använda Reserve-läkemedel än avsett.
Vad detta betyder för patienter och vårdsystem
Resultaten har dämpande implikationer. Om frontlinje-Access-läkemedel misslyckas nästan hälften av gångerna blir rutininfektioner svårare och dyrare att behandla, vårdtiderna förlängs och risken för komplikationer och död ökar. När Watch-läkemedel förlorar effektivitet måste läkare falla tillbaka på sällsynta, kostsamma Reserve-läkemedel, som i sin tur också kan börja svikta. I en resursbegränsad miljö, där laboratorietester, läkemedelstillgång och infektionskontroll redan är ansträngda, skapas en ond cirkel: svårare sjukdomar, mer bredspektrig antibiotikaanvändning och ännu mer resistens.
Hur man backar från avgrunden
För att bryta denna cykel uppmanar författarna till betydligt starkare antibiotikastyrning (stewardship) baserad på AWaRe-ramverket. Det innebär att använda antibiotika endast när det är nödvändigt, välja Access-läkemedel först när de sannolikt fungerar och skydda Watch- och Reserve-preparat som värdefulla resurser. Sjukhusen behöver bättre diagnostiska laboratorier för att vägleda behandlingsbeslut, starkare försörjningskedjor så att läkare inte tvingas använda undermåliga substitut när rätt läkemedel är slut i lager, och nationella system för att följa resistensmönster över tid. För patienter och allmänheten är budskapet enkelt men brådskande: antibiotika är en gemensam resurs, och vårdslös användning i dag kan innebära färre livräddande alternativ i morgon.
Citering: Eya, E.B., Enyanwu, O.B. & Chukwu, O.A. A retrospective assessment of antimicrobial resistance patterns in WHO-access, watch, and reserve-classified antibiotics across two large hospitals in a resource-limited setting. Sci Rep 16, 6519 (2026). https://doi.org/10.1038/s41598-026-37665-x
Nyckelord: antimikrobiell resistens, antibiotika, Nigerias sjukhus, WHO AWaRe, stewardship