Clear Sky Science · sv
Kostnad för sjukdom orsakad av Mycoplasma genitalium i Australien: en incidensbaserad metod som inkluderar resistensstyrd behandling
Varför denna dolda infektion är viktig
De flesta har aldrig hört talas om Mycoplasma genitalium, en liten bakterie som sprids via sex och ofta inte ger några symtom. Ändå kan den tyst orsaka inflammation i reproduktionsorganen, bidra till bäckeninflammatorisk sjukdom hos kvinnor och blir svårare att behandla på grund av ökande antibiotikaresistens. Denna studie ställer en enkel men viktig fråga för Australien: när någon diagnostiseras med denna infektion, vilken behandlingsstrategi fungerar inte bara bättre utan kostar också mindre för vårdsystemet?
En tyst bakterie med växande påverkan
Mycoplasma genitalium är en sexuellt överförbar infektion som kan infektera urinröret, livmoderhalsen och ibland ändtarmen. Eftersom människor ofta inte känner sig sjuka går många infektioner oupptäckta. Till skillnad från vissa andra sexuellt överförbara infektioner rapporteras den inte rutinmässigt till nationella övervakningssystem, så det verkliga antalet infektioner i Australien är osäkert. Det som är känt är att bakterien är kopplad till smärtsamma tillstånd såsom uretrit hos män samt cervicit, bäckeninflammatorisk sjukdom och möjligen långvariga bäckensmärtor hos kvinnor. Dessa komplikationer kan kräva klinikbesök, antibiotika och ibland sjukhusvistelser, vilket medför både ekonomiska och personliga kostnader.
Antibiotikaresistens förändrar spelplanen
I åratal använde läkare ofta en engångsdos av antibiotikumet azitromycin för att behandla Mycoplasma genitalium. Med tiden har dock bakterien anpassat sig. I Australien och mycket av Västra Stilla havsregionen bär nu mer än hälften av infektionerna genetiska förändringar som gör dem resistenta mot azitromycin och närbesläktade läkemedel. Som ett resultat är det mer sannolikt att personer förblir infekterade efter standardbehandling, behöver fler besök och starkare antibiotika, och kan fortsätta att sprida infektionen. Denna trend tvingar kliniker och vårdplanerare att väga fördelarna med nya, mer skräddarsydda behandlingsstrategier mot deras ökade initiala kostnader.
Två vägar till vård: gissning kontra styrd behandling
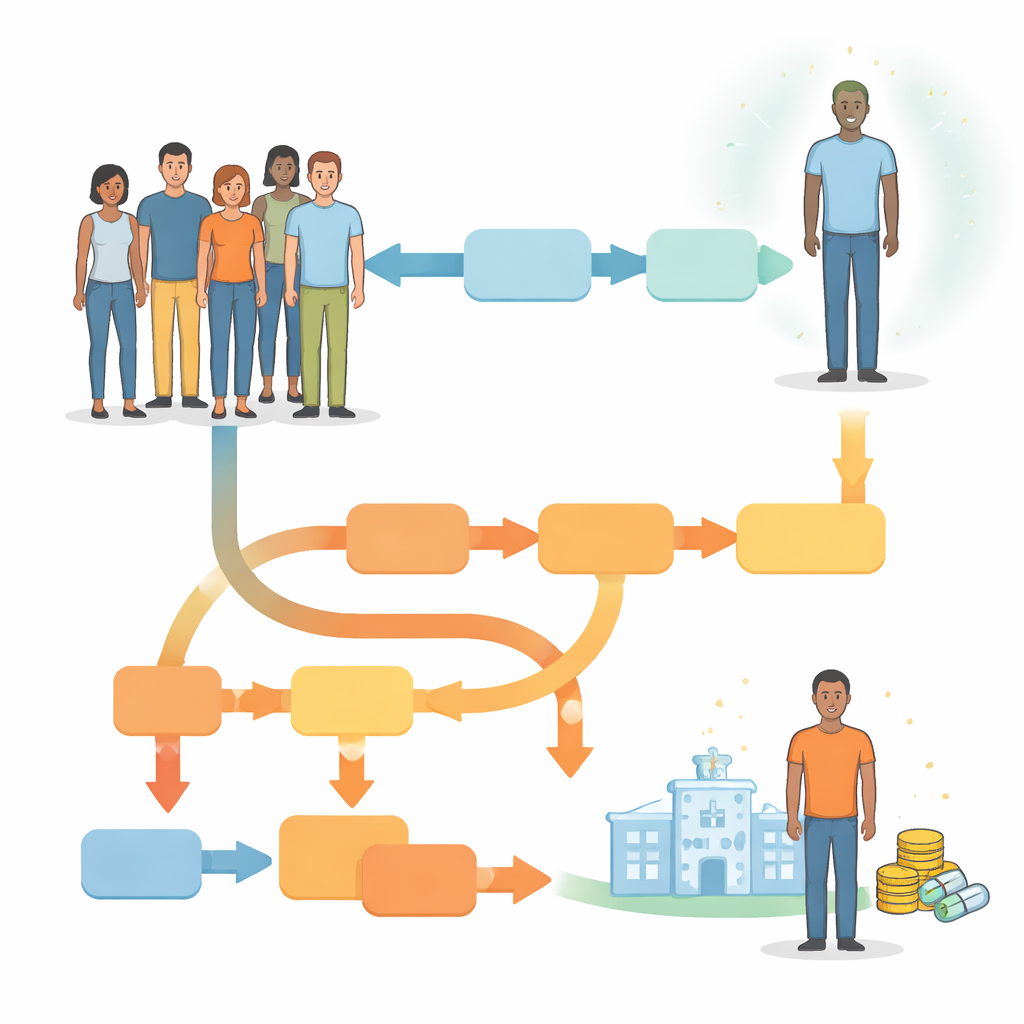
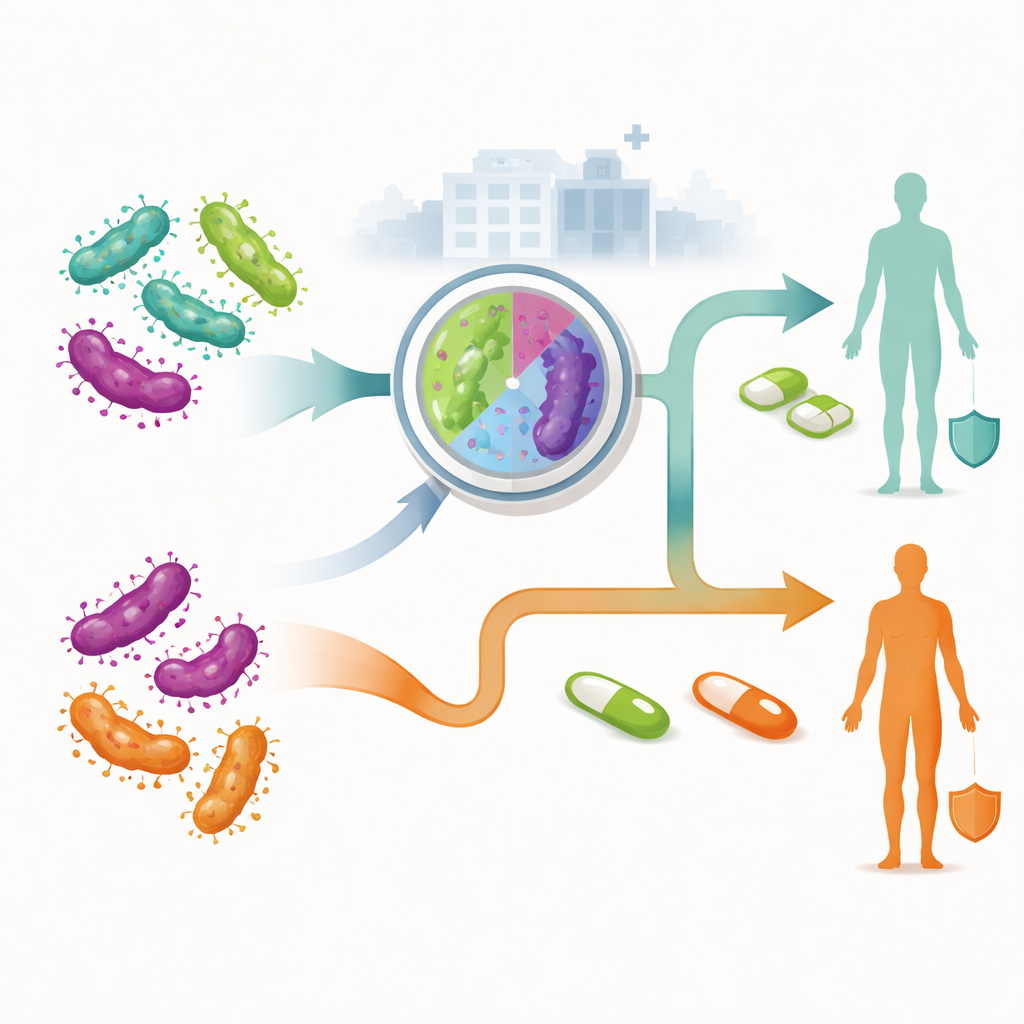
Forskarna jämförde två övergripande strategier för hantering av nydiagnostiserade infektioner hos vuxna som söker vård i Australien. I den traditionella, icke-styrda metoden får alla samma första antibiotikakur utan att veta om deras stam är resistent. Först vid behandlingsmisslyckande går man vidare till andra- eller tredjelinjens läkemedel. I den resistensstyrda metoden kontrollerar ett laboratorietest vid diagnos om bakterien sannolikt är resistent mot makrolidantibiotika. Personer med känsliga infektioner startar på en kombination av läkemedel, medan de med resistenta infektioner inleder en annan behandlingsregim som undviker ineffektiva läkemedel. Teamet använde en beslutsanalys (decision tree) för att kartlägga varje möjlig väg en patient kan ta, inklusive om de accepterar behandling, återkommer för uppföljning, behöver ytterligare terapi eller—hos kvinnor—utvecklar bäckeninflammatorisk sjukdom och kronisk bäckensmärta.
Att räkna kostnaderna bakom varje beslut
För att uppskatta kostnaden för en enskild infektion från diagnos till tillfrisknande summerade studien direkta medicinska utgifter: klinikbesök, laboratorietester, läkemedelskostnader och sjukhusvård för komplikationer. Priserna baserades på australiska statliga avgiftsscheman, sjukhuskostnadsdata och marknadspriser per 2025. Modellen kördes separat för tre grupper: icke-gravida kvinnor, män som har sex med män, och män som har sex med kvinnor, eftersom deras resistensnivåer och framgång i behandling skiljer sig. Forskarna testade också hur känsliga resultaten var för osäkerheter, såsom hur vanligt resistens är, hur sannolikt det är att människor återkommer för uppföljning och hur ofta komplikationer uppstår.
Färre komplikationer och lägre kostnader
I samtliga tre grupper visade sig resistensstyrd vård bli billigare totalt sett, även om vissa av dess läkemedel kostar mer per recept. För kvinnor var den förväntade totalkostnaden per infektion cirka 34 australiska dollar lägre med styrd behandling än med den traditionella metoden. Män som har sex med män sparade ungefär 39 dollar per person, och män som har sex med kvinnor cirka 23 dollar. Styrd behandling gav högre bota-första-försöket-andel, vilket innebar färre återbesök, färre antibiotikakurser och—hos kvinnor—färre fall av bäckeninflammatorisk sjukdom och kronisk bäckensmärta. Känslighetsanalysen visade att även om vissa faktorer, såsom priset på förstahandsläkemedel och hur vanligt resistens är, påverkade storleken på besparingarna så förändrade de inte huvudresultatet: styrd terapi förblev det billigare alternativet.
Vad detta betyder för patienter och vårdtjänster
Enkelt uttryckt hjälper testning av Mycoplasma genitalium för resistens innan man väljer antibiotika läkare att matcha rätt läkemedel till rätt patient, vilket leder till att infektioner botas mer pålitligt och på längre sikt sparar pengar för vårdsystemet. I en värld där antibiotikaresistens stadigt ökar hjälper denna strategi också till att bromsa spridningen av svårbehandlade stammar genom att undvika läkemedel som inte längre fungerar. För patienter betyder det färre klinikbesök, kortare sjukdomsperioder och en lägre risk för allvarliga komplikationer—fördelar som sträcker sig långt bortom balansräkningen.
Citering: Cheng, Q., Watts, C., Al Adawiyah, R. et al. Cost of illness of Mycoplasma genitalium in Australia: an incidence-based approach incorporating resistance-guided therapy. Sci Rep 16, 8034 (2026). https://doi.org/10.1038/s41598-026-36992-3
Nyckelord: Mycoplasma genitalium, antibiotikaresistens, sexuellt överförbar infektion, hälso- och sjukvårdskostnader, resistensstyrd behandling