Clear Sky Science · sv
Serum Mac-2 binding protein glycosylation isomer i förutsägelse av hepatocellulärt karcinom hos patienter med direktverkande antivirala läkemedelsinducerad HCV-kur
Varför denna forskning är viktig för dig
Moderna läkemedel kan numera bota hepatit C-virus (HCV) hos de flesta, men en del tidigare patienter utvecklar ändå levercancer flera år senare. Läkare behöver bättre verktyg för att avgöra vilka som fortfarande löper hög risk så att dessa personer kan följas noggrannare. Denna studie undersökte om en blodmarkör kallad Mac‑2 binding protein glycosylation isomer (M2BPGi) kan hjälpa till att förutsäga risken för att utveckla hepatocellulärt karcinom, den vanligaste formen av levercancer, efter en framgångsrik behandling mot hepatit C.
En kvarstående cancerrisk efter bot
Hepatit C drabbar tiotals miljoner människor världen över och kan tysta bilda ärr i levern under många år. Nya direktverkande antiviralemedel (DAA) botar infektionen hos mer än 95 % av dem som behandlas, vilket kraftigt minskar leverskadan. Ändå kan personer med tidigare avancerad ärrbildning utveckla levercancer även efter att viruset är eliminerat. Dagens screeningmetoder, som ultraljud och blodprov för alfafetoprotein, missar en betydande andel tidiga cancerfall. Det finns därför ett uppenbart behov av enkla blodprov som kan dela in patienter i låg‑ respektive hög‑riskgrupper och styra hur intensiv uppföljning som behövs för varje person.
En blodsignal för leverskada
M2BPGi är en modifierad form av ett naturligt förekommande protein som stiger när levern är inflammerad och ärrbildad. Till skillnad från en biopsi kan det mätas i ett rutinblodprov. Tidigare studier i Japan antydde att högre nivåer av M2BPGi är kopplade till levercancer hos personer med hepatit C, men det var osäkert om samma gränsvärden skulle gälla i andra populationer och hos patienter som behandlats med moderna DAA‑läkemedel. För att besvara detta följde forskare i Taiwan 704 vuxna med kronisk hepatit C som behandlades med DAA och framgångsrikt rensade viruset. Alla fick M2BPGi mätt strax före behandlingsstart och igen 12 veckor efter avslutad terapi, den standardtidpunkt som används för att bekräfta bot.
Att följa patienter över lång tid
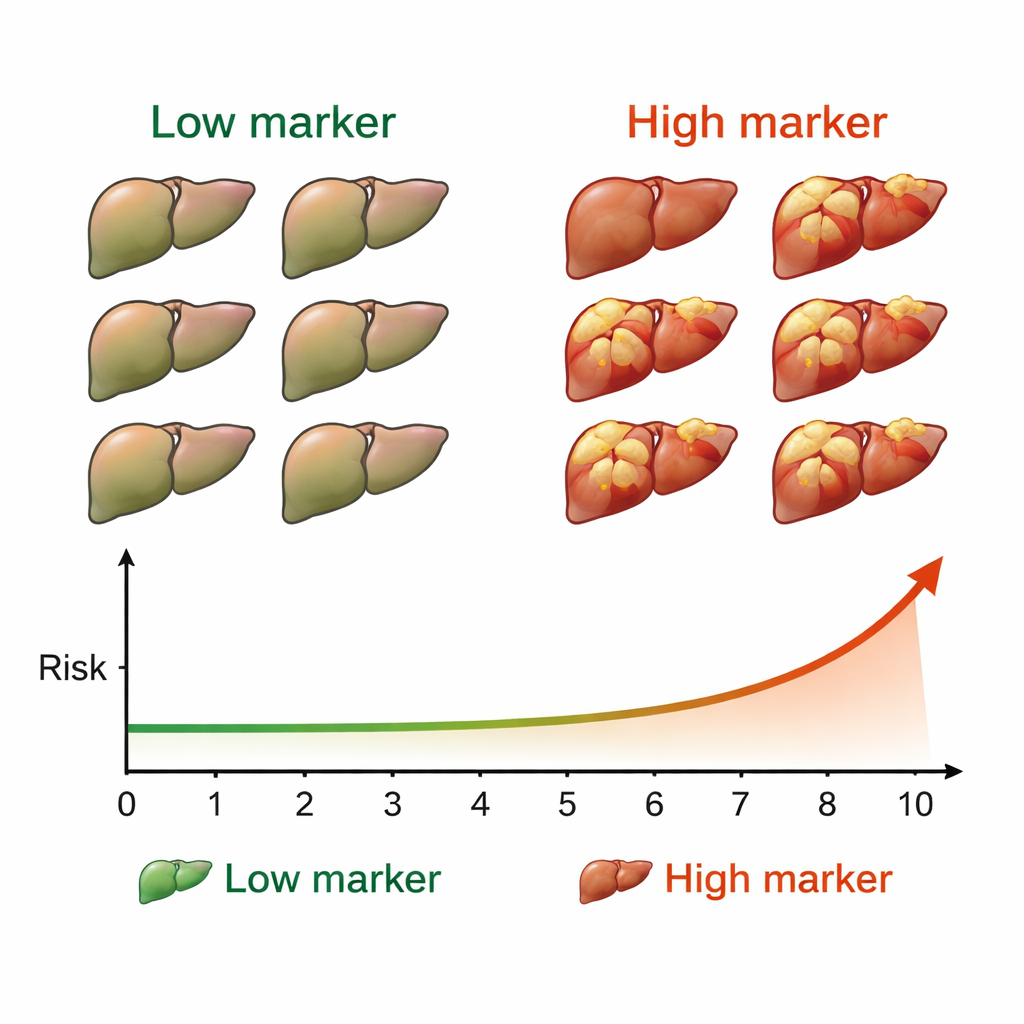
Efter bot undersöktes patienterna var sjätte månad med ultraljud och standardblodprov för att leta efter nya levertumörer. Under en medianuppföljning på fyra och ett halvt år utvecklade 50 personer—cirka 7 % av gruppen—levercancer. När teamet jämförde cancerutfall med M2BPGi‑nivåer framträdde ett tydligt mönster. Patienter med M2BPGi på minst 4,0 enheter före behandling hade betydligt fler cancerfall än de som låg under den nivån. Skillnaden var slående: deras kumulativa 10‑årsincidens närmade sig 53 %, jämfört med mycket lägre frekvenser i gruppen med låga markörnivåer. En andra tröskel, 2,0 enheter mätt efter bot, delade också upp patienterna i hög‑ respektive låg‑riskgrupper under det följande decenniet.
Riskmönster över tid
Forskarna kombinerade sedan båda tidpunkterna för att se hur förändringar i markören relaterade till risk. De delade in patienterna i fyra kategorier beroende på om M2BPGi var över eller under 4,0 före behandling och över eller under 2,0 efter bot. Personer med låga nivåer vid båda tidpunkterna hade lägst risk. De vars nivåer var höga både före och efter behandling hade vida högst sannolikhet att utveckla levercancer. Patienter som gick från hög till låg eller från låg till hög hamnade däremellan. Även efter att man tagit hänsyn till ålder, kön, ultraljudsbaserade mått på leverstelhet, leverenzymtester och alfafetoprotein förblev M2BPGi en oberoende prediktor för vem som senare skulle utveckla cancer.
Vad detta innebär för patienter och läkare
För patienter som blivit botade från hepatit C tyder dessa fynd på att ett enkelt blodprov kan hjälpa till att klargöra hur oroliga de och deras läkare bör vara för framtida levercancer. Höga nivåer av M2BPGi—särskilt om de förblir höga före och efter behandling—signalera att levern fortfarande löper betydande risk och att tät, långsiktig cancerscreening är nödvändig. Omvänt kan konsekvent låga nivåer ge vissa patienter viss trygghet att risken är relativt liten, även om regelbundna kontroller fortfarande är att rekommendera. I klara termer fungerar M2BPGi som en tidig varningssignal för levercancer efter hepatit C‑bot och erbjuder ett praktiskt sätt att rikta den mest intensiva övervakningen till dem som behöver den mest.
Citering: Chang, YP., Chen, YC., Su, TH. et al. Serum Mac-2 binding protein glycosylation isomer in predicting hepatocellular carcinoma occurrence among patients with direct-acting antiviral-induced HCV cure. Sci Rep 16, 5757 (2026). https://doi.org/10.1038/s41598-026-36809-3
Nyckelord: hepatit C, levercancer, blodmarkör, riskprediktion, M2BPGi