Clear Sky Science · sv
Samband mellan ett strukturerat utbildningsprogram och självrapporterad klinisk tröghet i behandlingen av typ 2-diabetes i primärvården
Varför denna studie är viktig för vardagshälsa
Typ 2-diabetes är inte längre en sällsynt eller avlägsen sjukdom—den drabbar hundratals miljoner människor världen över och är särskilt vanlig i Turkiet. Många patienter vänder sig först till sin lokala husläkare, inte till en sjukhusspecialist, för att hantera sitt blodsocker. Denna studie ställer en enkel men viktig fråga: om vi ger husläkare en fokuserad, praktisk diabetesutbildning, kommer de då att förändra hur de säger att de skulle behandla och remittera sina patienter, på sätt som kan hjälpa till att förebygga komplikationer tidigare?
Att utbilda husläkare att ta ledningen
Forskare i Adana, en stor stad i södra Turkiet, undersökte ett program kallat “Diabetes 01”, organiserat av Turkish Diabetes Foundation. Under sex månader deltog 118 frivilliga husläkare i månatliga sessioner ledda av diabetesspecialister. Dessa sessioner blandade korta föreläsningar med fallbaserade diskussioner och onlinerkonsultationer, allt syftande till att hjälpa läkare att känna sig mer säkra på att hantera typ 2-diabetes i sina egna mottagningar istället för att skicka patienter direkt till sjukhusvård. För att förstå effekten jämförde forskarna senare dessa utbildade läkare med 516 kollegor i samma region som inte deltog i programmet.
En enkät som speglar verkliga val
I stället för att följa patienter direkt använde teamet ett detaljerat frågeformulär som presenterade vardagliga kliniska situationer. Läkare fick bland annat frågan hur de skulle behandla en nyupptäckt patient, när de skulle starta medicinering, när de skulle ändra behandling och vid vilken punkt de skulle skicka någon till en högre vårdnivå eller sjukhus. En viktig markör i dessa frågor var HbA1c, ett blodprov som speglar genomsnittligt blodsocker över flera månader. Genom att jämföra svar från utbildade och icke-utbildade läkare kunde forskarna se om kursen var kopplad till mer proaktiva, ledningslinjeanpassade beslut eller till en tendens att skjuta upp åtgärder—det experter kallar ”klinisk tröghet.”
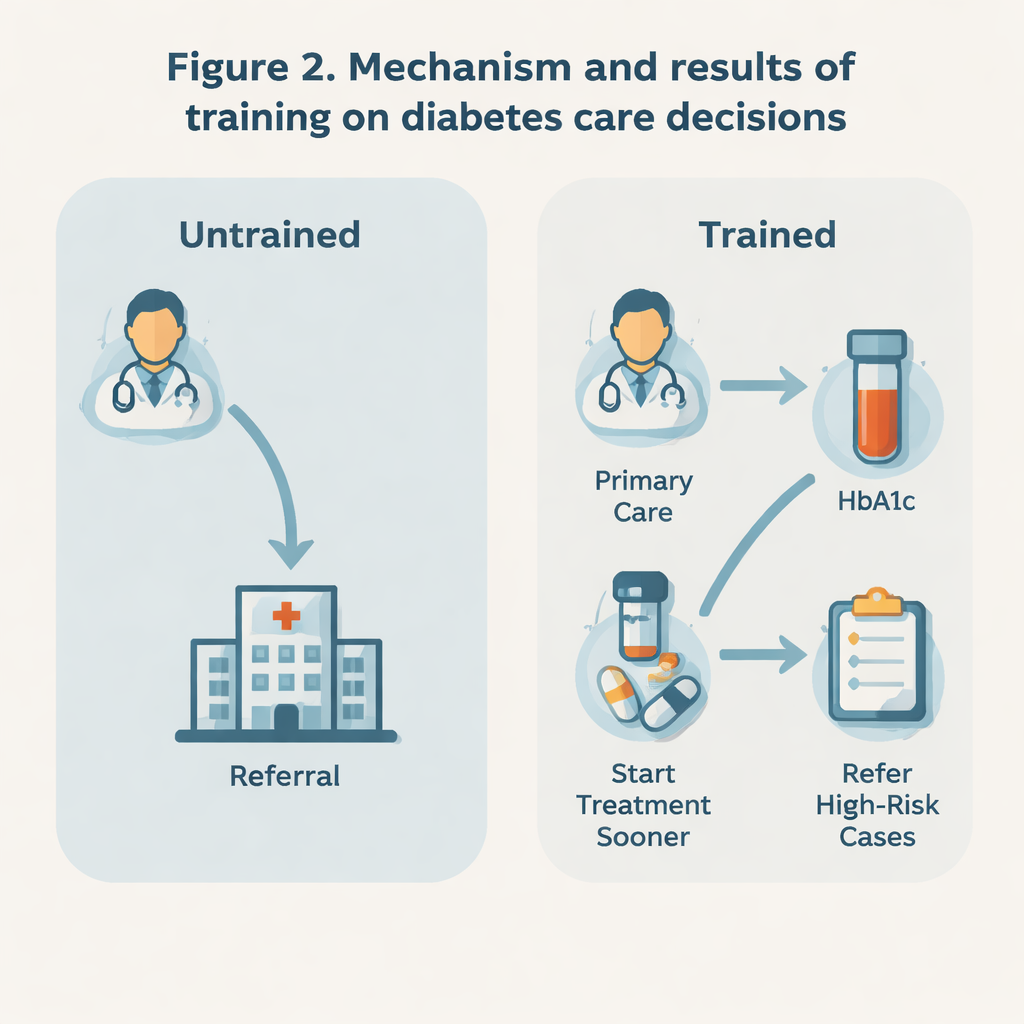
Tidigare åtgärder, färre förhastade remisser
Resultaten tyder på att utbildningen förde läkare i en mer aktiv riktning. Utbildade läkare var mycket mindre benägna att säga att de skulle remittera en nyupptäckt patient direkt till en specialist (ungefär 3 % jämfört med 13 % bland icke-utbildade läkare). De var också mindre benägna att remittera patienter med endast lätt förhöjda HbA1c-nivåer och mer benägna att försöka behandla sådana fall själva i primärvården. Samtidigt, när HbA1c-nivåerna var mycket höga—vilket signalerar större risk—var utbildade läkare faktiskt mer villiga än sina kollegor att remittera patienter vidare till högre vårdnivå. Detta mönster pekar på en mer selektiv, riskbaserad strategi: behåll hanterbara fall nära vårdcentralen, men eskalera snabbt när varningssignaler uppstår.
Påbörja behandling tidigare, men utan överbehandling
Utbildningen verkade också påverka när läkare uppgav att de skulle påbörja diabetesläkemedel. För patienter utan större hälsoproblem var utbildade läkare mer benägna att starta läkemedelsbehandling snart efter att HbA1c stigit över 6,5 %, istället för att vänta tills det översteg 7 %. Denna förskjutning mot tidigare behandling är viktig eftersom en tidig strikt blodsockerkontroll har visat sig minska långsiktiga komplikationer som ögon-, njur- och nervskador. Däremot, när det gällde att höja dos eller lägga till nya läkemedel senare, eller att välja exakta blodsocksmål, svarade de två läkargrupperna ganska lika. Det antyder att programmet främst förändrade ingångspunkter för behandling och remittering, snarare än att eftersträva en mer aggressiv kontroll i allmänhet.
Löften, begränsningar och vad det betyder för patienter
Som alla studier har även denna begränsningar. De läkare som deltog i kursen valde själva att göra det och kan redan ha varit mer motiverade. Enkäten fångade vad de sa att de skulle göra, inte vad som faktiskt hände med verkliga patienter. Och studien genomfördes i en enda provins i Turkiet, så mönstren behöver inte vara identiska på andra håll. Trots detta erbjuder fynden ett hoppfullt budskap: strukturerad, fallbaserad utbildning för husläkare kan kopplas till tidigare behandlingsbeslut och färre onödiga remisser, utan att uppmuntra riskfyllda dröjsmål för de mest sjuka patienterna. För personer som lever med eller löper risk för typ 2-diabetes tyder detta på att investeringar i utbildning och förtroende för primärvårdsläkare kan innebära att man får rättidig vård närmare hemmet och potentiellt förebygger komplikationer innan de blir livshotande.
Citering: Coşkun, Y., Karagün, B. & Bakıner, O. Association between a structured training programme and self-reported clinical inertia in type 2 diabetes management in primary care. Sci Rep 16, 5878 (2026). https://doi.org/10.1038/s41598-026-36726-5
Nyckelord: typ 2-diabetes, primärvård, klinisk tröghet, läkarutbildning, diabetesutbildning