Clear Sky Science · sv
Klinisk relevans av partiell HPV-genotypning i livmoderhalscancerscreening
Varför detta är viktigt för kvinnors hälsa
Livmoderhalscancer är en av de mest förebyggbara cancrarna, ändå får fortfarande tusentals kvinnor världen över diagnosen varje år. Modern screening förlitar sig i allt högre grad på tester för humant papillomvirus (HPV), viruset som orsakar nästan alla fall av livmoderhalscancer. Denna studie från Finland ställer en praktisk fråga med verkliga konsekvenser: om läkare inte bara söker HPV i allmänhet utan specifikt de mest riskfyllda typerna—HPV16 och HPV18—kan de då bättre avgöra vilka kvinnor som behöver tätare uppföljning och vilka som säkert kan undvika extra undersökningar?
En närmare titt på HPV-typer
HPV är inte ett enda virus utan en stor familj av närbesläktade typer. En liten grupp, kallad högrisk‑HPV, är kopplad till livmoderhalscancer. Även inom denna högriskgrupp är vissa typer farligare än andra. HPV16 och HPV18 är världsvidt kända som de största skyldiga. Finlands nationella screeningsprogram har använt HPV‑testning sedan 2012, men hittills har man hanterat alla högrisktyper på samma sätt i patientvården. Författarna undersökte om det att särskilja HPV16 och HPV18 från övriga högrisktyper kan skärpa risktolkningar och förbättra hur kvinnor triageras efter ett positivt test.
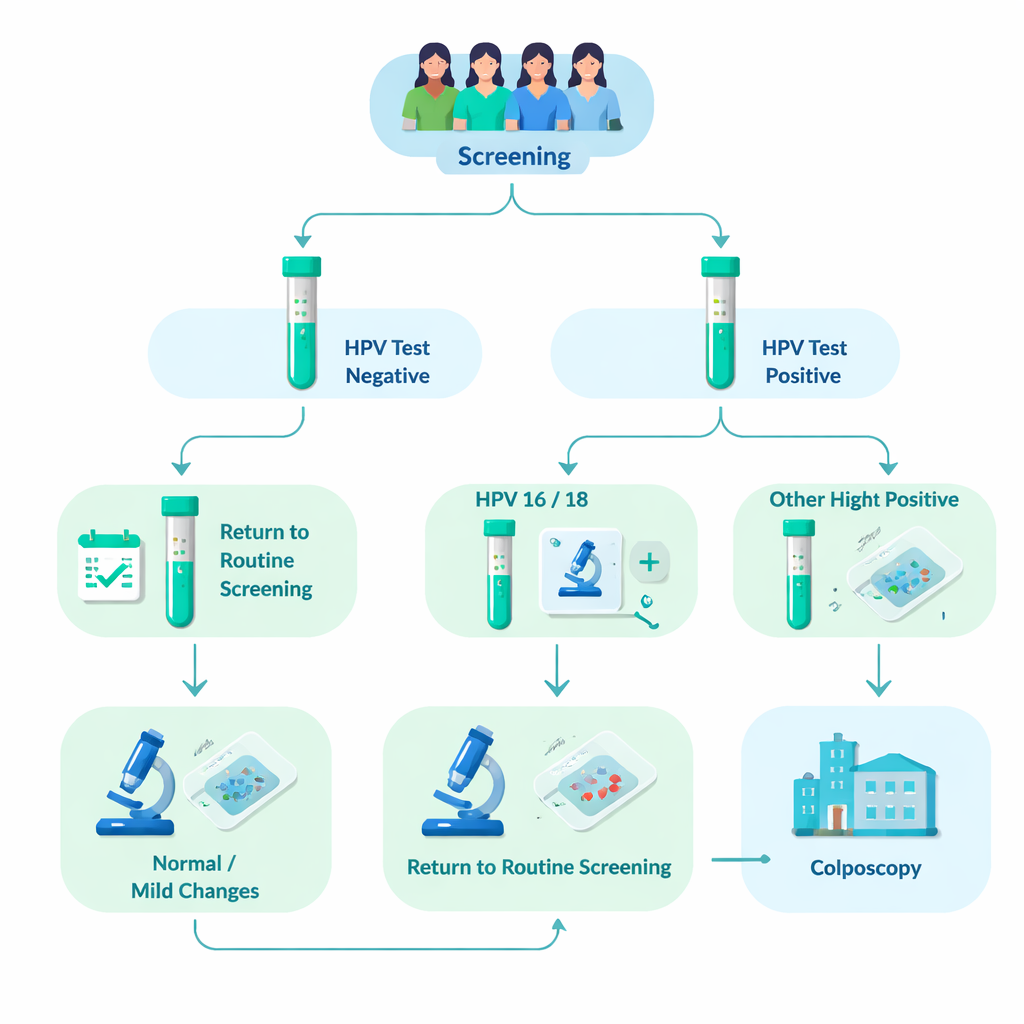
Uppföljning av mer än 76 000 screenade kvinnor
Forskargruppen analyserade data från 76 482 kvinnor som deltog i organiserad livmoderhalscancerscreening i Tammerfors och närliggande kommuner mellan 2012 och 2023. Cirka 8 % (6031 kvinnor) testade positivt för högrisk‑HPV. Alla dessa kvinnor fick en ytterligare mikroskopisk undersökning av sina celler (cytologi). De vars cellprov redan visade tydliga avvikelser skickades direkt till en närmare undersökning kallad kolposkopi, där små vävnadsprov (biopsier) kunde tas. Kvinnor vars cellprov såg normala eller endast lindrigt avvikande ut ombads återkomma efter 12–24 månader för ett upprepat HPV‑test. Om HPV kvarstod hänvisades även de till kolposkopi. Denna verkliga värld‑design gjorde det möjligt för forskarna att se hur ofta allvarliga vävnadsförändringar faktiskt uppträdde i varje HPV‑genotypgrupp över flera år.
Risken är inte densamma för alla högrisk‑HPV
När teamet jämförde utfallen framträdde HPV16 tydligt. Bland kvinnor som var HPV‑positiva hittades allvarliga vävnadsförändringar—så kallade höggradiga lesioner eller värre—hos cirka 37 % av dem med HPV16, 26 % av dem med HPV18 och endast omkring 20 % av kvinnorna som bar andra högrisktyper. Risken var särskilt hög för kvinnor med HPV16 tillsammans med en annan högrisktyp. Yngre kvinnor (åldrarna 30–40) hade fler höggradiga fynd än äldre kvinnor, och HPV16 och HPV18 var vanligare i dessa yngre åldersgrupper. Viktigt är att även när det initiala cellprovet såg normalt ut hade kvinnor med HPV16 eller HPV18 fortfarande en mycket högre sannolikhet att ha dold höggradig sjukdom än kvinnor med andra HPV‑typer.
Persistenta infektioner och vad de betyder
Studien granskade också vad som hände med kvinnor med lindrig eller normal cytologi som kom tillbaka för upprepad testning. Bland dem som initialt hade HPV16 kvarstod ungefär två tredjedelar med samma infektion vid uppföljningsbesöket, en högre persistens än för de flesta andra typer. Persistenta HPV16‑ eller HPV18‑infektioner följdes ofta av höggradiga förändringar i livmoderhalsen. Forskarna ställde sedan en "tänk om?"‑fråga: vad om alla kvinnor med HPV16 eller HPV18 och lindrig cytologi hade skickats direkt till kolposkopi från början? De fann att detta skulle ha ökat remisserna till kolposkopi med ungefär 7 % men lett till tidigare upptäckt av endast ett invasivt cancerfall i denna kohort—vilket antyder att den största vinsten vore att förenkla vården genom att hoppa över ett extra upprepat test snarare än att dramatiskt förändra cancerutfallen.

Vad detta betyder för screeningsprogram
Sammantaget stödjer fynden användningen av partiell HPV‑genotypning—att särskilja HPV16 och HPV18 från övriga högrisktyper—i Finlands program för livmoderhalscancerscreening. Kvinnor med HPV16 eller HPV18 bär tydligt en högre risk och skulle med fog kunna hänvisas direkt till kolposkopi, även när deras cellprov framstår som normala eller endast lätt avvikande, särskilt i yngre åldersgrupper. Detta skulle förenkla uppföljningen, minska antalet upprepade tester och fokusera intensiva undersökningar på dem med störst risk, samtidigt som man accepterar en måttlig ökning av invasiva undersökningar. När HPV‑vaccinationen fortsätter att minska HPV16 och HPV18 i befolkningen antyder studien också att framtida screening kan behöva uppmärksamma andra högrisktyper mer. För nu erbjuder riktad genotypning ett praktiskt sätt att göra livmoderhalscancerscreening både säkrare och mer effektiv.
Citering: Leino, A., Numminen, E., Kares, S. et al. Clinical relevance of partial HPV genotyping in cervical cancer screening. Sci Rep 16, 7204 (2026). https://doi.org/10.1038/s41598-026-36594-z
Nyckelord: HPV16, screening för livmoderhalscancer, HPV-genotypning, kolposkopi, HPV-vaccination