Clear Sky Science · sv
Baslinjeegenskaper som är förknippade med dödlighet bland barn som lever med HIV och som påbörjar ART vid en distriktsklinik för HIV på landsbygden i Moçambique
Varför denna studie är viktig för barns hälsa
HIV-behandling har förvandlat en tidigare dödlig infektion till ett hanterbart tillstånd för många vuxna, men barn — särskilt i fattiga, landsbygdsområden — dör fortfarande i oroande takt. Denna studie från ett distriktsjukhus på landsbygden i södra Moçambique följde mer än 1 300 barn med HIV som påbörjade antiretroviral behandling (ART) mellan 2002 och 2019. Genom att fråga vem som överlevde och vem som inte gjorde det identifierade forskarna vilka barn som löper störst risk och vad som kan förändras i kliniker och hälso‑system för att ge dem en bättre chans till liv.
Liv och död i en HIV-klinik på landsbygden
Vid Carmelo Hospital of Chókwè, ett remisscenter som betjänar en i huvudsak landsbygdsbefolkning, började 1 341 barn under 15 år HIV-behandling under en 17-årsperiod. Tillsammans bidrog de med mer än 6 700 ”barn‑år” av observation — tid under vilken deras framsteg, bakslag och utfall registrerades i ett elektroniskt journalsystem. Totalt dog omkring 14 % av dessa barn medan de var i behandling, vilket motsvarar 2,8 dödsfall per 100 barn‑år, en nivå liknande andra afrikanska miljöer men ändå långt ifrån acceptabel. De flesta barnen började vård som öppenvårdspatienter och hade aldrig tidigare fått HIV-läkemedel; många visade dock redan tecken på avancerad infektion när de kom.
De yngsta barnen har den brantaste uppförsbacken
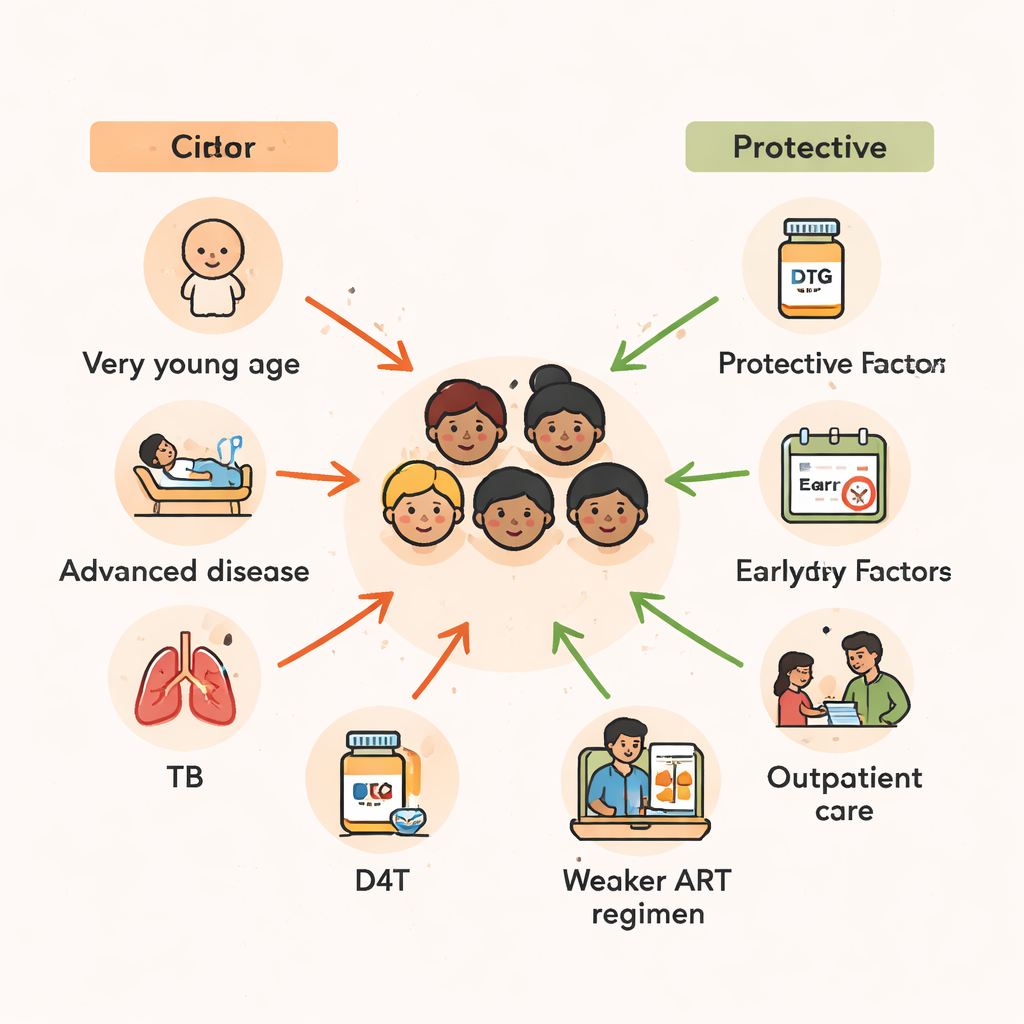
Ålder framträdde som en av de starkaste prediktorerna för överlevnad. Barn som var två år eller yngre när de påbörjade behandling hade mer än dubbelt så hög risk att dö jämfört med dem som började terapi i tidig tonår. Små barn har mindre moget immunsystem och är mer sårbara för svåra infektioner och undernäring. Studiens fynd stödjer ett bredare mönster som ses över Afrika: förseningar i att diagnostisera HIV hos spädbarn, kombinerat med begränsad tillgång till god näring och förebyggande läkemedel, skapar ett farligt tidsfönster där även livräddande ART kan komma för sent för att fullt ut vända skadorna.
När sen diagnos möter allvarlig sjukdom
Utöver ålder var sjukdomens svårighetsgrad vid behandlingens start avgörande. Barn som påbörjade ART medan de var så sjuka att de behövde läggas in hade nästan dubbelt så hög dödsrisk jämfört med dem som var tillräckligt väl för att tas som öppenvårdspatienter. På samma sätt var de som redan befann sig i de mest avancerade stadierna av HIV-sjukdomen, eller som hade mycket låga CD4‑cellantal — en markör för ett kraftigt försvagat immunsystem — flera gånger mer benägna att dö. Många av dessa barn kämpade också mot tuberkulos (TB). Om de behövde TB‑behandling inom tre månader efter att ha påbörjat HIV‑mediciner nästan fördubblades deras dödsrisk, vilket återspeglar både TB:s egen börda och de komplikationer som kan uppstå när ett återhämtande immunsystem plötsligt reagerar kraftigt på dolda infektioner.
Inte alla behandlingsregimer är likadana
Vilken typ av HIV‑läkemedelskombination barnen fick spelade också roll. Regimer baserade på stavudin (D4T), ett äldre läkemedel som nu till stor del fasats ut, var kopplade till en mycket högre dödsrisk. Däremot verkade kombinationer som inkluderade proteashämmare — starkare, mer moderna HIV‑läkemedel — eller zidovudin (ZDV) skydda barnen och minska dödlighetsrisken avsevärt jämfört med vissa tenofovir‑baserade regimer. Eftersom studien sträcker sig över många år då nationella behandlingsriktlinjer ändrades speglar en del av detta mönster bredare förbättringar i vården över tid. Men budskapet är tydligt: säkrare, mer potenta moderna regimer är en nyckel för att hålla barn vid liv, särskilt när de påbörjas innan HIV har förstört deras immunsystem.
Att omvandla bevis till bättre vård
Enkelt uttryckt visar studien att för många barn i Moçambique på landsbygden påbörjar HIV‑behandling för sent — när de är mycket små, redan mycket sjuka eller slåss mot både HIV och TB — och att denna fördröjning kraftigt ökar risken att dö. Författarna drar slutsatsen att för att rädda fler liv måste kliniker diagnostisera HIV tidigare, särskilt hos spädbarn; påbörja behandling innan immunsystemet kollapsar; noggrant screena efter dolda infektioner som TB; och använda de mest effektiva, barnvänliga läkemedelskombinationerna som finns tillgängliga i dag, såsom de baserade på proteashämmare eller dolutegravir. Genom att stärka personalens utbildning och familjecentrerad vård i landsbygdsområden menar de att dessa insikter kan omvandlas till vardaglig praxis och hjälpa till att förvandla HIV från en dödlig barnsjukdom till en kontrollerbar sådan, oavsett var ett barn föds.
Citering: Nacarapa, E., Maddalozzo, R., Moosa, MY.S. et al. Baseline characteristics associated with mortality among children living with HIV initiating ART at a rural district HIV clinic of Mozambique. Sci Rep 16, 6051 (2026). https://doi.org/10.1038/s41598-026-36433-1
Nyckelord: pediatrisk HIV, antiretroviral behandling, tuberkuloskoinfektion, Moçambique, barnadödlighet