Clear Sky Science · sv
Klinikopatologiska egenskaper och validering av prognostiskt modell för mukinös ventrikelcancer
Varför denna studie om magcancer är viktig
Mukinös ventrikelcancer är en sällsynt men särskilt aggressiv form av magsäckscancer. Eftersom den är ovanlig och ofta upptäcks sent har läkare haft svårt att förutse vilka patienter som löper störst risk och vilka som kan ha mest nytta av intensiv behandling. Denna studie använder ett stort amerikanskt cancerregister för att bygga ett praktiskt prediktionsverktyg som uppskattar en patients överlevnadschanser mer precist än traditionell stadieindelning ensam, och som potentiellt kan vägleda mer skräddarsydd vård.
Att förstå en sällsynt magcancer
Magcancer är fortfarande en stor orsak till cancerrelaterad död globalt. Mukinös ventrikelcancer är en ovanlig undergrupp där mer än hälften av tumörvolymen består av slemliknande material. Det ger cancern distinkta egenskaper: den är ofta dåligt differentierad, växer djupt in i magsäcksväggen och sprider sig tidigt till lymfkörtlar. Tidigare studier har varierat i sina slutsatser om hur dödlig denna undergrupp är och vilka faktorer som betyder mest för prognosen, delvis eftersom varje enskild studie vanligtvis inkluderat få patienter. För att klargöra dess beteende vände sig författarna till den amerikanska Surveillance, Epidemiology, and End Results (SEER)-databasen, som samlar detaljerad information om cancerfall från många regioner.
Vem som studerades och vad som mättes
Forskarna identifierade 719 personer som diagnosticerats med mukinös ventrikelcancer mellan 2000 och 2021. De registrerade grundläggande demografiska uppgifter (ålder, kön, civilstånd, ras, hushållsinkomst), tumöregenskaper (läges i magen, storlek, invasionsdjup, lymfkörtelengagemang, spridning till avlägsna organ) och behandlingar som gavs (kirurgi, kemoterapi och strålbehandling). De följde sedan hur länge varje person levde totalt och hur länge de levde utan att dö av magsäckscancer specifikt. För att bygga och testa sitt prediktionsverktyg delade teamet slumpmässigt in patienterna i en större ”tränings”grupp och en mindre ”validerings”grupp.
Att bygga en personlig riskpoäng
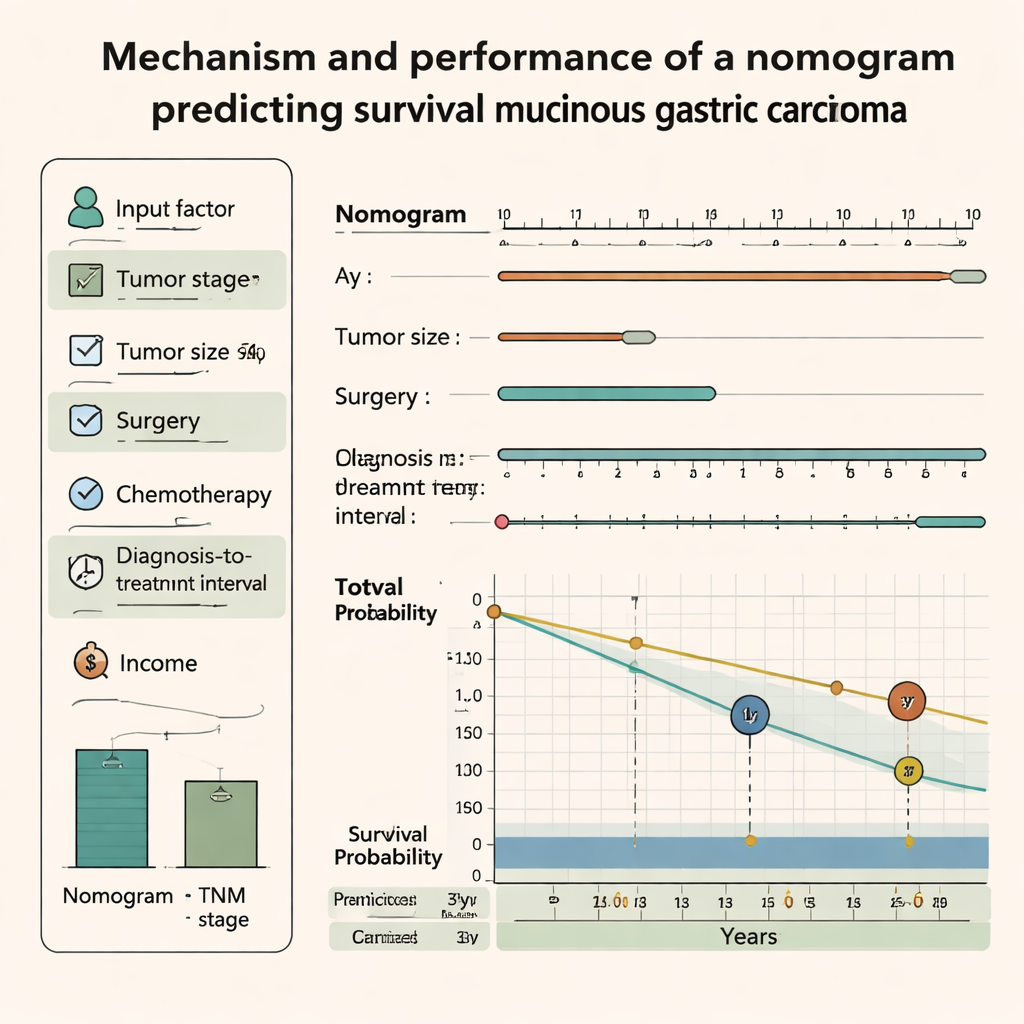
Med hjälp av statistiska överlevnadsmodeller skannade författarna först många variabler en och en för att se vilka som var kopplade till total överlevnad. De kombinerade sedan de mest informativa faktorerna i en multivariabel modell och översatte den till ett nomogram — en visuell kalkylator som låter läkare summera poäng från flera patientegenskaper för att uppskatta sannolikheten att vara vid liv efter ett, tre och fem år. Det slutliga nomogrammet inkluderade ålder, hushållsinkomst, tumördjup (T-stadium), spridning till lymfkörtlar (N-stadium), fjärrmetastaser (M-stadium), tumörstorlek, tid från diagnos till behandling samt om patienten opererats eller fått kemoterapi. Strålbehandling förbättrade inte prediktionerna när övriga faktorer beaktats och utelämnades från det slutgiltiga verktyget.
Vad modellen visade om risk
Sammanlagt hade patienterna i denna studie dåliga utfall: medianöverlevnaden var 20 månader och endast cirka en fjärdedel var vid liv fem år efter diagnos. Avancerat tumörstadium, större tumörer och förekomst av metastaser var alla kopplade till sämre överlevnad, vilket speglar sjukdomens aggressiva natur. I kontrast gav kirurgi den största skyddande effekten och förbättrade överlevnaden markant, och kemoterapi bidrog också med betydande nytta i utvalda patienter. Icke-medicinska faktorer spelade också roll. Personer med lägre hushållsinkomst och de som väntade 20 dagar eller mer mellan diagnos och behandling hade sämre utfall, vilket belyser betydelsen av tillgång till snabb och högkvalitativ vård. Hög ålder, särskilt 75 år och uppåt, var associerad med kortare överlevnad, sannolikt på grund av andra sjukdomar och nedsatt tolerans för intensiv behandling.
Hur bra verktyget fungerade
Teamet testade hur väl nomogrammet kunde särskilja patienter med högre respektive lägre risk och jämförde det med det vida använda TNM-stadiet från American Joint Committee on Cancer. Både i tränings- och valideringsgrupperna överträffade nomogrammet konsekvent enbart TNM-stadiet. Mått som koncordansindex och arean under ROC-kurvan visade att den nya modellen gav mer precisa prognoser på ett, tre och fem års sikt. Kalibreringsdiagram indikerade att de sannolikheter modellen gav stämde väl överens med vad som faktiskt hände, och beslutskurvsanalyser föreslog att användning av nomogrammet i kliniskt beslutsfattande kunde ge större nettovinst än att förlita sig på stadium ensam.
Vad detta betyder för patienter och läkare
För patienter med mukinös ventrikelcancer visar denna studie att prognosen inte bara beror på tumörens stadium utan också på faktorer som tumörstorlek, om kirurgi och kemoterapi ges, hur snabbt behandlingen startar och även socioekonomisk status. Genom att kombinera dessa element erbjuder nomogrammet läkare ett enkelt sätt att uppskatta en individuell patients överlevnadschanser mer exakt än traditionella stadiesystem. Modellen kan inte ersätta klinisk bedömning och saknar fortfarande genetisk och molekylär information, men den är ett steg mot mer personligt anpassad rådgivning och behandlingsplanering för en sällsynt och utmanande form av magcancer.
Citering: Meng, Q., Ma, H., Zhang, J. et al. Clinicopathological characteristics and prognostic model validation for mucinous gastric carcinoma. Sci Rep 16, 5010 (2026). https://doi.org/10.1038/s41598-026-35399-4
Nyckelord: mukinös ventrikelcancer, magcancer prognos, nomogram, prediktion av canceröverlevnad, SEER-databas