Clear Sky Science · sv
Medfödda antivirala och immunsystemets funktioner kopplade till minskningen av HIV-reservoaren efter anti-PD-1-terapi
Varför den här forskningen är viktig
Moderna HIV-läkemedel kan hålla viruset under kontroll i årtionden, men de kan inte utplåna det helt. Ett litet ”reservoar” av infekterade celler ligger vilande i kroppen och kan återstarta infektionen om behandlingen avbryts. Denna studie undersöker om en sorts cancerimmunterapi som ”frigör bromsarna” i immunsystemet också kan bidra till att krympa det dolda HIV-reservoaret och pekar på biologiska ledtrådar som kan tala om vem som har störst nytta.
Dolt virus och en ny typ av medicin
Människor som lever med HIV tar ofta antiretroviral terapi (ART), vilket sänker mängden virus i blodet till nivåer som är för låga för att detekteras. Ändå kvarstår viruset i en liten population immunceller, främst minnes-CD4-T-celler, där det är tyst och utom räckhåll för läkemedel. Många av dessa celler visar ett ytprotein som heter PD-1, en del av ett bromssystem som normalt hindrar immunsystemet från att överreagera. Cancerdroger som blockerar PD-1 har revolutionerat behandlingen av flera tumörer genom att återväcka immunceller. Eftersom PD-1 också finns på celler som bär HIV och på utmattade virusbekämpande celler, har forskare undrat om samma läkemedel kan hjälpa till att lossa HIV:s grepp.
En prövning på personer med både HIV och cancer
I denna studie fick 30 vuxna som lever med HIV och olika cancerformer anti-PD-1-antikroppen pembrolizumab var tredje vecka, ovanpå deras vanliga ART. Behandlingen var i allmänhet säker och några deltagare upplevde partiella eller fullständiga tumörsvar. Forskarna samlade blod före behandling, 24 timmar senare, en vecka senare och vid behandlingens slut, vilket kunde vara många månader senare. De mätte HIV-DNA inuti immunceller som en markör för den latenta reservoaren, HIV-RNA som ett tecken på viral aktivitet, och en rik uppsättning immunsignaler med hjälp av RNA-sekvensering, proteinmätningar och enkelcellsanalyser. 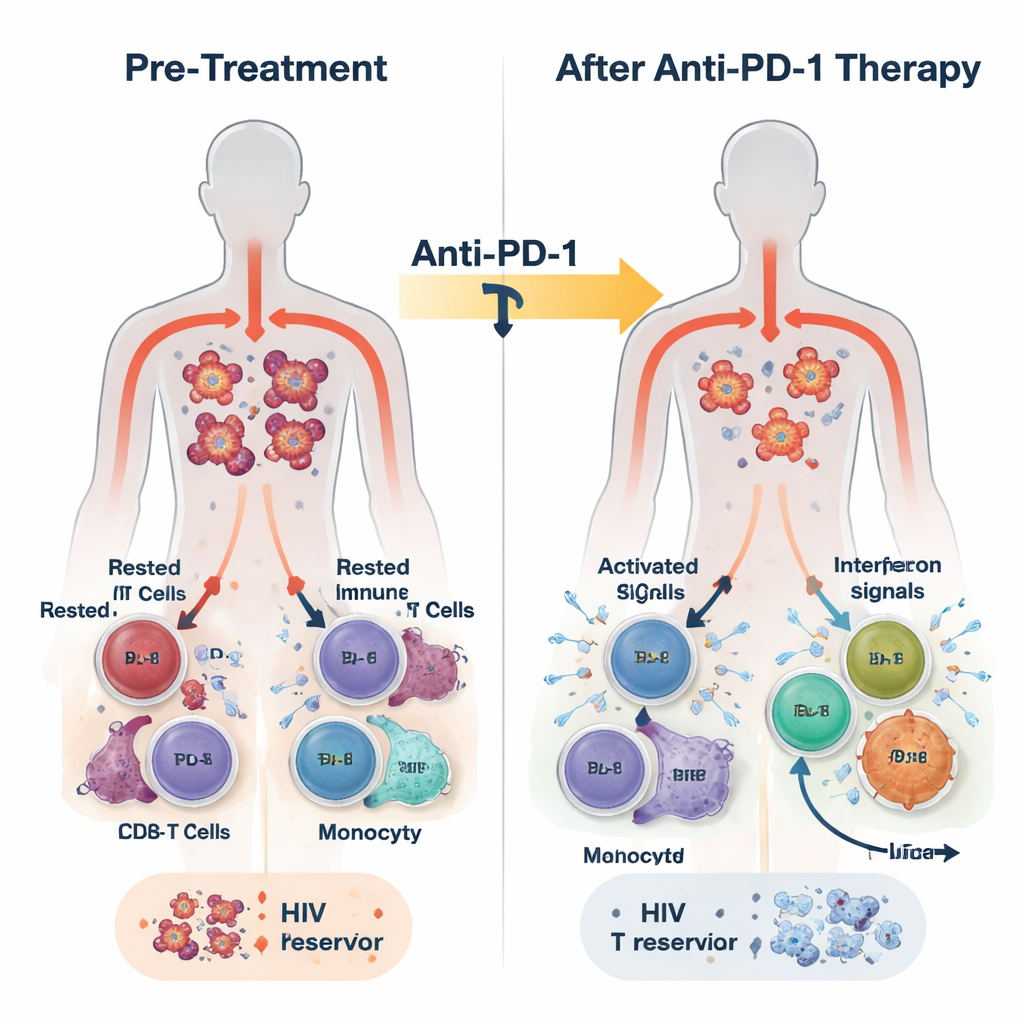
En tidig antiviral ”larmreaktion” hos vissa deltagare
Redan 24 timmar efter första dosen visade blod från de flesta deltagare en utbrytning av medfödd immun aktivitet. Nivåerna av inflammatoriska budbärare såsom interferoner (kroppens klassiska antivirala larmmolekyler) och IL-6 steg, medan en hämmande molekyl kallad TGF-beta sjönk. Samtidigt aktiverades genprogram kopplade till antiviral försvar, monocytaktivitet och CD8-T-cellernas effektorfunktion över blodets vita blodkroppar. Noggrannare analys visade att denna respons inte var enhetlig. Vid behandlingens slut kunde deltagarna delas in i två grupper baserat på styrkan och varaktigheten av interferonstimulerade geners (ISG) aktivitet: en ISG-hög grupp som höll dessa antivirala program aktiva, och en ISG-låg grupp där de avtog.
Koppling mellan immönster och krympande HIV-reservoarer
Deltagarna i ISG-höggruppen började med lägre mängder HIV-DNA i sina CD4-T-celler än ISG-låggruppen och upplevde därefter en fortsatt, ungefär tvåfaldig minskning av denna latenta reservoar över tid. De tenderade också att visa färre CD4-T-celler som kunde återväcka HIV i laboratorietester vid behandlingens slut. I kontrast visade de i ISG-låggruppen liten eller ingen förändring i HIV-DNA och hade ofta fler celler som kunde inducera produktion av HIV-RNA. Högresoluta enkelcellsstudier gav en mekanistisk bild: en delmängd monocyter ökade snabbt uttrycket av antivirala gener; HIV-specifika CD8-T-celler expanderade och blev mer proliferativa; och vissa CD4-T-cellsubtyper uppreglerade antivirala försvar medan andra som var associerade med pågående viral transkription minskade. Experiment i celler från friska donatorer bekräftade att stimulering av medfödda sensorer eller interferonvägar både kunde öka antivirala proteiner i CD4-T-celler och minska deras mottaglighet för HIV-infektion. 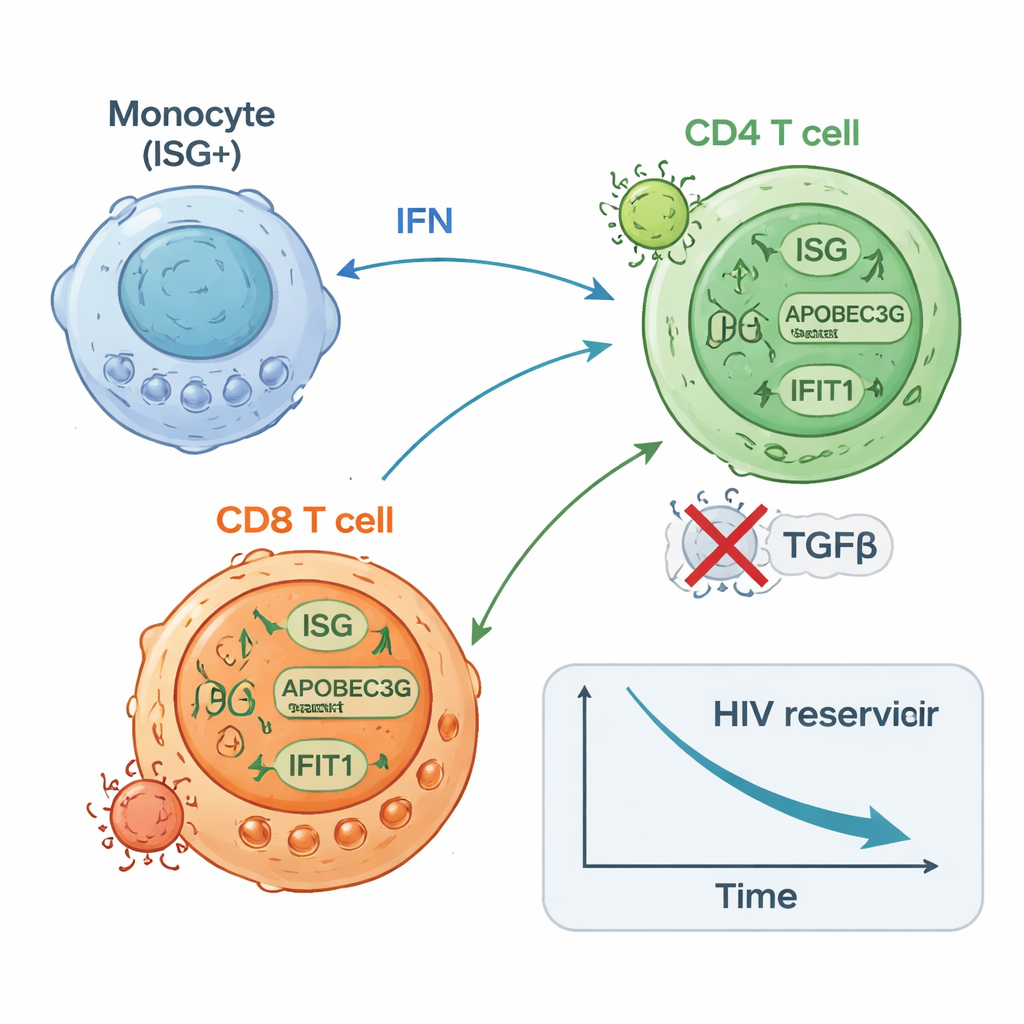
Ledtrådar för att välja och förbättra framtida terapier
Intressant nog förekommer samma antivirala genmönster som sågs i ISG-höggruppen även i blod från vissa personer med andra cancerformer eller infektioner, vilket tyder på att ett naturligt ”förberett” immuntillstånd kan existera hos en del individer. I denna studie var det förberedda tillståndet—definierat av starka interferonprogram i myeloida celler och T-celler och låg aktivitet i regulatoriska banor som WNT-signalering och TGF-beta—kopplat både till bättre kontroll av HIV-reservoaren och till egenskaper som i andra prövningar associerats med bättre cancerresultat. Författarna föreslår att kombinera PD-1-blockad med noggrant tidsbestämda förstärkningar av interferonvägar, eller med läkemedel som blockerar TGF-beta, skulle kunna öka minskningen av HIV-reservoaren ytterligare samtidigt som man fortfarande kontrollerar cancer.
Vad detta betyder för personer som lever med HIV
Detta arbete erbjuder ännu ingen bot, och PD-1–blockerande läkemedel förblir kraftfulla terapier som bäst reserveras för allvarliga tillstånd som cancer. Men det ger ett viktigt bevis för att en kortvarig upphävning av immunsystemets bromsar kan utlösa en snabb, koordinerad antiviral respons som mätbart krymper poolen av HIV-infekterade celler hos vissa individer på ART. Lika viktigt är att studien beskriver ett set blodbaserade immunsignaturer som kan göra det möjligt för läkare att identifiera personer som med störst sannolikhet drar nytta av sådana angreppssätt och att utforma kombinationsstrategier som pressar immunsystemet att exponera och rensa fler av HIV:s sista gömställen.
Citering: Talla, A., Azevedo, J.L.L.C., Latif, M.B. et al. Innate antiviral and immune functions associated with the HIV reservoir decay after anti-PD-1 therapy. Nat Med 32, 505–517 (2026). https://doi.org/10.1038/s41591-025-04139-y
Nyckelord: HIV-reservoar, PD-1-blockad, interferonrespons, cancerimmunoterapi, antiretroviral terapi