Clear Sky Science · sv
Mikrobiota‑inducerad T‑cellsplasticitet möjliggör immunmedierad tumörkontroll
Hur vänliga tarmbakterier kan hjälpa till att bekämpa cancer
Cancerimmunterapi har förändrat behandlingen för många patienter, men endast en del ser sina tumörer krympa och förbli borta. Denna studie ställer en bedrägligt enkel fråga med stora konsekvenser: kan specifika tarmbakterier ”coacha” immunceller så att checkpoint‑blockerande läkemedel, som anti–PD‑1‑behandling, fungerar bättre? Genom att följa immuncellernas resa från tunntarmen till tumörer hos möss avslöjar författarna en direkt, prövbar länk mellan en enskild tarmmikrob och framgångsrik tumörkontroll.
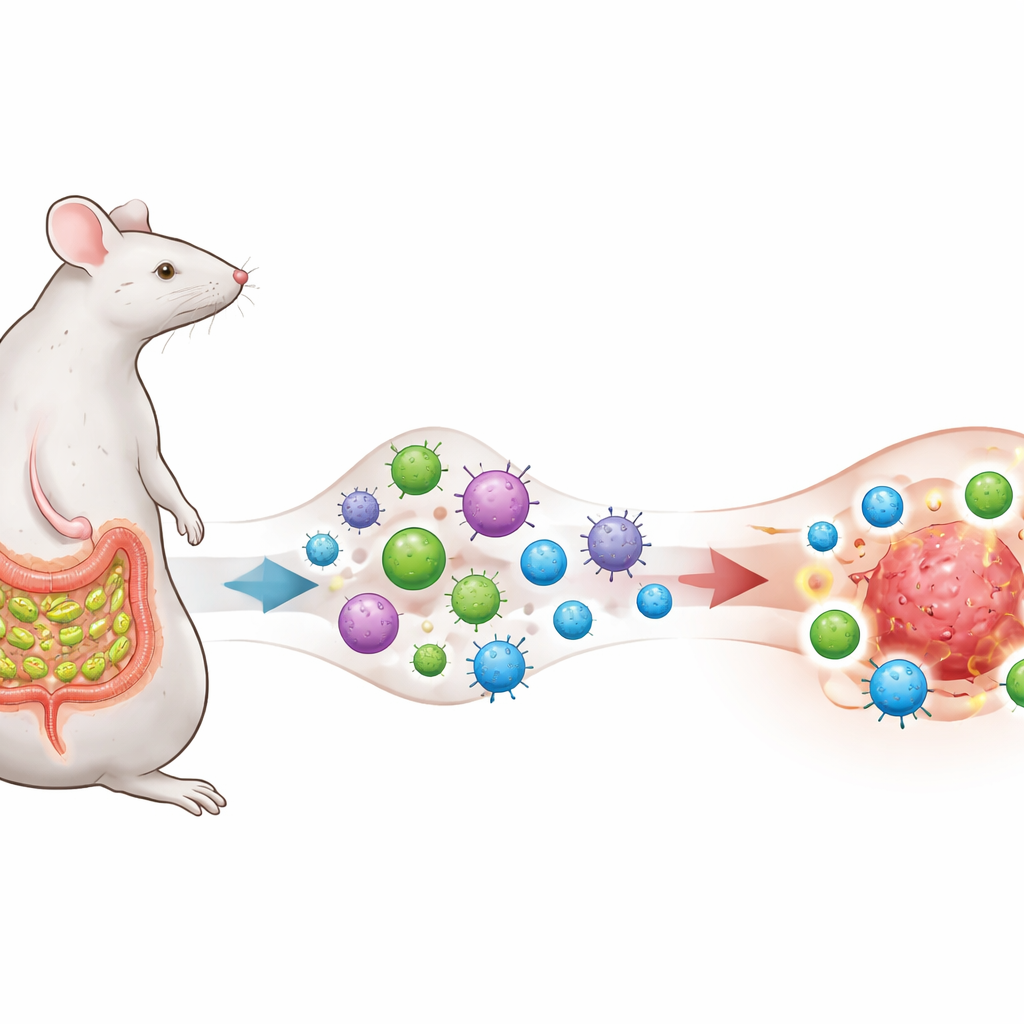
En mikrob som tränar immunsystemet
Forskarlaget fokuserar på en tarmbakterie kallad segmenterade filamentösa bakterier (SFB), känd för att leva nära tunntarmens slemhinna hos möss och för att framkalla en stark men normalt homeostatiskt uppbyggande T‑hjälpar‑17 (TH17) cellsvar. De konstruerar melanom‑, lung‑ och kolonceller så att de visar upp ett proteinfragment som även återfinns i SFB, vilket skapar en avsiktlig ”antigenövergång” mellan mikroben och tumörerna. Mössen förblir antingen fria från SFB eller koloniseras med den, och alla får anti–PD‑1‑behandling, en allmänt använd checkpoint‑blockerande antikropp som syftar till att släppa bromsen på T‑celler.
Tarmutbildade celler förvandlar tumörer från kalla till heta
Anti–PD‑1‑behandling ensam, eller SFB ensam, gör lite för att bromsa tumörtillväxt. Men när tumörerna bär det SFB‑härledda antigenet och mössen är koloniserade med SFB blir anti–PD‑1 plötsligt mycket effektivt: tumörer krymper, överlevnaden förbättras och överlevande djur avvisar vid en senare tumöråterutmaning utan extra terapi, vilket tyder på bestående immunminne. Hos dessa framgångsrika möss fylls tumörerna av aggressiva CD8 ”mördande” T‑celler som producerar interferon‑γ och andra toxiska molekyler, medan undertryckande regulatoriska T‑celler utgör en mindre andel av immuncellspopulationen. Kort sagt omformas den lokala miljön kring cancern från relativt ”kall” och oresponsiv till ”het” och inflammerad.
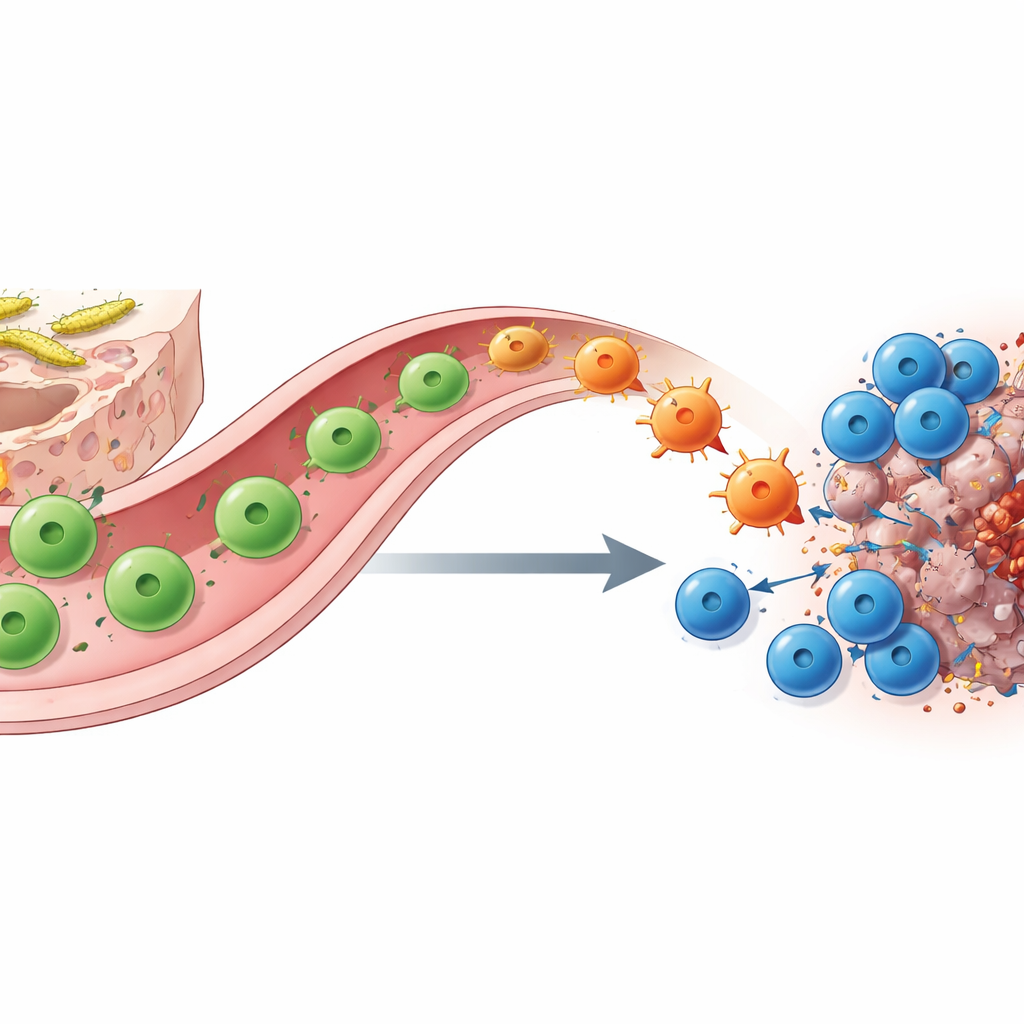
Formskiftande hjälpar‑T‑celler bygger bro mellan tarm och tumör
Hur åstadkommer SFB‑kolonisation denna förskjutning? Med hjälp av molekylär barcoding, enkelcellssekvensering och smart genetisk spårning visar författarna att nyckelspelarna är SFB‑specifika CD4‑hjälpar‑T‑celler. I tunntarmen börjar dessa celler som TH17‑celler som stöder barriärfunktionen och normalt producerar molekylen IL‑17A. När de möter matchande antigen i en tumör under checkpoint‑blockad migrerar de från tarmen till cancersiteten och ”pecialiserar om” till TH1‑lika celler som istället utsöndrar stora mängder interferon‑γ och TNF. Dessa konverterade ”ex‑TH17”‑celler främjar antigenpresentation och utsöndrar kemiska attraktanter som lockar till sig och stärker CD8‑mördarceller. Borttagande av antingen hjälpar‑ eller mördarceller, eller genetisk borttagning av IL‑17A‑linje‑cellerna som fungerar som prekursorer, avskaffar till stor del nyttan av anti–PD‑1 och betonar deras samarbete.
Inte alla mikrober ger hjälpsamma instruktioner
För att pröva om vilken tarmbakterie som helst med överlappande antigen skulle fungera upprepar teamet experimentet med en annan kommensal mikroorganism, Helicobacter hepaticus. Denna organism driver också starka T‑cellsvar men expanderar i första hand regulatoriska celltyper som dämpar inflammation. När tumörerna konstrueras för att visa ett H. hepaticus‑antigen och mössen koloniseras med denna bakterie förbättras inte anti–PD‑1‑terapin. Även om många H. hepaticus‑specifika hjälpar‑T‑celler vandrar till tumören behåller de en regulatorisk karaktär och producerar lite interferon‑γ, vilket misslyckas med att ge energi åt mördarcellerna. Denna kontrast visar att kvaliteten och plasticiteten i mikrob‑inducerade T‑cellsprogram — inte bara antigenmatchning — avgör om mikrobiotan kommer att hjälpa eller hindra cancerimmunterapi.
Vad detta kan innebära för framtida cancervård
Sammantaget ger arbetet direkt bevis i djur för att en definierad tarmbakterie kan förtränas hjälpar‑T‑celler i tarmen, skicka dem till antigen‑delande tumörer och, under checkpoint‑blockad, få dem att byta roll och bli potenta tumörbekämpande celler. Genom att klargöra denna tarm‑till‑tumör‑krets antyder studien att noggrant utvalda eller genetiskt konstruerade mikrober en dag skulle kunna användas tillsammans med immunterapi för att omvandla fler patienters tumörer till behandlingsbara, inflammerade mål — förutsatt att dessa mikrober driver rätt typ av flexibel, proinflammatorisk T‑cellsrespons snarare än en dämpande, regulatorisk sådan.
Citering: Najar, T.A., Hao, Y., Hao, Y. et al. Microbiota-induced T cell plasticity enables immune-mediated tumour control. Nature 651, 201–210 (2026). https://doi.org/10.1038/s41586-025-09913-z
Nyckelord: tarmmikrobiota, cancerimmunterapi, T‑cellsplasticitet, checkpoint‑blockad, tumörmikromiljö