Clear Sky Science · sv
Biomimetiska vesiklar framställda från modifierade tumörceller fungerar som personliga vacciner för immunoterapi efter operation
Förvandla tumörrester till en andra försvarslinje
För många med solida tumörer är operation bara första rundan i en lång kamp. Även när det mesta av en tumör avlägsnas kan små kluster av cancerceller smita undan och senare ge upphov till dödliga metastaser. Denna studie undersöker ett uppfinningsrikt sätt att förvandla en patients egna tumörceller till ett personligt vaccin, utformat för att jaga upp dessa rester efter operationen och hjälpa immunsystemet att hindra att cancern kommer tillbaka.
Varför kvarvarande cancerceller är så svåra att utplåna
Standardbehandlingar har svårt att nå de celler som blir kvar efter att kirurgen tagit bort huvudmassan av tumören. Dessa spridda celler gömmer sig ofta i avlägsna organ och är skyddade från både läkemedel och immunsvar. Befintliga immunbaserade vacciner försöker lära kroppen att känna igen tumörmarkörer med hjälp av specialiserade immunceller kallade dendritiska celler, men dessa levande vacciner är svåra att tillverka, når inte effektivt fram till viktiga immunsorterande organ och har i kliniska prövningar visat måttliga fördelar. En central utmaning är att varje patients cancer bär på en unik blandning av mutationer, så universella vacciner missar ofta viktiga mål.
En dold brytare som gör cancerceller mer synliga
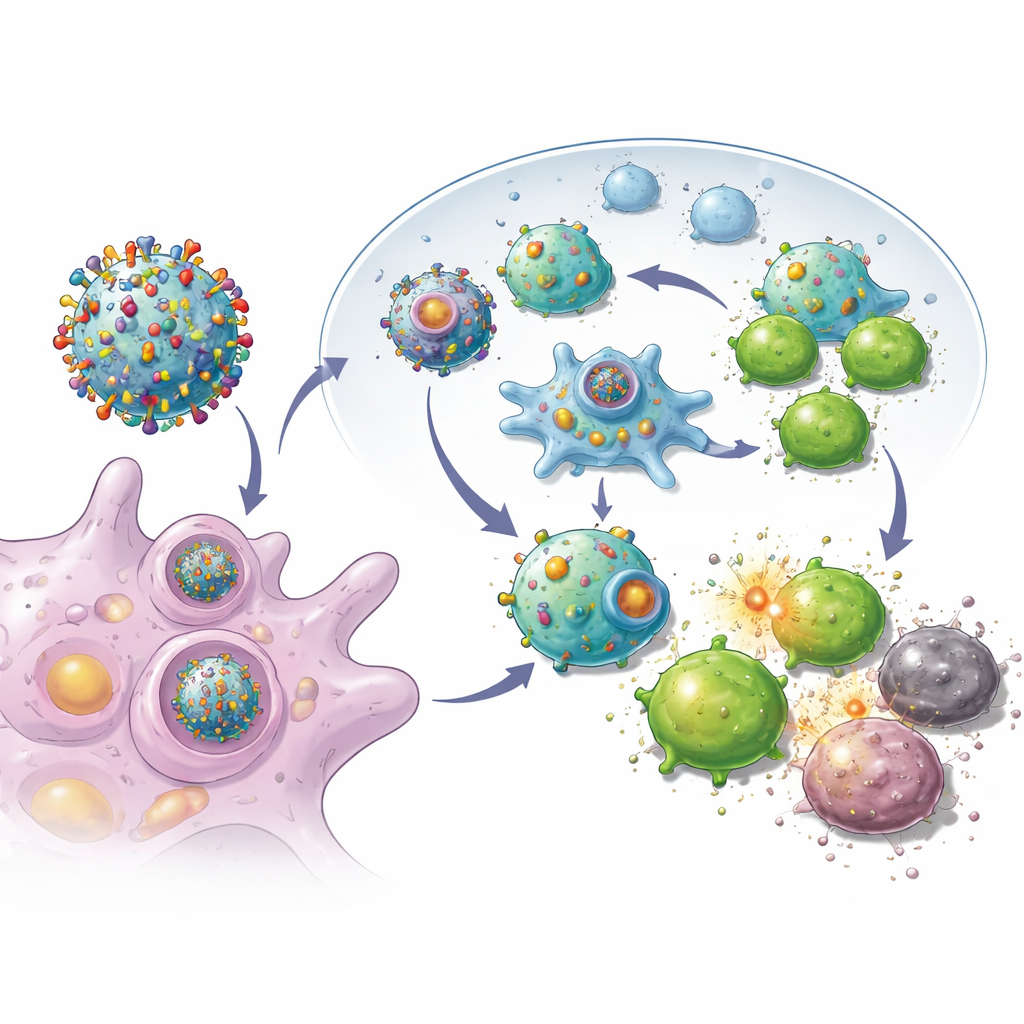
Forskarna började med att leta efter naturliga brytare i immunsystemet som gör att celler bättre kan visa sitt inre för immunsystemets väktare. De fastnade för ett protein kallat syntaxin 11, som normalt är rikligt i immunceller men knappast förekommer i många tumörer. Genom att öka nivåerna av detta protein i aggressiva bröstcancerceller från musmodeller fann de att cancercellerna började bete sig mer som professionella immunceller: de visade högre nivåer av molekylära ”namnskyltar” och hjälpsignaler på sin yta. I praktiken omprogrammerades tumörcellerna för att avslöja fler av sina unika egenskaper för immunsystemet istället för att dölja dem.
Bygga små efterapande immunsändare
Med dessa omprogrammerade tumörceller till hands avlägsnade teamet deras yttre membran och använde det för att belägga biologiskt nedbrytbara nanopartiklar laddade med ett litet immunstimulerande läkemedel. Resultatet var ett surr av nanoskaliga bubblor, var och en bärande hela uppsättningen av den tumörens markörer plus inbyggda ”gå”-signaler för cytotoxiska T‑celler. När de injicerades under huden på möss efter operation, färdades dessa vesiklar effektivt till närliggande lymfkörtlar, där immunceller tränas. Där kunde de både aktivera cytotoxiska T‑celler direkt och tas upp av naturliga immunceller, som sedan ytterligare förstärkte svaret. Experiment visade att T‑celler exponerade för dessa vesiklar delade sig mer kraftigt och var bättre på att förstöra cancerceller än de som primats av enklare nanopartikeldesigner.
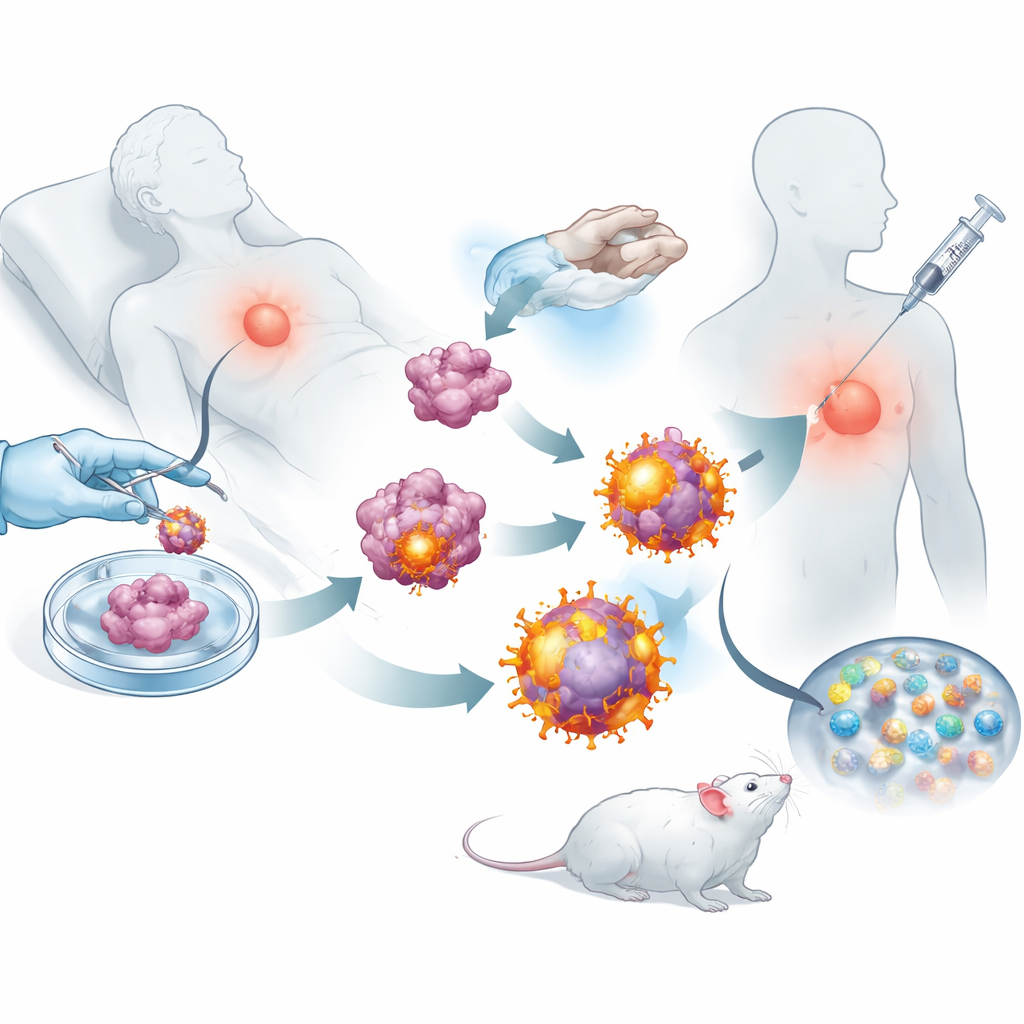
Hålla cancer i schack efter operation
Med flera musmodeller för bröstcancer och melanom testade forskarna om detta skräddarsydda vaccin faktiskt kunde förändra sjukdomens förlopp. Hos djur där större delen av en brösttumör kirurgiskt avlägsnats utvecklade vaccinerade möss mindre återfall och avsevärt färre lungmetastaser än obehandlade djur. Lymfkörtlar, mjälte och tumörer från behandlade möss myllrade av aktiva cytotoxiska T‑celler och långlivade minnesceller, vilket tyder på att immunsystemet både hade väckts och tränats för lång sikt. När vaccinet kombinerades med en godkänd checkpoint‑blockerande antikropp som förhindrar att tumörer paralyserar T‑celler, ledde det till varaktig tumörkontroll och i många möss till full regression och långsiktig överlevnad.
Snabba på en personlig behandling
Ett hinder för att göra detta till en verklig terapi är tid: genbaserade metoder för att omprogrammera tumörceller kan vara långsamma. För att tackla detta screenade teamet naturliga föreningar och upptäckte deoxypodophyllotoxin, en liten molekyl som snabbt höjer nivåerna av den viktiga brytarproteinet och samma immunstimulerande ytmolekyler. Med denna genväg byggde de liknande vesikel‑belagda nanopartiklar på kortare tid samtidigt som förmågan att väcka starka, tumörspecifika immunsvar bevarades. Tester visade att vacciner tillverkade med detta läkemedel var lika effektiva som de som producerats med den genbaserade metoden, och deras fördelar berodde på igenkänning av korrekt tumörtyp snarare än på generell förgiftning av cancerceller.
Vad detta kan betyda för framtidens cancervård
För en icke‑specialist är huvudbudskapet att en patients egen tumör kan omarbetas till ett miniatyrträningsverktyg för immunsystemet. Genom att omvandla cancerceller till källor av rik, personlig information och paketera den informationen på robusta nanoskala‑bärare syftar detta till att sopa upp de celler som operation lämnar kvar och förhindra att nya tillväxter etableras. Medan många steg återstår innan sådana vacciner rutinmässigt kan erbjudas människor — inklusive att bevisa säkerhet och effekt i humana tumörer och bygga pålitliga tillverkningskedjor — ritar detta arbete upp en väg mot högst individualiserade postoperativa behandlingar som mobiliserar kroppens försvar för att slutföra vad kirurgen påbörjat.
Citering: Yu, P., Jin, Z., Meng, L. et al. Biomimetic vesicles engineered from modified tumour cells act as personalized vaccines for post-surgical cancer immunotherapy. Nat. Nanotechnol. 21, 443–454 (2026). https://doi.org/10.1038/s41565-025-02113-w
Nyckelord: cancervaccin, immunoterapi, nanomedicin, postoperativ behandling, personlig onkologi