Clear Sky Science · sv
samband mellan COVID-19-vaccinets effektivitet och epidemins smitttryck
Varför hur väl vaccin fungerar ändå kan överraska oss
COVID-19-vacciner hyllades som spelväxlare, men man noterade snabbt att samma vaccin inte alltid verkade fungera lika bra överallt. Vissa prövningar och verkliga observationsstudier rapporterade mycket starkt skydd; andra, som genomfördes på andra platser eller vid andra tidpunkter, såg fler infektioner bland vaccinerade personer. Denna artikel ställer en förrädiskt enkel fråga: i vilken utsträckning avgör intensiteten i ett utbrott i en gemenskap — det ”smitttryck” som omger dig — hur effektivt ett vaccin verkar vara?
Mäta ett utbrotts "tryck"
För att ta sig an frågan fokuserade forskarna på force of infection (smittans kraft), ett begrepp som fångar hur ofta mottagliga personer i en gemenskap blir infekterade. Istället för att enbart förlita sig på vad som hände inom vaccinstudierna kopplade de tre stora fas 3-studier av COVID-19-vacciner — Modernas mRNA-1273 (COVE), AstraZenecas ChAdOx1 nCoV-19 (AZD1222) och Janssens Ad26.COV2.S (ENSEMBLE) — till oberoende övervakningsuppskattningar av hur utbrett SARS‑CoV‑2 spreds på varje prövningsplats över tid. Dessa övervakningsdata, hämtade från sjukhusinläggningar, dödsfall och antikroppsstudier, gav en dag-för-dag-bild av lokala infektionsnivåer från pandemins början fram till sent 2021. 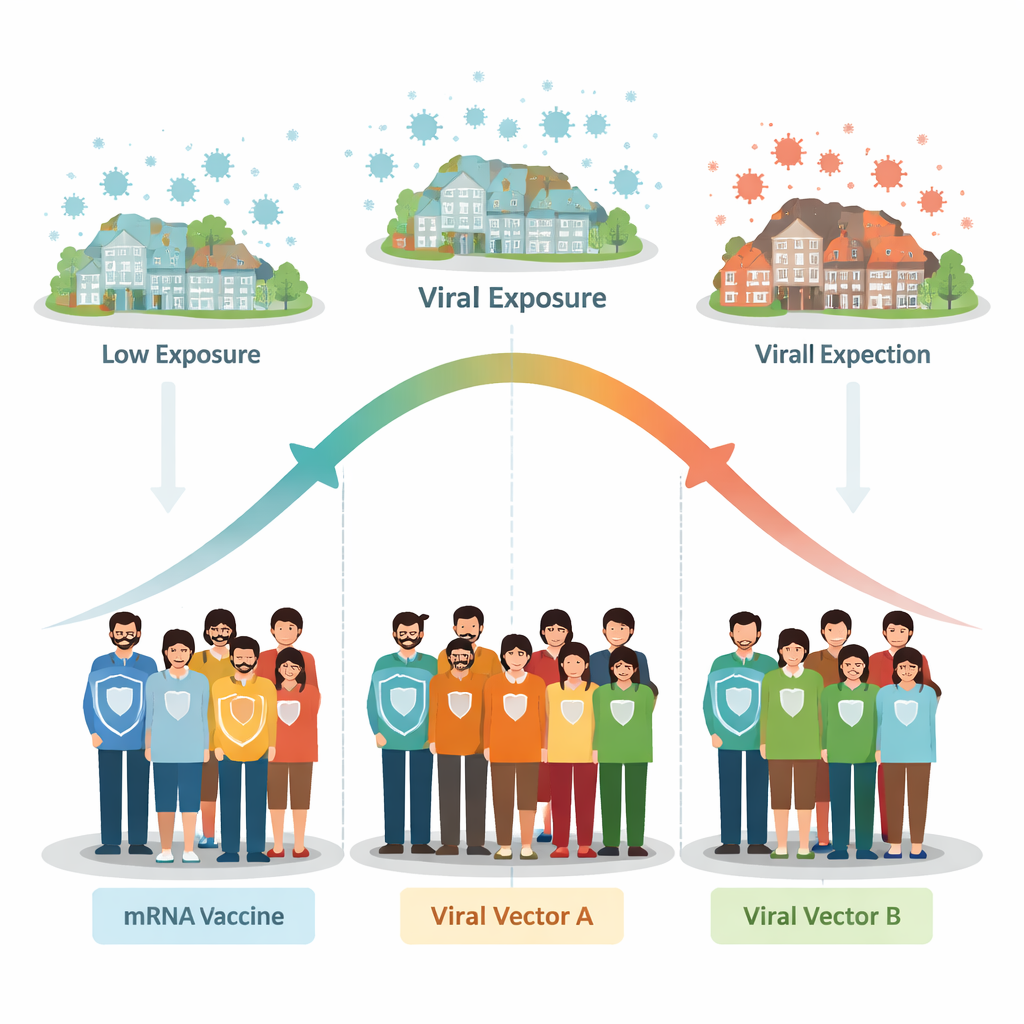
Vad de tre vaccinprövningarna visade
Bilden som framträdde var inte en enda enkel regel, utan ett mönster som varierade med vaccintyp och exponeringsnivå. I den amerikanska delgruppen av AstraZeneca-prövningen kopplades högre smitttryck till högre uppmätt vacineffektivitet: när exponeringen ökade inom den i stort sett låg-till-måttliga amerikanska kontexten för den prövningen steg infektionsrisken brantare i placebogruppen än i den vaccinerade gruppen. I kontrast, när forskarna granskade de kombinerade amerikanska och icke-amerikanska uppgifterna från Janssen-prövningen, såg de en motsatt tendens: platser med högre infektionsnivåer tenderade att visa lägre vaccineffektivitet, särskilt i regioner utanför USA där samhällsspridningen var intensiva. För Moderna-prövningen, hela AstraZeneca-prövningen och den amerikanska delen av Janssen-prövningen visade data ingen tydlig koppling åt något håll — vaccinprestandan verkade relativt stabil över det intervall av smitttryck som just dessa deltagare upplevde.
En möjlig "sweet spot" och ett "stresstest" för vaccin
Samlade ger resultaten stöd för att sambandet mellan vaccineffektivitet och smitttryck kan likna en inverterad U-form. Vid relativt låga infektionsnivåer kan små ökningar i exponering tydliggöra ett vaccins fördel jämfört med placebo, vilket får effektiviteten att verka öka. Men vid mycket höga infektionsnivåer — där människor kan utsättas upprepade gånger eller intensivt — kan även bra vaccin bli ”stress-testade”, vilket leder till fler genombrottsinfektioner och lägre uppenbart skydd. 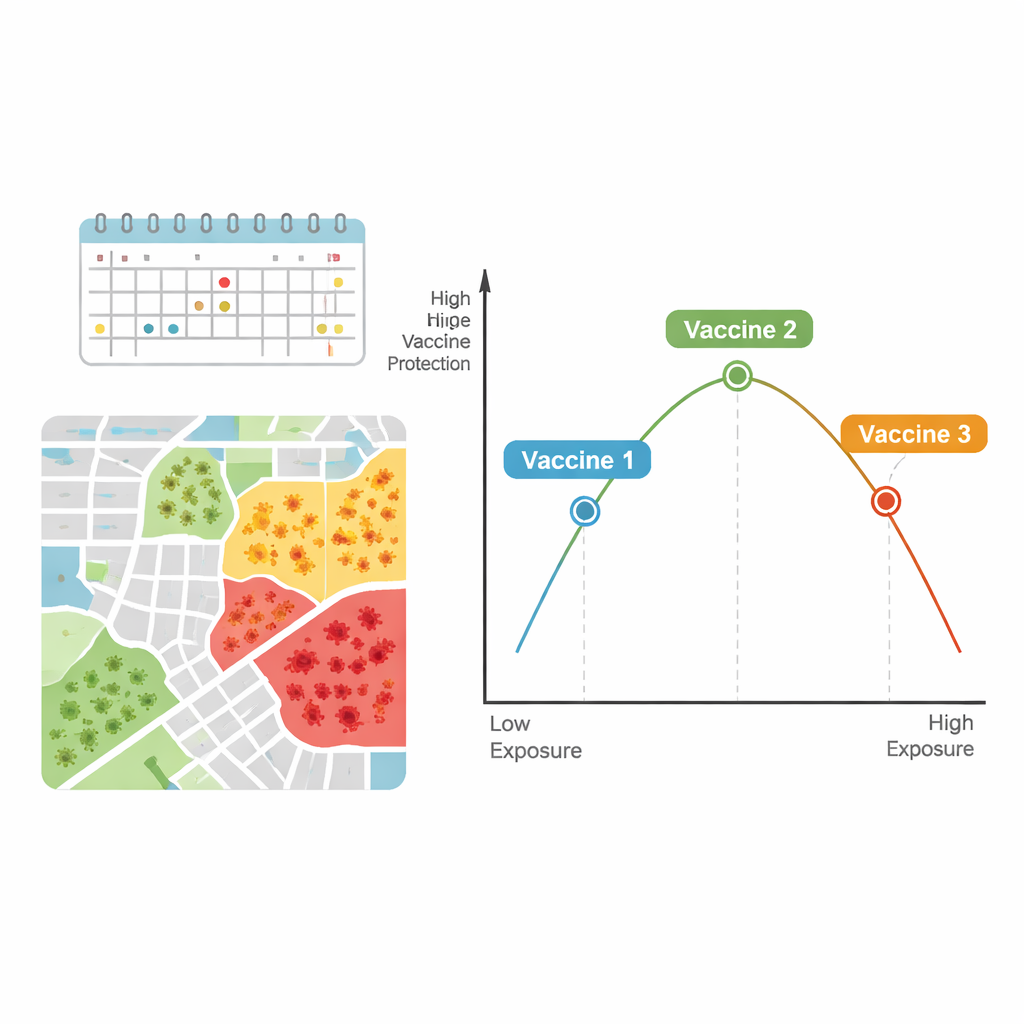
Begränsningar och vad de betyder för verkliga beslut
Författarna påpekar att deras arbete inte bevisar orsakssamband, och att de begränsades av det spektrum av infektionsnivåer som faktiskt inträffade under prövningarna samt av att de inte kunde helt separera varianteffekter eller sjukdomsgrad. Ändå gjorde kopplingen av person-till-person-data från prövningarna till dagliga lokala infektionsuppskattningar att de kunde röra sig bortom tidigare studier som behandlade varje land eller prövning som ett enda, oföränderligt tal. Deras fynd antyder att när vi jämför vaccin, eller försöker tillämpa prövningsresultat på en ny omgivning, bör vi noga beakta hur hårt viruset slår mot den gemenskapen — inte bara procentsatsen i rubrikerna. För prövningar som genomförs på en enda plats kan man få vilseledande förväntningar om hur ett vaccin kommer att prestera någon annanstans om man ignorerar lokalt smitttryck.
Vad detta betyder för nästa pandemi
I vardagliga termer hävdar artikeln att hur väl ett vaccin ”fungerar” inte bara handlar om vaccinet eller personen som får det; det handlar också om vad som händer i den omgivande gemenskapen. Vid måttliga utbrott kan ett vaccins styrkor framträda tydligast. Vid explosiva utbrott kan även starka vaccin verka svagare, helt enkelt för att människor bombarderas med fler chanser att bli smittade. Att förstå detta nyanserade, eventuellt inverterade U-formade förhållande kan hjälpa forskare att utforma bättre prövningar, välja mer informativa prövningsplatser och hjälpa folkhälsovården att tolka vaccindata klokare när de beslutar hur olika regioner ska skyddas vid framtida epidemier och pandemier.
Citering: Xu, J., Halloran, M.E., Moore, M. et al. Association between COVID-19 vaccine efficacy and epidemic force of infection. npj Vaccines 11, 54 (2026). https://doi.org/10.1038/s41541-026-01374-3
Nyckelord: COVID-19-vacciner, vaccineffektivitet, smitttryck, epidemiska dynamiker, kliniska prövningar