Clear Sky Science · sv
Dubbel cellterapi från fettvävnad förbättrar arteriogenes och bevarar lemmar genom vaskulär integration vid kritisk extremitetsischemi
Rädda ben genom att odla nya blodkärl
När artärerna i benen gradvis täpps igen kan människor utveckla förlamande smärta, svårläkta sår och i värsta fall stå inför amputation. Detta svåra stadium, kallat kritisk extremitetsischemi, är ökänd för att vara svårt att behandla eftersom många patienter inte kan genomgå bypassoperation eller andra standardprocedurer. Den studie som sammanfattas här undersöker en ny strategi: att använda två typer av stamliknande celler tagna från patientens egen fettvävnad för att hjälpa kroppen att bygga robusta nya blodkärl som kan rädda syrebristigt vävnad i extremiteten.
En vanlig sjukdom med begränsade alternativ
Perifer kärlsjukdom uppstår när artärer i benen förträngs och blodflödet hämmas. I dess värsta form, kritisk extremitetsischemi, kan patienter lida av konstant smärta, förkolnade tår och en hög risk att förlora delar av extremiteten. Nuvarande behandlingar som kolesterolsänkande mediciner, angioplastik eller kirurgisk bypass kan hjälpa, men många patienter svarar inte eller är för sjuka för dessa ingrepp. Tidigare försök att använda en enda celltyp har mestadels främjat sköra, små kärl som inte ger tillräckligt flöde för att pålitligt rädda lemmar. Forskare gav sig därför i kast med att bygga ett mer komplett ”ersättningsrörsystem” genom att kombinera två samverkande celltyper.
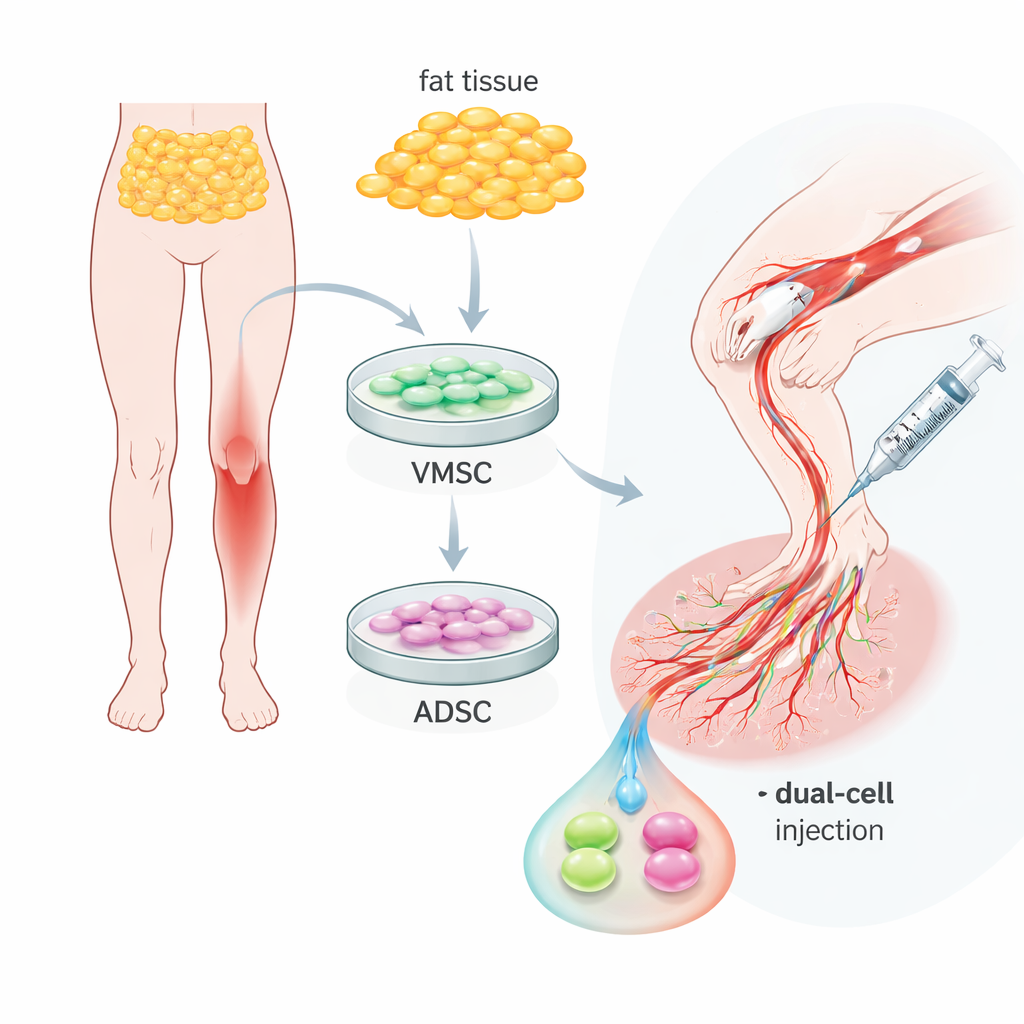
Två hjälpsamma celltyper i vanlig kroppsfett
Teamet fokuserade på adipös vävnad—vanligt kroppsfett—som kan tas med relativt enkla ingrepp. Från samma prov isolerade de två närbesläktade men distinkta cellpopulationer. Den ena gruppen, kallad vaskulära multipotenta stamceller, uppträdde mycket som tidiga endotelliknande celler: de bar ytmarkörer typiska för endotelceller och kunde organisera sig till kapillärliknande rör i laboratoriedishar. Den andra gruppen, adipös-härledda stamceller, liknade mer stödjeceller som omsluter kärl och bar markörer som ses i glatta muskel- och perivaskulära celler. Båda typerna kunde föröka sig väl och differentieras till fett-, ben- eller broskceller, vilket bekräftar deras flexibilitet, men deras naturliga roller runt blodkärl var tydligt olika och kompletterande.
Samverkan under stress
För att efterlikna den hårda, inflammerade miljön i en sjuk extremitet utsatte forskarna cellerna för en stark inflammatorisk signal. Båda celltyperna överlevde och anpassade sitt beteende genom att utsöndra blandningar av tillväxtfaktorer och enzymer som hjälper celler att röra sig och omforma omgivande vävnad. När endotelliknande celler odlades ensamma på ett gel som uppmuntrar kärlbildning kunde de bilda grundläggande rör, medan stödjecellerna mest klumpade ihop sig. Men när de blandades i förhållandet två till ett blev rören tätare, mer kontinuerliga och mer motståndskraftiga mot inflammatorisk stress. Detta antyder att de tillsammans inte bara kan bilda fler kärl utan också mer mogna och stabila nätverk.
Test av dubbel cellterapi i sjuka musben
Forskarna gick sedan vidare till en musmodell av kritisk extremitetsischemi, skapad genom att avskära en huvudartär i benet. I den utsvultna benmuskeln injicerade de de blandade humana cellerna. Under fyra veckor förlorade obehandlade möss ofta tår eller hela fötter, och deras muskler visade ärrbildning och kraftig inflammation. I kontrast behöll de djur som fick dubbelcellbehandling i stort sett sina extremiteter. Blodflödesskanningar visade att cirkulationen i behandlade ben återhämtade sig till omkring 70 procent av det normala, jämfört med mindre än 20 procent i kontrollgruppen. Mikroskopisk och tredimensionell bildgivning visade varför: behandlade muskler innehöll många fler medelstora och stora kärl—artärdelsliknande grenar—med starka ”hylsor” av stödjeceller, snarare än enbart en trasslig mängd små, instabila kapillärer.
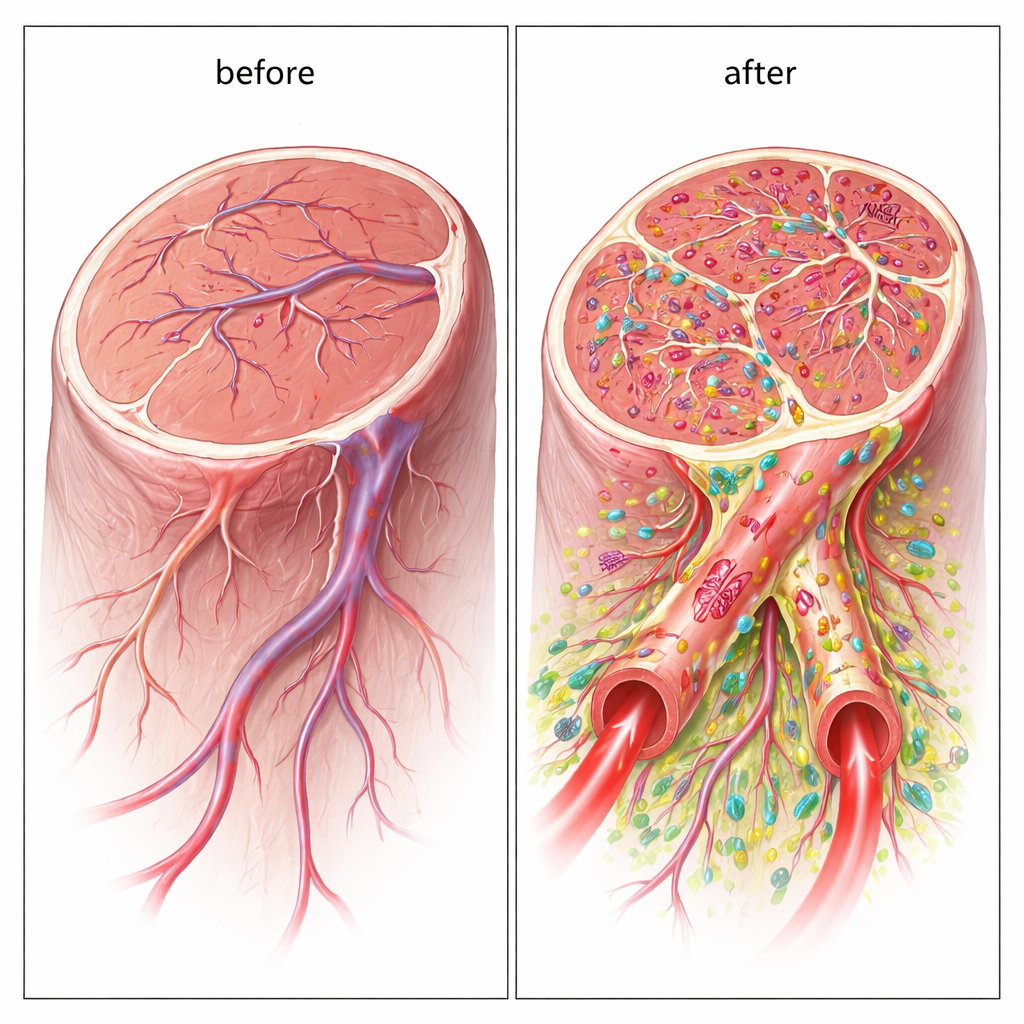
Hybridkärl byggda av donorceller
Viktigt är att de nya kärlen inte bara stimulerades av cellerna; de innehöll faktiskt de transplanterade humana cellerna som en del av sina väggar. Med humana specifika markörer fann forskarna att de endotelliknande cellerna hjälpte till att bilda den inre beklädnaden, medan stödjecellerna omslöt utsidan. Många av dessa hybrida kärl var tillräckligt vida för att fungera som riktiga ledningar för blod, och fluorescerande spårämnen bekräftade att blod flöt genom dem. Denna direkta uppbyggnad av stora, perfunderade kärl skiljer dubbelcellansatsen från de flesta tidigare stamcellsterapier, som främst förlitar sig på kemiska signaler snarare än långvarig strukturell integration.
Vad detta kan innebära för patienter
För en icke-specialist är budskapet att forskare kan vara på väg att lära sig hur man ”omdränerar” döende extremiteter med hjälp av en persons egna fett‑härledda celler. Genom att para ihop två celltyper—en som formar det inre röret och en som bygger det yttre stödet—skapar terapin starka, välbeklädda artärer och arterioler istället för sköra utskott. I möss räckte detta för att återställa blodflödet och förhindra förlust av lemmar. Även om mer arbete krävs för att bevisa långsiktig säkerhet och effekt hos människor pekar studien mot en framtid där ett minimalt invasivt fettuttag kan ge skräddarsydda cellblandningar för att återskapa cirkulation hos patienter med hög amputationrisk.
Citering: Kim, D.Y., Hwang, D.Y., Park, G. et al. Adipose-derived dual cell therapy enhances arteriogenesis and limb preservation through vascular integration in critical limb ischemia. npj Regen Med 11, 13 (2026). https://doi.org/10.1038/s41536-026-00458-x
Nyckelord: kritisk extremitetsischemi, stamcellsterapi, fettvävnads‑härledda celler, nybildning av blodkärl, perifer kärlsjukdom