Clear Sky Science · sv
Den graderade effekten av propofol i elektrofysiologiledd navigering under djup hjärnstimulering
Varför detta spelar roll för personer med Parkinsons
Djup hjärnstimulering (DBS) har förändrat behandlingen för många personer med Parkinsons sjukdom genom att lindra tremor och stelhet när läkemedel inte längre räcker. Men nyttan av DBS beror avgörande på att tunna elektroder placeras i ett mycket litet mål djupt i hjärnan. Allt fler sjukhus utför numera denna operation under full narkos med läkemedlet propofol, vilket skonar patienterna från stressen att vara vakna. Frågan som denna studie tar sig an är enkel men avgörande: gör propofol det svårare för kirurger att navigera exakt till rätt punkt i hjärnan, och i så fall hur kan de säkert hantera det?
Att hitta ett rörligt mål djupt i hjärnan
För att hjälpa till vid DBS använder kirurger inte bara detaljerade hjärnskanningar utan även realtids elektriska inspelningar från enskilda hjärnceller. När en hårfin inspelningskabel rör sig nedåt mot subthalamiska kärnan, ett centralt mål vid Parkinsons, ändras mönstret och intensiteten i nervcellernas avfyrning på karaktäristiska sätt. Dessa förändringar fungerar som landmärken på en karta och berättar för kirurgteamet när de har gått in i eller lämnat den önskade strukturen. Studien analyserade 702 sådana inspelningar från 25 personer med Parkinsons, några opererade vakna med lokalbedövning och andra under generell anestesi med propofol i olika doser. Forskarna kartlade sedan varje inspelning i ett standardiserat hjärnrum för att jämföra hur dessa elektriska landmärken försköts vid olika anestesinivåer.
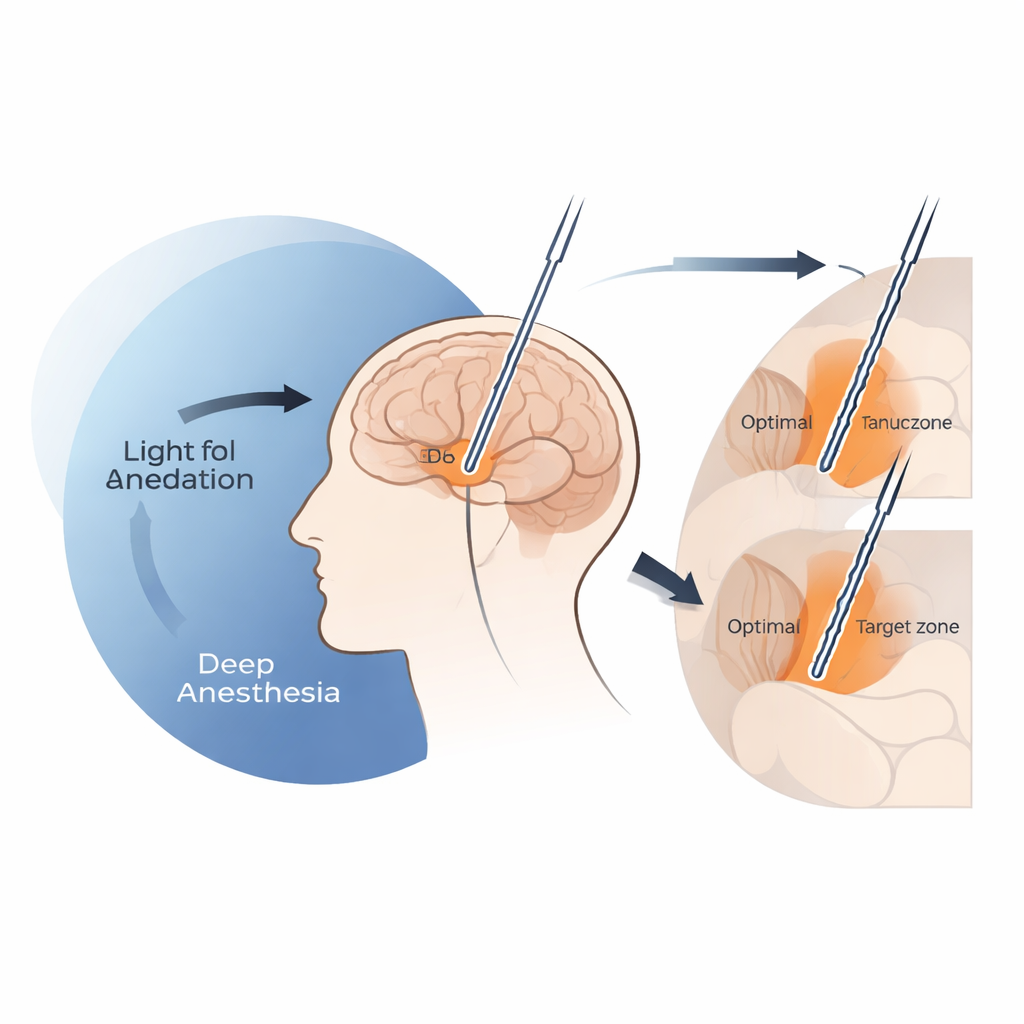
När för mycket sedering döljer hjärnans vägvisare
Teamet fann att djup propofolsedering effektivt kan dämpa just de signaler som kirurger förlitar sig på för att veta när de nått den övre gränsen av subthalamiska kärnan. När infusionshastigheten av propofol steg över cirka 4 milligram per kilogram per timme sjönk den allmänna bakgrundselektriska aktiviteten nära ingången till denna struktur kraftigt, och tydligt identifierbara enskilda cellsignaler tenderade att dyka upp först längre ner längs banan. Under dessa högdosförhållanden hamnade slutliga DBS-elektroder systematiskt lägre än den plats som tidigare kopplats till bästa rörelseförbättring, en position som ofta kallas det kliniska ”sweet spot”. I kontrast, när propofoldoserna hölls vid eller under den tröskeln på 4 mg/kg/tim, liknade det rumsliga mönstret av inspelningar nära det som sågs hos vakna patienter, och elektrodplaceringens noggrannhet motsvarade den vid operationer under lokalbedövning.
En ny signal som fortfarande fungerar under narkos
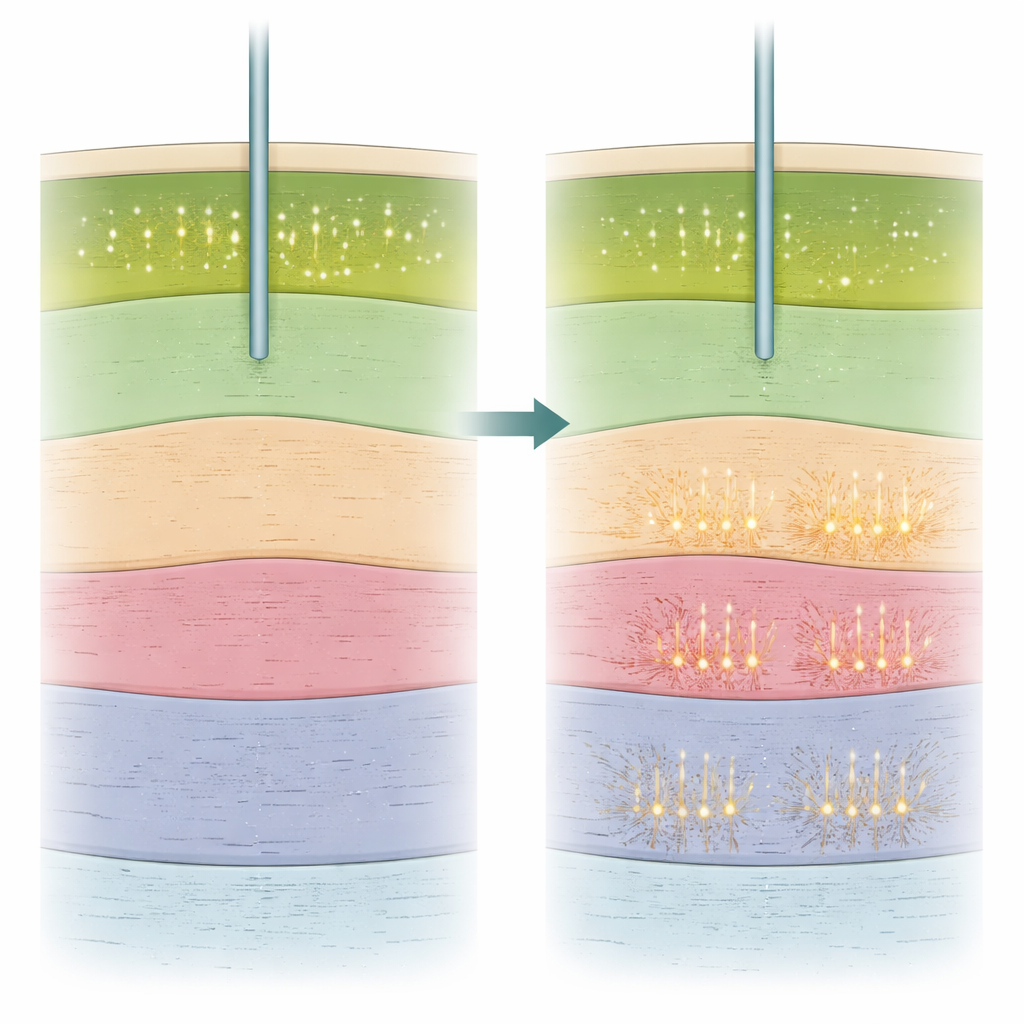
Utöver om celler avfyrade eller inte, undersökte forskarna hur de avfyrade. De beräknade flera enkla egenskaper av varje neurons aktivitet, inklusive hur snabbt det avfyrade och i vilken utsträckning aktiviteten förekom i korta utbrott jämfört med mer jämnt över tid. Ett mått, kallat burstindex, visade sig vara särskilt informativt. Detta index var högre i subthalamiska kärnan än i det intilliggande substantia nigra-området, vilket gjorde det möjligt för teamet att skilja de två även under generell anestesi. Viktigt är att ju närmare ett inspelningsställe låg det kliniska sweet spot, desto högre tenderade dess burstindex att vara, både i vakna och sövda operationer. Andra mått, såsom genomsnittlig avfyrningsfrekvens eller regelbundenheten i spike-mönstret, var mindre tillförlitliga för att skilja strukturerna åt. Teamet använde också elektroencefalografi (EEG) från skalpen för att bedöma hur djupt sederad varje patient var och visade att djupare sedering hängde ihop med mer suddiga gränser i toppen av målet och mer burstliknande avfyrning överlag.
Praktiska råd för säkrare ”sovande” hjärnkirurgi
Eftersom denna analys kommer från rutinmässig klinisk praxis snarare än en randomiserad studie kan den inte diktera ett enda ”rätt” anestesirecept. Mönstren den visar erbjuder ändå praktisk vägledning. Att hålla propofolinfusionen vid eller under ungefär 4 mg/kg/tim under inspelningsfasen verkar bevara de viktiga elektriska ledtrådarna som behövs för navigering, vilket gör att kirurgteamet kan dra nytta av komforten och effektiviteten i generell anestesi utan att förlora precision. När högre doser är oundvikliga—till exempel hos mycket oroliga patienter—kan burstindex fungera som en reservmarkör, och hjälpa till att identifiera den nedre gränsen för målet och varna för att inspelningar kan vara förvrängda av kraftig sedering. Att kombinera denna information med noggrann bilddiagnostik och teststimulering kan förhindra att elektroder placeras för djupt.
Vad detta betyder för personer som står inför DBS
För patienter som överväger DBS erbjuder studien både försäkran och nyanser. Den visar att operation under generell anestesi med propofol är genomförbar och fortfarande kan ge högkvalitativ vägledning från hjärninspelningar, så länge läkemedelsnivåerna kontrolleras noggrant. Vid måttliga doser förblir hjärnans elektriska landmärken avläsbara och elektroder kan styras mot samma sweet spot som gynnar patienter i vakna ingrepp. Vid mycket höga doser bleknar dock dessa landmärken och risken att placera elektroder något för djupt ökar. Genom att känna till detta kan anestesiologer och neurokirurger justera propofoldoseringen och ägna särskild uppmärksamhet åt burstlika avfyrningsmönster för att hålla DBS-operationer både bekväma och precist riktade.
Citering: Issabekov, G., Al-Fatly, B., Mousavi, M. et al. The graded effect of propofol in electrophysiology-guided navigation during deep brain stimulation surgery. npj Parkinsons Dis. 12, 64 (2026). https://doi.org/10.1038/s41531-025-01243-1
Nyckelord: djup hjärnstimulering, Parkinsons sjukdom, propofolbedövning, neuroninspelningar, navigering vid hjärnkirurgi