Clear Sky Science · sv
Kombination av PARP- och KRASG12D‑hämmare ökar terapeutisk effekt genom att utnyttja sårbarheter i PDAC
Varför denna studie är viktig
Bukspottkörtelcancer är en av de dödligaste vanliga cancerformerna, främst eftersom den oftast upptäcks sent och står emot standardbehandlingar. Många av dessa tumörer drivs av en specifik genetisk felaktighet kallad KRASG12D, för vilken ett nytt experimentellt läkemedel visar lovande resultat men snabbt stöter på resistens. Denna studie ställer en praktisk fråga med verkliga följder: kan vi kombinera det KRAS‑blockerande läkemedlet med ett andra preparat för att omvandla en kortvarig respons till en djupare, mer bestående attack mot cancern?
En seglivad cancer med en vanlig svaghet
Majoriteten av pankreas ductal adenocarcinom bär mutationer i KRAS‑genen, som fungerar som en fastnat gaspedal för celltillväxt. Bland dessa är formen KRASG12D både den vanligaste och starkast kopplad till dålig överlevnad. Forskarna bekräftade först, med hjälp av stora cancerregister, att patienter vars tumörer bär denna mutation tenderar att få sämre utfall än de med andra KRAS‑förändringar eller utan mutationer. De noterade också att KRASG12D‑tumörer visar hög aktivitet i gener som reparerar brutet DNA, vilket antyder att dessa cancerformer kan vara beroende av ett starkt DNA‑reparationsmaskineri för att överleva den konstanta skada som följer av snabb tillväxt.
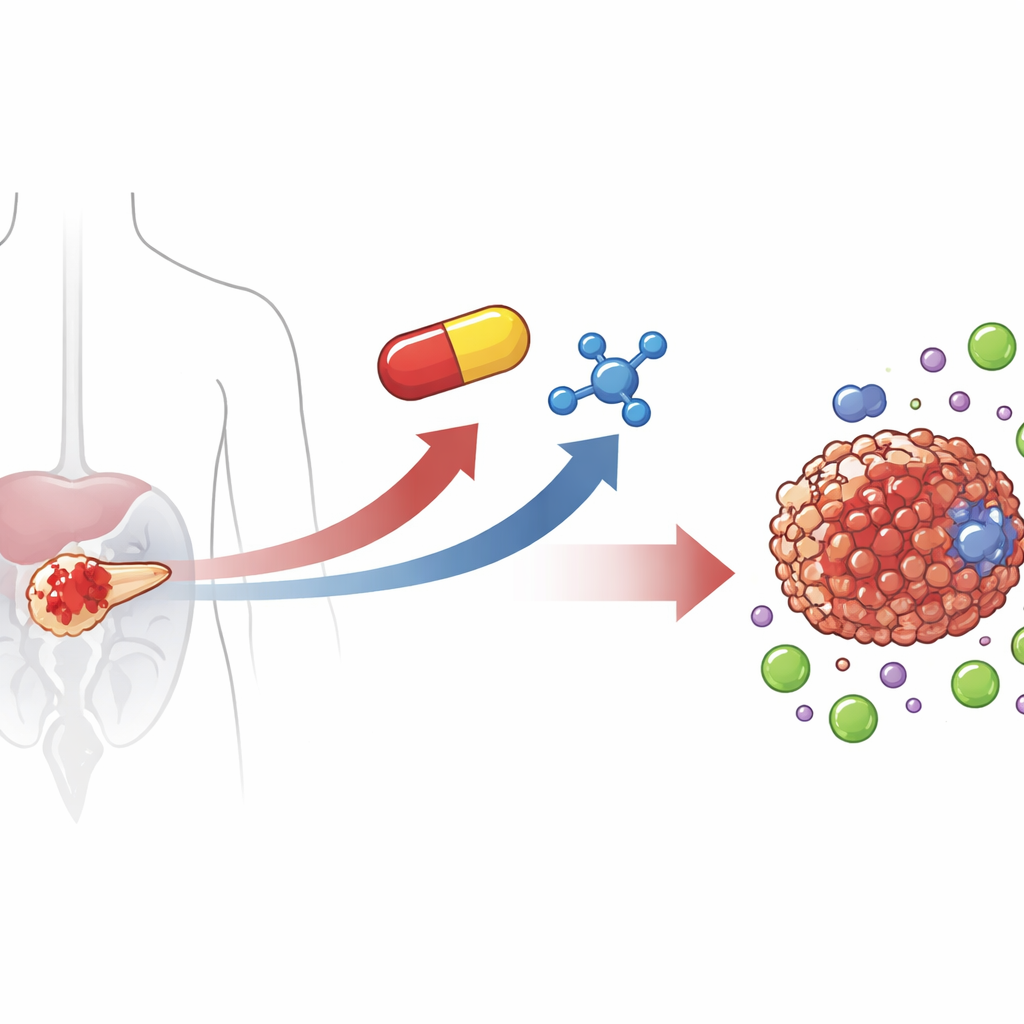
Att vända en styrka till en svaghet
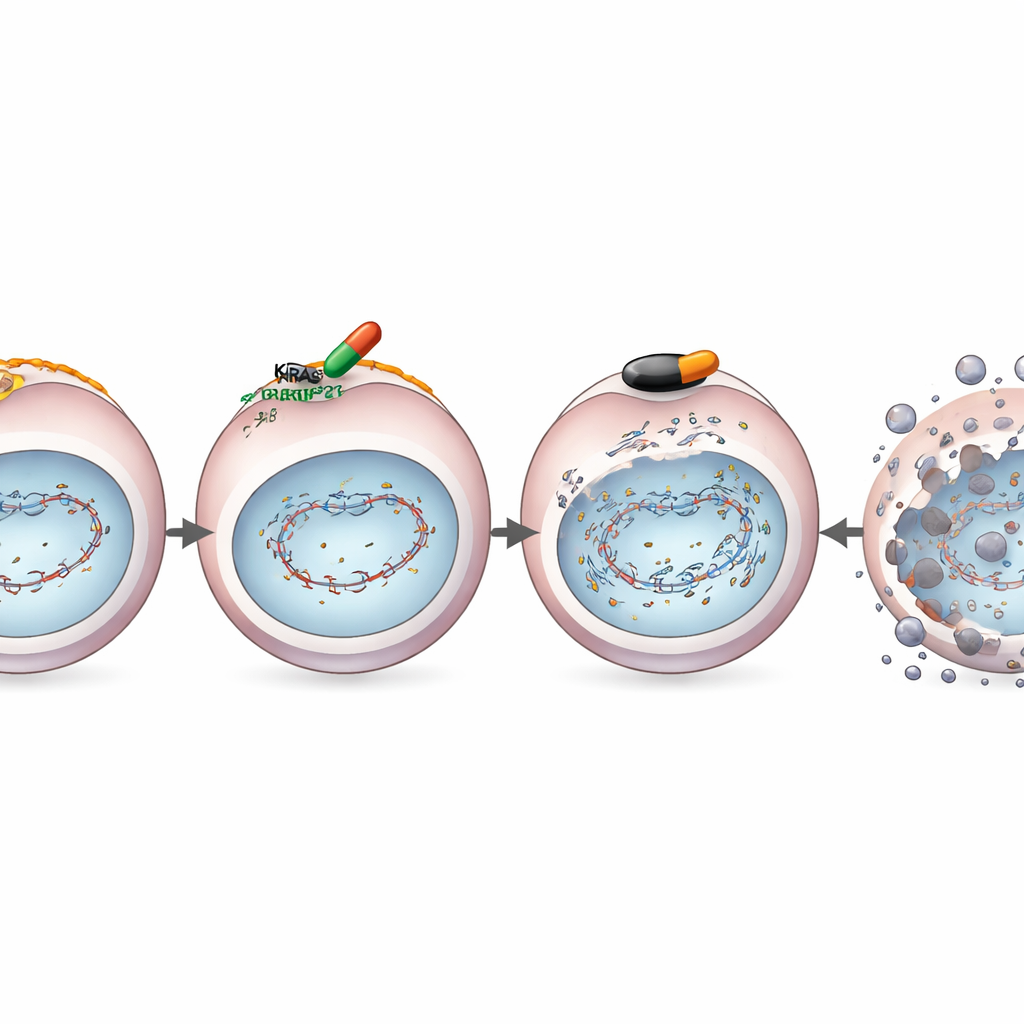
Gruppen studerade ett mycket selektivt KRASG12D‑blockerande läkemedel kallat MRTX1133 i pankreascellinjer odlade i laboratorium. När de behandlade KRASG12D‑mutanta celler med detta läkemedel och sedan exponerade dem för DNA‑skadande strålning, hade cellerna svårt att reparera sitt brutna DNA. Molekylära tester visade varför: MRTX1133 sänkte nivåerna av nyckelproteiner för reparation, inklusive BRCA1 och RAD51, som normalt hjälper till att laga farliga dubbelsträngsbrott i DNA. Specialiserade rapportorassay bekräftade att cellerna blivit ”defekta i homolog rekombination” — enkelt uttryckt förlorade de ett av sina mest precisa DNA‑reparationssystem.
Kombination av två riktade läkemedel för en kraftigare träff
Förlusten av denna reparationsväg är precis den typ av brist som gör celler känsliga för en annan läkemedelsklass kallad PARP‑hämmare, som redan används vid vissa bröst‑ och äggstockscancerformer. Forskarna kombinerade därför MRTX1133 med PARP‑hämmaren olaparib i KRASG12D‑mutanta pankreasceller och i musemodeller. I flera cellinjer samarbetade läkemedelsparet långt bättre än något av läkemedlen ensamma, vilket dödade fler cancerceller och kraftigt minskade deras förmåga att bilda nya kolonier. I möss med mänskliga eller mus‑pankreastumörer med KRASG12D krympte kombinationsbehandlingen tumörerna djupare och mer beständigt än enkelbehandlingarna, och framkallade mer DNA‑skada och cancercelldöd i mikroskopet, samtidigt som normala celler skonsades.
Fungerar även när resistens uppstår
Riktade läkemedel som MRTX1133 misslyckas ofta eftersom tumörer omkopplar sina tillväxtkretsar och återställer signalering via alternativa vägar. Gruppen skapade medvetet cancercellinjer som blivit resistenta mot MRTX1133:s tillväxt‑hämmande effekter. Slående nog sänkte läkemedlet även i dessa resistenta celler fortfarande nivåerna av BRCA1, RAD51 och närliggande reparationsproteiner, och bibehöll därmed DNA‑reparationssvagheten. Som ett resultat fortsatte kombinationen av MRTX1133 och olaparib att visa starkt, kooperativt celldödande i odlingsskålar och i möss med resistenta tumörer. Detta tyder på att kombinationen angriper en grundläggande sårbarhet som kvarstår även efter att klassiska resistensvägar startats om.
Väcker upp immunförsvaret
Förutom att direkt skada tumörceller omformade den kombinerade behandlingen också tumörens omgivning. Med hjälp av single‑cell RNA‑sekvensering och flödescytometri i immunkompetenta möss fann forskarna att kombinationsbehandling lockade fler cancerbekämpande CD8‑ och hjälpar‑CD4‑T‑celler in i tumörerna och drev dem mot ett mer aggressivt, ”effektor”‑tillstånd, samtidigt som tecken på T‑cellsutmattning minskade. När CD8‑T‑celler experimentellt avlägsnades minskade fördelen med läkemedelsparet, vilket visar att immunangrepp är en viktig del av den övergripande effekten. Med andra ord: strategin bryter inte bara tumören inifrån genom att försvaga DNA‑reparation, den bjuder också in immunsystemet att delta i kampen.
Vad detta kan innebära för patienter
Även om det specifika KRASG12D‑läkemedel som testats här inte längre förs vidare kliniskt, ger studien ett tydligt budskap: selektiv blockering av KRASG12D kan skapa en specifik DNA‑reparationssvaghet som gör pankreastumörer extremt känsliga för PARP‑hämmare, och detta gäller även efter att resistens mot KRAS‑läkemedlet uppstått. Framtida KRASG12D‑inriktade läkemedel skulle kunna kombineras med PARP‑hämmare, och kanske med immunterapier, för att förvandla en tidigare ”obehandlingsbar” mutation till en skräddarsydd behandlingsmöjlighet för den stora andel pankreascancerpatienter vars tumörer bär denna genetiska förändring.
Citering: Xu, X., Chen, X., Xu, R. et al. Combination of PARP and KRASG12D inhibitors enhances therapeutic efficacy by exploiting vulnerabilities in PDAC. Nat Commun 17, 3118 (2026). https://doi.org/10.1038/s41467-026-69695-4
Nyckelord: bukspottkörtelcancer, KRASG12D, PARP‑hämmare, DNA‑reparation, kombinationsbehandling