Clear Sky Science · sv
Geografiskt utspridning av antimikrobiell resistens från massdistribution av azitromycin
Varför detta är viktigt för barnhälsa
Azitromycin, ett vanligt antibiotikum, har använts i massbehandlingskampanjer för att rädda liv bland små barn i delar av Afrika söder om Sahara, bland annat i Niger. Dessa kampanjer har minskat barnadödligheten men väckt en allvarlig oro: kan de också bidra till att läkemedelsresistenta bakterier sprids från behandlade byar till närliggande samhällen som aldrig får läkemedlet? Denna studie undersöker om ett sådant "spillover" av resistens sker mellan byar, en avgörande fråga för länder som väger fördelarna mot riskerna med att utvidga programmen.
Livräddande kampanjer och deras dolda risk
Tidigare stora prövningar visade att att ge azitromycin två gånger per år till alla små barn i områden med hög dödlighet minskar dödsfall med ungefär 14–18 procent. Den framgången fick Världshälsoorganisationen och regeringar som Nigers att överväga en bredare användning av strategin. Men antibiotika dödar inte bara skadliga bakterier; de gynnar också överlevnad av stammar som kan motstå dem. I tidigare arbete såg samma forskargrupp tydliga tecken på azitromycinresistenta bakterier hos behandlade barn. Vad som inte var känt var om dessa resistenta mikrober stannar kvar i behandlade byar eller sprider sig utåt och därmed urholkar antibiotikans effektivitet för andra.
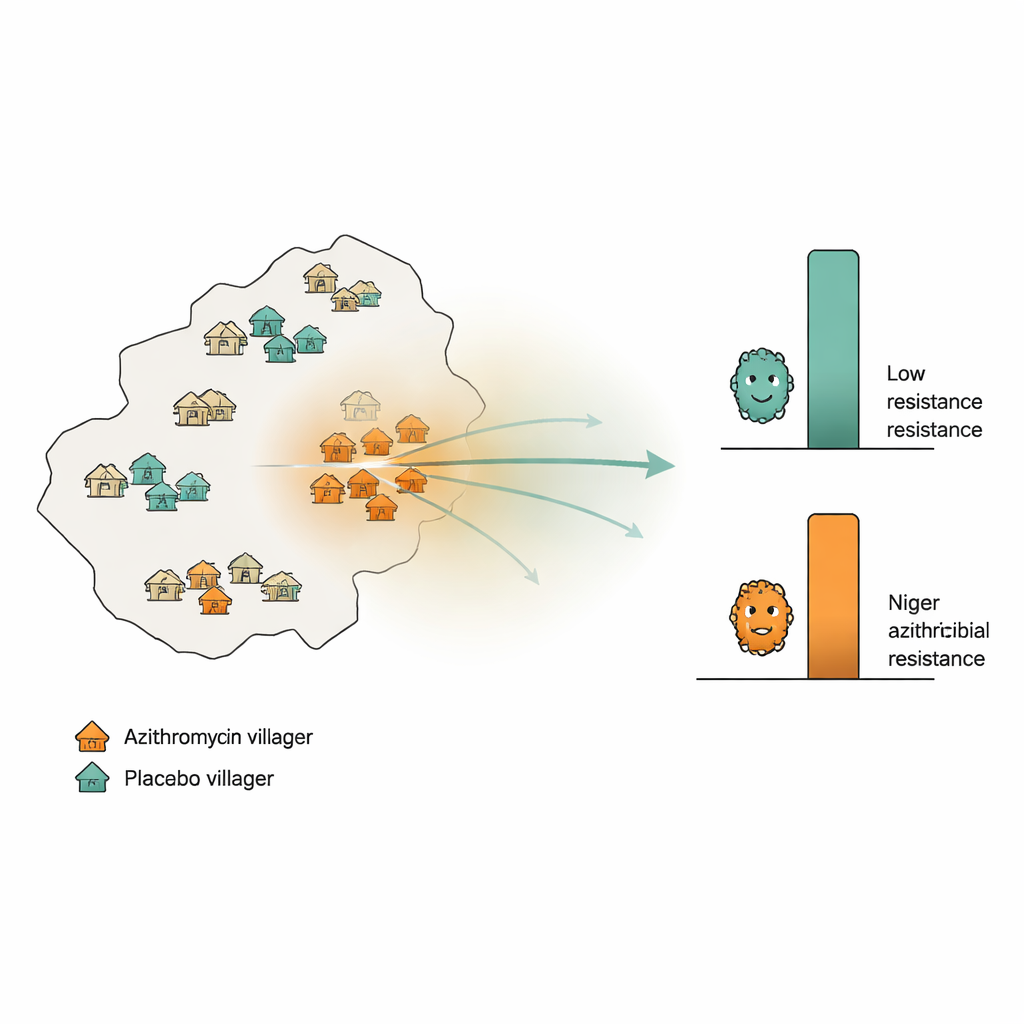
Spåra resistens över ett landsbygdslandskap
Forskarlaget utnyttjade en större barnöverlevnadsstudie i Nigers region Dosso, där 594 byar slumpmässigt hade tilldelats att få azitromycin eller ett inaktivt placebo två gånger per år under två år. Dessutom valdes 30 separata "övervaknings"-byar ut slumpmässigt: hälften fick azitromycin, hälften placebo. Från dessa övervakningsbyar samlade teamet rektala provpinnar från 10 barn per by vid studieinledningen och igen efter 24 månader. Med djup DNA-sekvensering mätte de hur många gener kopplade till resistens mot makrolidantibiotika (den klass som inkluderar azitromycin) som i genomsnitt fanns i varje by. De beräknade också, för varje övervakningsby, hur intensiv användningen av azitromycin var i det omgivande området — genom att räkna alla givna doser i närliggande byar och ge större vikt åt byar som låg närmare.
Söker tecken på spridning mellan byar
Om resistens spreds geografiskt förväntade sig forskarna att se högre nivåer av resistensgener i placebobyar som råkade vara omgivna av intensivt behandlade grannar, jämfört med placebobyar i områden med liten azitromycinanvändning. De testade denna idé på flera sätt: genom att titta på enkla rangbaserade korrelationer mellan närliggande behandlingsintensitet och resistens; genom att upprepa analysen över olika avståndsband (inom 10, 20 eller 30 kilometer); och genom att använda en rigorös permutationsstrategi som blandade behandlingsetiketter i den större prövningen för att se om några uppenbara mönster kunde uppstå av en slump. De körde också en "negativ kontroll"-analys som upprepade samma beräkningar med placebodoser istället för azitromycindoser; ett liknande mönster där skulle tyda på att konfoundering, inte verklig spillover, låg bakom resultaten.
Vad data visade om resistens
Över alla dessa kontroller visade placebobyar låga nivåer av makrolidresistensgener som förblev nära sina baslinjenivåer, oberoende av hur mycket azitromycin som användes runt dem. Statistiska tester fann ingen meningsfull länk mellan omgivande läkemedelsanvändning och resistens i dessa obehandlade samhällen. Däremot visade byar vars egna barn fick azitromycin en tydlig ökning av resistensgener över tvåårsperioden, i linje med direkt selektion från behandlingen — men denna ökning blev inte systematiskt starkare i områden med högre omgivande behandlingsintensitet. När forskarna undersökte levande pneumokockbakterier från barns näsor såg de återigen ingen koppling mellan geografisk behandlingsintensitet och resistens. Analyser med olika matematiska modeller och alternativa definitioner av behandlingsintensitet nådde samma övergripande slutsats.
Begränsningar, förbehåll och det större sammanhanget
Studien kan inte helt utesluta små spillover-effekter, särskilt med tanke på att endast 30 övervakningsbyar testades intensivt, och den undersökte inte mycket finskaligt spridning inom hushåll eller inom enstaka byar. Den antar också att avstånd och antal doser är de viktigaste drivkrafterna för eventuell spridning, och fokuserar på ett tvåårsintervall; längre siktseffekter eller andra programupplägg, såsom de som behandlar hela samhällen för ögonsjukdom, kan visa andra mönster. Ändå tyder bevisen på att i detta sammanhang är det mesta av resistenstrycket från massiva azitromycinkampanjer begränsat till de samhällen som faktiskt får läkemedlet, snarare än att tyst spridas över landskapet.
Vad detta betyder för framtida antibiotikakampanjer
För hälsomyndigheter i länder som Niger erbjuder dessa fynd försiktig trygghet. Medan massbehandling med azitromycin ökar antibiotikaresistens inom behandlade byar, fann denna studie inga starka tecken på att sådan resistens läcker ut till närliggande obehandlade byar över 24 månader. Det innebär att tidigare uppskattningar av resistensrisken från dessa barnöverlevnadsprövningar sannolikt inte är kraftigt snedvridna av oupptäckt geografiskt spillover. Beslutsfattare måste fortfarande väga de livräddande fördelarna av dessa kampanjer mot den lokala ökningen av resistens, men de kan göra det med större förtroende för att problemet åtminstone på medellång sikt och på by‑till‑by‑nivå inte snabbt sprider sig utåt.
Citering: Srivathsan, A., Arzika, A.M., Maliki, R. et al. Geographic spillover of antimicrobial resistance from mass distribution of azithromycin. Nat Commun 17, 2152 (2026). https://doi.org/10.1038/s41467-026-68691-y
Nyckelord: antimikrobiell resistens, azitromycin, massbehandling med läkemedel, barnadödlighet, Niger