Clear Sky Science · sv
Mänskliga typ‑1 medfödda lymfoida celler styr differentiering av leukemistamceller och begränsar utvecklingen av akut myeloisk leukemi
Varför våra egna immunceller spelar roll vid leukemi
Akut myeloisk leukemi (AML) är en aggressiv blodcancer som ofta återkommer trots hård cytostatikabehandling. En central syndabock är en liten population av ”startande” leukemiceller som kan återstarta sjukdomen. Denna studie visar att en relativt okänd del av immunsystemet, kallad typ‑1 medfödda lymfoida celler (ILC1), kan styra dessa startceller bort från farliga utvecklingsspår och hjälpa till att bromsa leukemin i experimentella modeller. Studien skisserar också en möjlig metod för att framställa hjälpsamma ILC1‑celler från donerat navelsträngsblod som en framtida behandling.
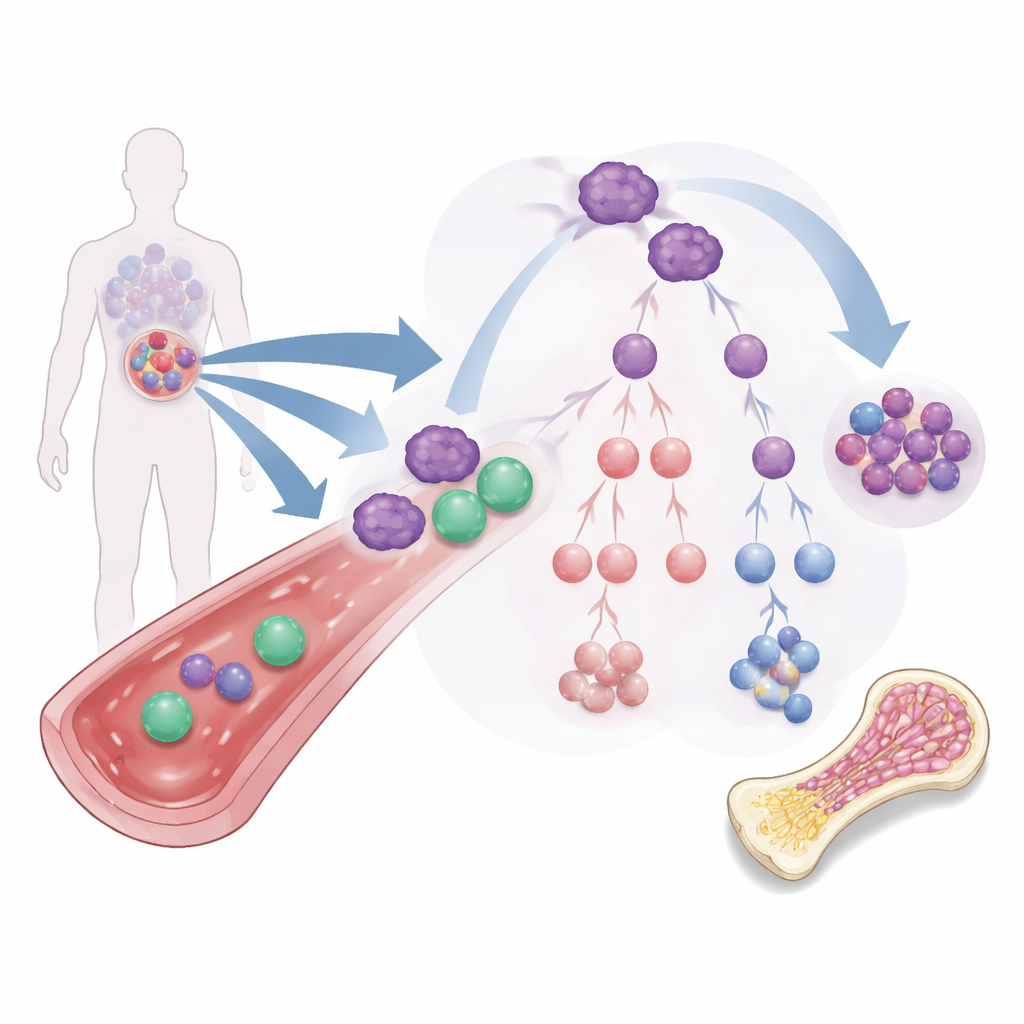
Problemet med envisa leukemistamceller
De flesta AML‑behandlingar riktar sig mot den stora massan av leukemiceller som cirkulerar i blod och benmärg. Men en mer sällsynt undergrupp, känd som leukemistamceller, beter sig mer som frön: de kan självförnya sig, är resistenta mot standardläkemedel och kan återbefolka cancern. Dessa celler kan mognas längs flera grenar till olika leukemiska celltyper, varav vissa fortfarande behåller förmågan att självförnya sig eller att skydda cancern från immunsystemet. På grund av detta förgrenade ”släktträd” räcker det inte att bara krympa den synliga leukemin; behandlingar måste förändra ödet för dessa startceller eller eliminera dem helt.
En saknad försvarslinje hos patienter
ILC1‑celler är snabbreagerande immunceller som inte behöver tidigare exponering för att känna igen hot. Forskarna jämförde ILC1‑celler i blodet från friska frivilliga och personer med AML. De fann att patienterna hade färre ILC1‑celler totalt, och de celler som fanns var mindre aktiva. Med hjälp av enkelcells‑RNA‑sekvensering och flödescytometri visade teamet att patienternas ILC1‑celler producerade lägre nivåer av nyckel‑dödarmolekyler och viktiga immunsignaler, och hade färre aktiveringsreceptorer på ytan. Noterbart var att patienter med högre andel ILC1‑celler tenderade att ha färre leukemiblaster, vilket antyder att när dessa celler är närvarande och fungerar hjälper de till att hålla sjukdomen i schack.
Hur friska ILC1‑celler styr leukemicellers utveckling bort från skadliga spår
För att förstå vad ILC1‑celler faktiskt gör mot leukemistamceller odlade teamet dem tillsammans i laboratoriet. ILC1‑celler från friska donatorer utplånade intebart stamcellerna; istället förändrade de hur dessa celler mognade. En ILC1‑signal, kallad TNFα, drev stamcellerna in i ett intermediärt tillstånd och minskade deras övergång till mer farliga, snabbt delande leukemiceller. Den begränsade också stamcellernas förmåga att bli makrofagliknande celler som normalt undertrycker immunsvar och stödjer leukemin. En annan signal, IFNγ, begränsade stamcellernas utveckling till vissa högt behandlingsresistenta former. När forskarna blockerade dessa signaler med antikroppar försvann de skyddande effekterna, vilket visar att ILC1 styr leukemiutveckling genom specifika kemiska budskap.
Att omvandla navelsträngsblod till en immunterapi
Eftersom naturliga ILC1‑celler är sällsynta i vuxet blod sökte teamet efter en förnybar källa. De visade att stamceller från donerat navelsträngsblod kan påverkas i kultur för att bli en viss undergrupp av ILC1‑celler som saknar ytmärket CD161 men ändå bär rätt transkriptionsfaktorer och dödande verktyg. Dessa labbodlade ILC1‑celler expanderade ungefär 700‑falt, angrep leukemistamceller samtidigt som de skonsamt lämnade normala blodbildande stamceller, och bar starka cytotoxiska molekyler. När de överfördes till specialiserade möss som bar mänskliga leukemistamceller minskade dessa ILC1‑celler leukemitillväxten och förlängde överlevnaden, en effekt som var beroende av IFNγ. I jämförande tester presterade de åtminstone lika bra som liknande framställda naturliga mördarceller (NK‑celler).
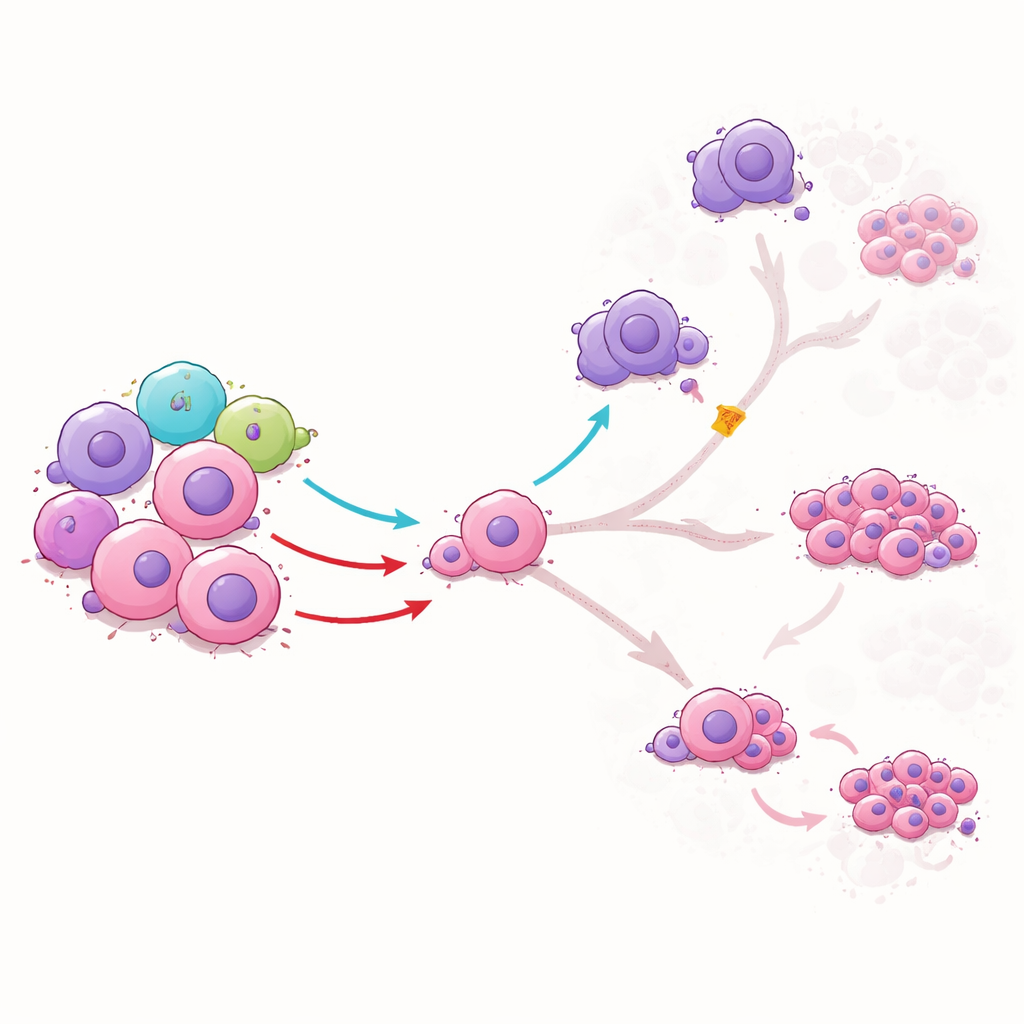
Vad detta kan innebära för framtida behandling
Sammantaget visar studien att i AML är en naturlig immunbroms—ILC1‑populationen—både förminskad och försvagad. När de tillförs från friska donatorer eller genereras från navelsträngsblod kan ILC1‑celler styra leukemistamceller bort från de mest skadliga och terapiresistenta ödena, minska leukemi‑stödjande makrofagliknande celler och bromsa sjukdomen i musemodeller. För en lekman är huvudbudskapet att forskare lär sig inte bara att döda cancerceller, utan att ”coacha” de tidigaste leukemifröna åt mindre farliga håll med kroppens egna snabbsvarande immunceller. Med vidare utveckling och säkrare, skalbar tillverkning skulle ILC1‑baserade cellterapier en dag kunna komplettera befintliga behandlingar för att förhindra att AML återkommer.
Citering: Li, Z., Ma, R., Tang, H. et al. Human type-1 innate lymphoid cells control leukemia stem cell differentiation and limit acute myeloid leukemia development. Nat Commun 17, 2377 (2026). https://doi.org/10.1038/s41467-026-68582-2
Nyckelord: akut myeloisk leukemi, leukemistamceller, medfödda lymfoida celler, cancerimmunterapi, navelsträngsblod