Clear Sky Science · sv
CXCR6+ T‑celler främjar apoptos och nekroptos i proximala tubuli under övergången från AKI till CKD
Varför detta är viktigt för njurhälsa
Många som överlever en plötslig njurskada utvecklar senare långvarig njursjukdom, vilket så småningom kan leda till dialys eller transplantation. Läkare förstår ännu inte helt varför vissa njurar återhämtar sig medan andra gradvis försämras. Denna studie avslöjar en specifik grupp immunceller och signaler som hindrar skadade njurtubuli från att läka och i stället driver dem mot ärrbildning och bestående skada. Att förstå detta dolda drama inne i njuren skulle kunna öppna nya vägar för att skydda njurfunktionen efter allvarlig sjukdom, operation eller läkemedelstoxicitet.
Från plötslig skada till bestående ärr
Akut njurskada (AKI) är en snabb förlust av njurfunktion orsakad av händelser som låg blodtillförsel under operation, svår infektion eller toxiska läkemedel. Ofta kan njurens filtrerande enheter och tillhörande tubuli reparera sig själva. Men när skadan är svår eller upprepad går reparationen fel. Istället för att återbygga friska tubuli krymper vävnaden, fylls med inflammatoriska celler och lägger ner ärrvävnad. Skiftet från kortvarig skada till kronisk njursjukdom (CKD) är en huvudväg till långvarig njursvikt, men de cellulära stegen som driver detta har varit oklara.
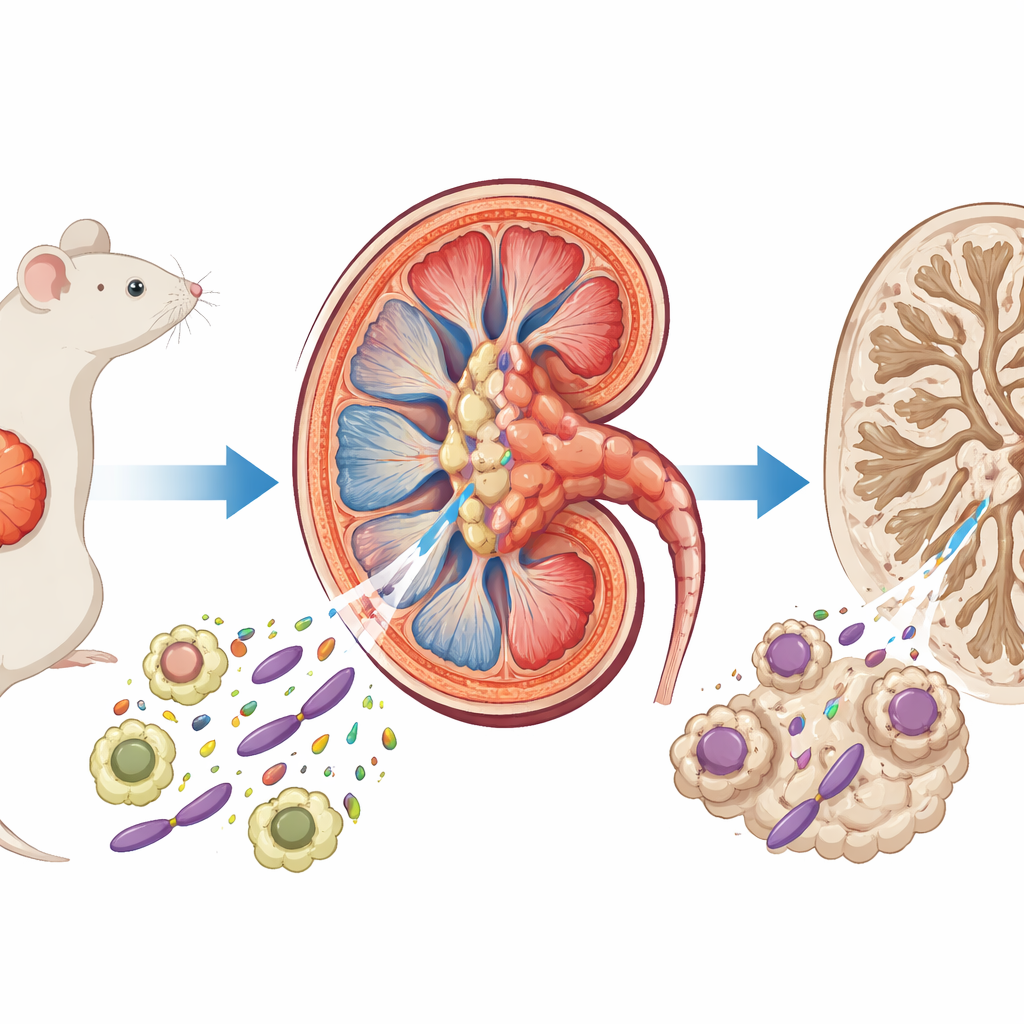
Dödssignaler inne i njurtubuli
Författarna använde en musmodell som efterliknar dålig återhämtning efter njurskada för att undersöka vad som händer inne i de små tubulära cellerna som hjälper till att återabsorbera vatten och salter. De kombinerade genprofilering av hela njuren, encells‑RNA‑sekvensering och detaljerad vävnadsfärgning. De fann att två former av programmerad celldöd—apoptos, där celler krymper och tyst bryts ned, och nekroptos, där celler sväller och brister—var starkt aktiverade under veckorna efter skadan. Dessa dödssignaler var särskilt höga i en sårbar undergrupp av tubuliceller som uttrycker ett ytantigen kallat VCAM‑1, vilket markerar dem som kroniskt stressade och benägna att atrofi.
Immunceller som söker sig till skadad vävnad
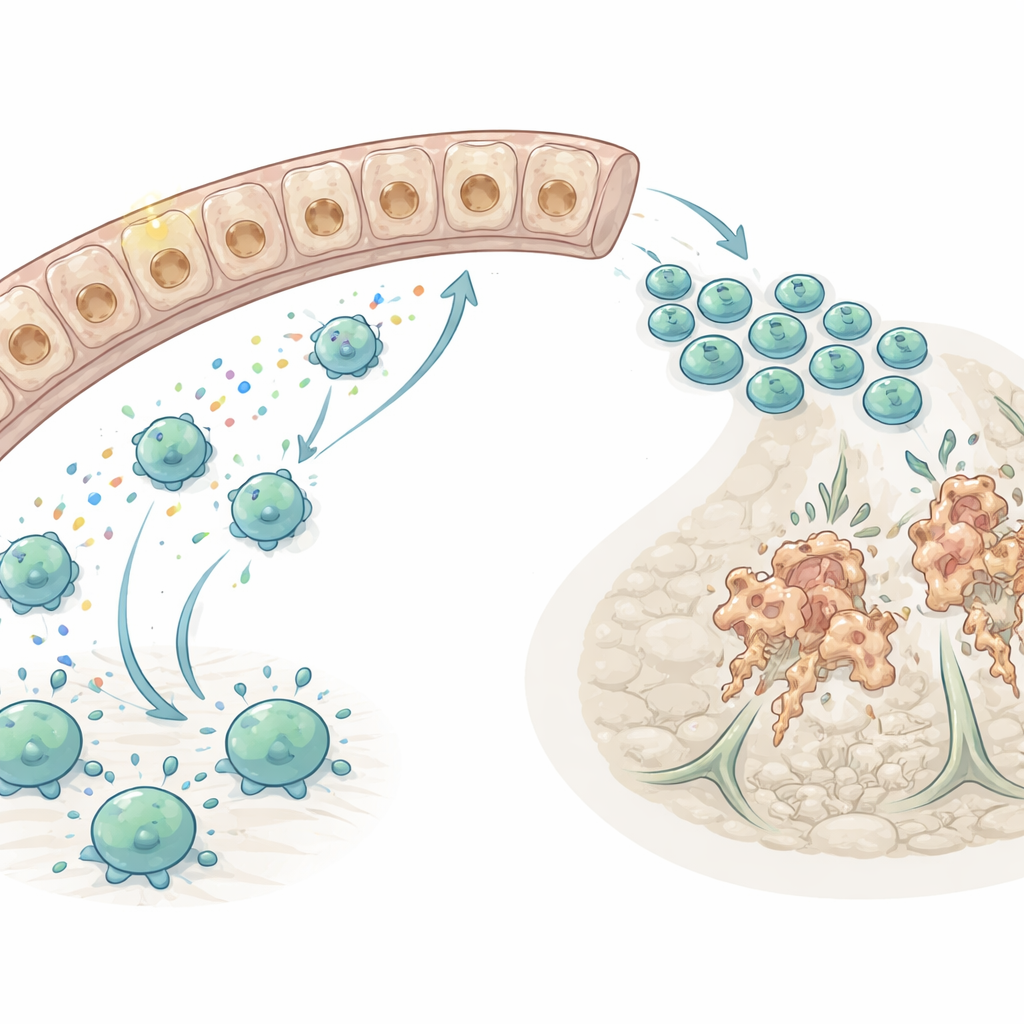
Eftersom immunceller strömmar in i njuren efter skadan frågade forskarna nästa vilka kemiska ”homningssignaler” som styr T‑celler till de skadade tubuli. Med hjälp av beräkningsverktyg för att kartlägga cell‑till‑cell‑kommunikation från encellsdata identifierade de ett kemokinpar—CXCL16 (en signal) och CXCR6 (dess receptor)—som en dominerande väg som drar T‑celler in i den skadade njuren, särskilt CD8‑cytotoxiska typer som kan döda andra celler direkt. De visade att makrofager, en typ av vävnadsresident immuncell, var de huvudsakliga producenterna av CXCL16, med skadade tubuli som bidrog med ytterligare signal. I odling drev inflammatoriska budbärare som TNF‑α och IL‑1β makrofager och tubuliceller att öka CXCL16 via en NF‑κB‑beroende väg, vilket kopplar tidig inflammation till senare rekrytering av T‑celler.
En genetisk prövning av CXCR6‑vägen
För att testa om denna homningsväg verkligen förvärrar skadan studerade teamet möss utan CXCR6. Både normala och CXCR6‑defekta möss drabbades av liknande initial njurskada efter ischemin, vilket bekräftar att den tidiga skadan var densamma. Men två veckor senare hade njurar utan CXCR6 betydligt färre T‑celler, särskilt cytotoxiska T‑celler, runt de skadade tubuli. Markörer för celldöd—både apoptotisk och nekroptotisk—var avsevärt minskade, och färre tubuliceller visade positiv färgning för DNA‑fragmentering. Samtidigt behöll de skadade njurarna hos CXCR6‑defekta möss friskare tubulära markörer, visade mindre gjutbildning och fibros, och hade färre celler fast i ett dedifferentierat, icke‑funktionellt tillstånd.
Att skydda funktion, inte bara struktur
Strukturella förbättringar spelar bara roll om de översätts till bättre njurfunktion. För att testa detta avlägsnade författarna kirurgiskt den oskadade njuren två veckor efter den initiala skadan och tvingade därmed den tidigare skadade njuren att bära arbetsbelastningen. Möss utan CXCR6 hade lägre nivåer av blodureakväve och kreatinin—standardmått på njurfunktion—än sina normala motsvarigheter, både omedelbart och under de följande dagarna. Detta visar att blockering av CXCR6‑bärande T‑celler inte bara bevarar tubulär arkitektur utan också förbättrar njurens förmåga att filtrera blod efter allvarlig skada.
Vad detta betyder för framtida behandlingar
Sammanfattningsvis visar studien en skadlig återkopplingsslinga: inflammation aktiverar makrofager och tubuli att frisätta CXCL16, detta lockar CXCR6+ T‑celler, och dessa T‑celler intensifierar tubulär celldöd och nekroinflammatorisk signalering, vilket främjar ärrbildning och kronisk sjukdom. Att bryta denna CXCL16–CXCR6‑axel—eller dämpa dess upstream‑utlösare—kan hjälpa skadade njurar att läka istället för att hårdna till bestående skada. Även om dessa fynd kommer från möss, belyser de en specifik immunväg som kan riktas för att bromsa eller förhindra övergången från akut njurskada till kronisk njursjukdom hos människor.
Citering: Li, X., Melchinger, I., Chen, Y. et al. CXCR6+ T cells promote apoptosis and necroptosis in proximal tubules during AKI-to-CKD transition. Cell Death Dis 17, 359 (2026). https://doi.org/10.1038/s41419-026-08644-x
Nyckelord: akut njurskada, kronisk njursjukdom, immunceller, tubulärcelldöd, kemokinsignalering