Clear Sky Science · sv
En MIF‑p38‑GSDMD inflammatorisk slinga i keratinocyter ligger bakom UVB‑utlöst kutan lupus
Varför solljus kan vara ett allvarligt problem vid lupus
För de flesta människor ger solsken bara en solbränna eller, i värsta fall, en solskada. Men för många patienter med lupus kan några minuters ultraviolett B‑(UVB‑)ljus utlösa smärtsamma, långvariga utslag och till och med förvärra hela sjukdomen. Denna studie avslöjar en dold "återkopplingsslinga" inne i hudceller som hjälper till att förklara varför deras hud är så känslig för ljus — och pekar på nya, mycket lokala behandlingar som skulle kunna dämpa reaktionen utan att undertrycka hela immunsystemet.
Hudceller som oväntade stökmakare
Läkare har länge vetat att kutan lupus erythematosus (CLE) innebär kronisk inflammation och ärrbildning av huden, men uppmärksamheten har ofta riktats mot invaderande immunceller. Med single‑cell RNA‑sekvensering zoomade författarna istället in hudens egna byggstenar — keratinocyter i det yttre lagret och fibroblaster under — och fann att specifika undergrupper av keratinocyter är utökade hos lupuspatienter och uppvisar en stark "interferonsignatur", ett mönster av antivirala larmgener som är permanent påslagna. Inom dessa onormala keratinocyter stack ett budbärarprotein ut: macrophage migration inhibitory factor, eller MIF, som producerades i mycket högre nivåer än mer välkända inflammatoriska molekyler som TNF eller IL‑6.
En dold budbärare som släpps vid solljus
Att hitta hög MIF‑nivå inne i keratinocyter förklarade ännu inte varför solljus är så farligt. När teamet exponerade odlade keratinocyter för UVB‑ljus upptäckte de att den totala mängden MIF i cellerna knappt förändrades — men proteinet släpptes ut i den omgivande vätskan på ett dosberoende sätt. Ju mer UVB som tillfördes, desto mer MIF läckte ut, vilket följde ett markör för membranskada nära. När denna MIF‑rika vätska applicerades på färska keratinocyter och fibroblaster drev den fram klassiska CLE‑lika förändringar: fler inflammatoriska cytokinermolekyler och enzymer som bryter ned och bygger om hudens stödjande matrix. Att tysta MIF med genetiska verktyg eller blockera det med ett småmolekylärt läkemedel minskade kraftigt dessa skadliga reaktioner, vilket visar att keratinocyt‑härrörande MIF inte bara är en åskådare utan en nyckelstärkare av UVB‑driven skada. 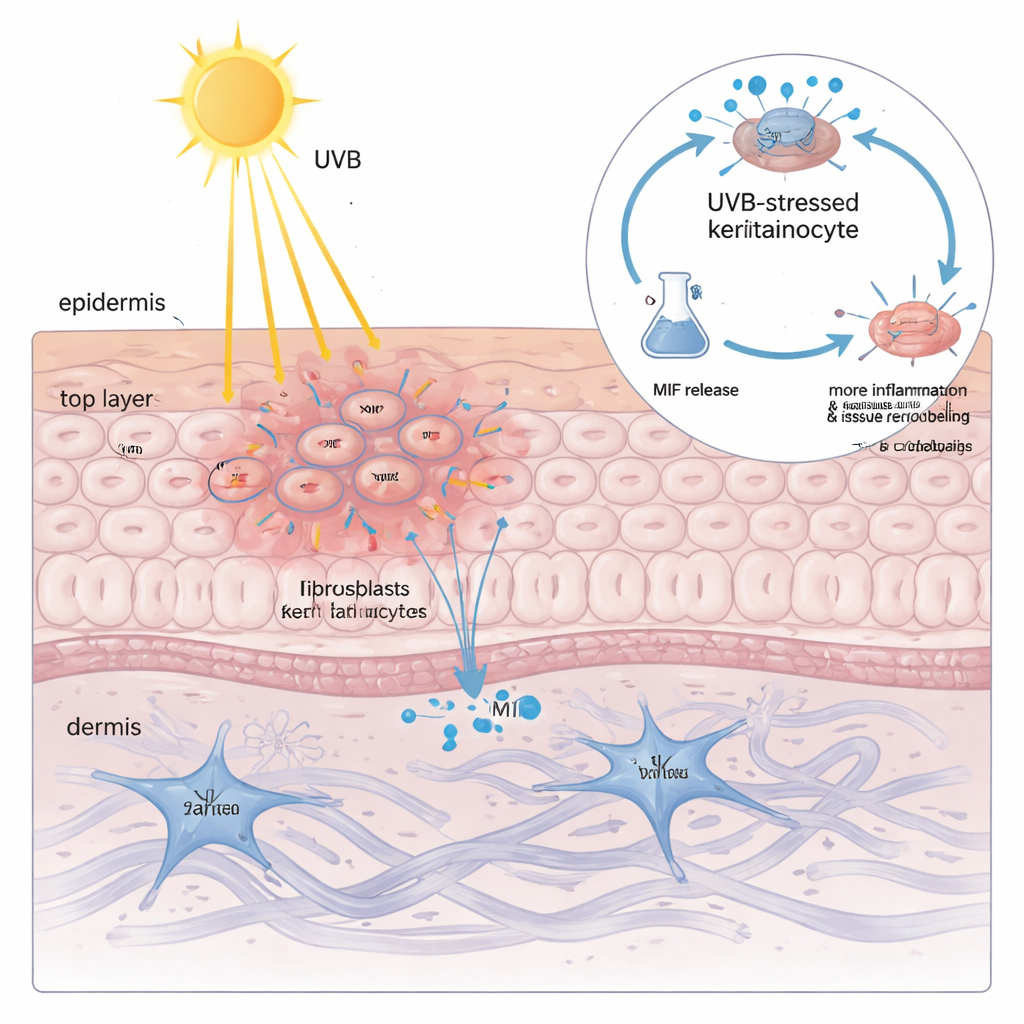
En självhållande inflammatorisk slinga inne i keratinocyter
För att förstå hur UVB tvingar keratinocyter att släppa MIF byggde forskarna en "lupuslik" keratinocytmodell genom att ladda cellerna med deras eget DNA och RNA, vilket efterliknar den felhanterade genetiska skräpen som ses vid lupus. I detta förberedda tillstånd aktiverade UVB en så kallad ribotoxisk stressrespons: en skadesignal från ribosomerna som slog på ett kinas kallat ZAKα och i sin tur stressenzymet p38. Denna väg ökade nivån av ett annat protein, transkriptionsfaktorn C/EBPβ, som band till kontrollregionen för NLRP3‑genen och aktiverade den. NLRP3 drev sedan klyvning av GSDMD, ett porbildande protein som slår hål i cellmembranet och orsakar en inflammatorisk form av celldöd känd som pyroptos. Avgörande var att MIF främst undkom genom dessa GSDMD‑porer — inte via normala sekretoriska vesiklar. Väl utanför band MIF till sin ytreceptor CD74 på keratinocyter, återaktiverade p38, NLRP3 och GSDMD och därigenom slöts en ond cirkel: UVB → p38 → NLRP3 → GSDMD‑porer → MIF‑frisättning → mer p38‑aktivering.
Från molekylär insikt till nya lokala behandlingar
Denna slinga var inte bara en laboratoriekonstighet. I en lupusbenägen musemodell gav UVB‑exponering upphov till svåra hudskador med höga nivåer av MIF, p38‑aktivering, NLRP3 och klyvt GSDMD i epidermis. När forskarna använde ett gen‑terapi‑virus för att tysta Mif‑genen specifikt i huden blev UVB‑utlösta utslag mycket mildare, och markörer för inflammation och vävnadsombyggnad minskade i både keratinocyter och fibroblaster. För att undvika biverkningar i hela kroppen konstruerade de också upplösbara mikronålsplåster laddade med MIF‑hämmaren ISO‑1. Pressade kort mot huden levererade dessa små nålar smärtfritt läkemedlet till de övre lagren. Behandlade lupusbenägna möss utvecklade betydligt färre och mindre allvarliga lesioner efter UVB, och den molekylära signaturen av MIF‑p38‑GSDMD‑slingan dämpades markant. 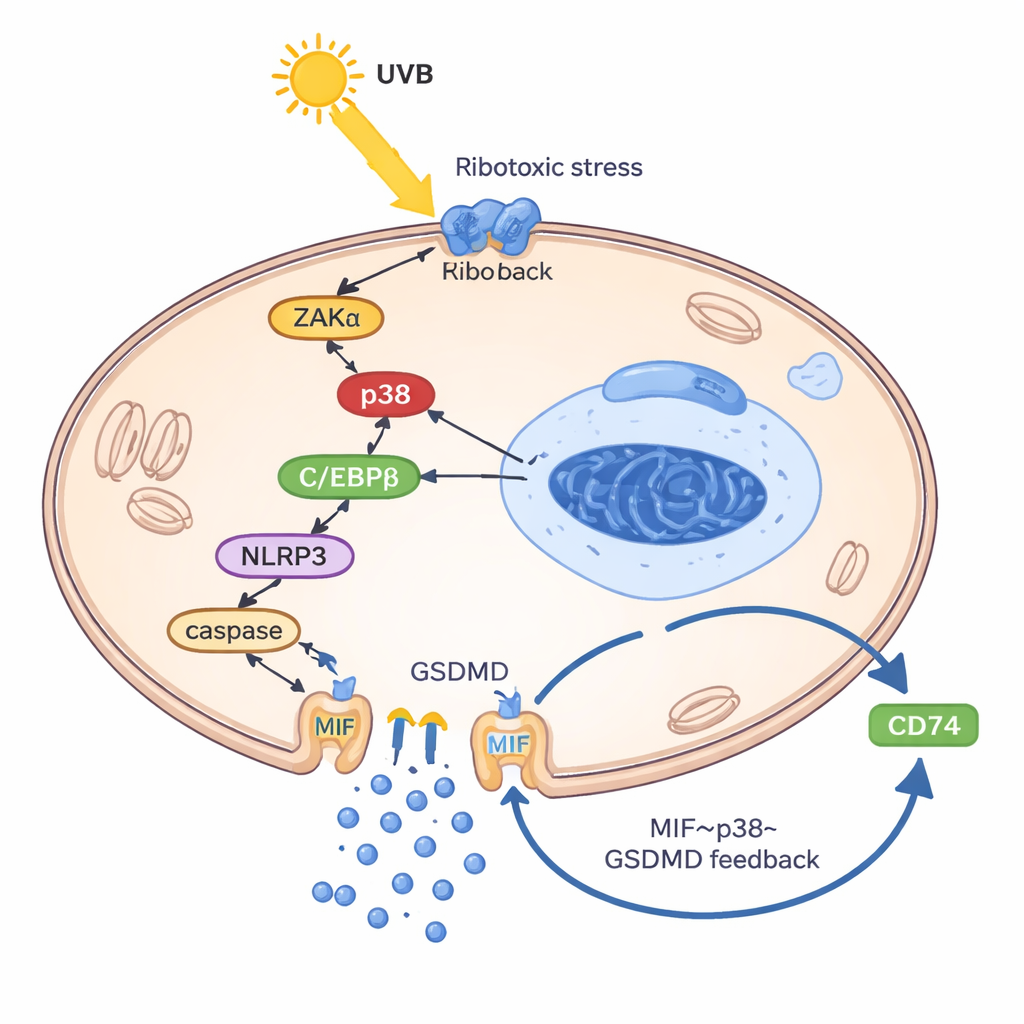
Vad detta betyder för personer med lupus
Enkelt uttryckt visar detta arbete att vid lupus är vissa hudceller programmerade att överreagera på UVB‑ljus genom att släppa en kraftfull "förstärkarmolekyl", MIF, genom självorsakade membranförlopp. Denna förstärkning återkopplar sedan för att hålla den inflammatoriska maskineriet igång, även efter att den initiala ljustillförseln upphört. Genom att kartlägga denna slinga steg för steg antyder studien att blockering av MIF direkt i huden — med gen‑tystnad eller smarta leveranssystem som mikronålsplåster — skulle kunna bryta cykeln av fotosensitiva skov utan att brett stänga av immunsystemet. Om liknande strategier visar sig vara säkra och effektiva hos människor kan de ge personer med lupus nya sätt att leva mer bekvämt i ljuset.
Citering: Guo, C., Luo, S., Luo, J. et al. A MIF-p38-GSDMD inflammatory loop in keratinocytes underlies UVB-induced cutaneous lupus. Cell Death Dis 17, 198 (2026). https://doi.org/10.1038/s41419-026-08443-4
Nyckelord: kutan lupus, fotosensitivitet, keratinocyter, inflammatorisk slinga, mikronålsbehandling