Clear Sky Science · sv
Postpartumpsykos: kan genetisk sårbarhet för insomnia eller kort sömn vara skyddande?
Varför sömn och nybliven föräldraskap spelar roll
Att bli förälder innebär ofta sömnlösa nätter, dramatiska livsförändringar och starka känslor. För de flesta kvinnor är dessa utmaningar utmattande men hanterbara. För ett fåtal kan veckorna efter förlossningen dock leda till en psykiatrisk nödsituation kallad postpartumpsykos, med förvirring, extrema humörsvängningar och till och med hallucinationer. Denna studie ställer en överraskande fråga med praktiska konsekvenser: skulle gener som gör dig benägen för insomnia eller kort sömn faktiskt kunna skydda vissa kvinnor med bipolär sjukdom från att utveckla postpartumpsykos?
En sällsynt men allvarlig sjukdom
Postpartumpsykos drabbar ungefär 1–2 av 1 000 kvinnor som föder barn, men risken är betydligt högre hos kvinnor med bipolär sjukdom. De flesta episoder börjar plötsligt under de första dagarna eller veckorna efter förlossningen och kan innefatta mani, svår depression eller psykos. Eftersom självmord och barnamord är reella risker är det ett medicinskt nödläge. Ändå blir inte alla kvinnor med bipolär sjukdom sjuka efter förlossningen, och många kvinnor som utvecklar postpartumpsykos har ingen tidigare psykiatrisk diagnos. Kliniker har därför svårt att förutsäga vem som löper störst risk och hur förebyggande insatser bäst riktas.
Sömn, stress och sårbarhet
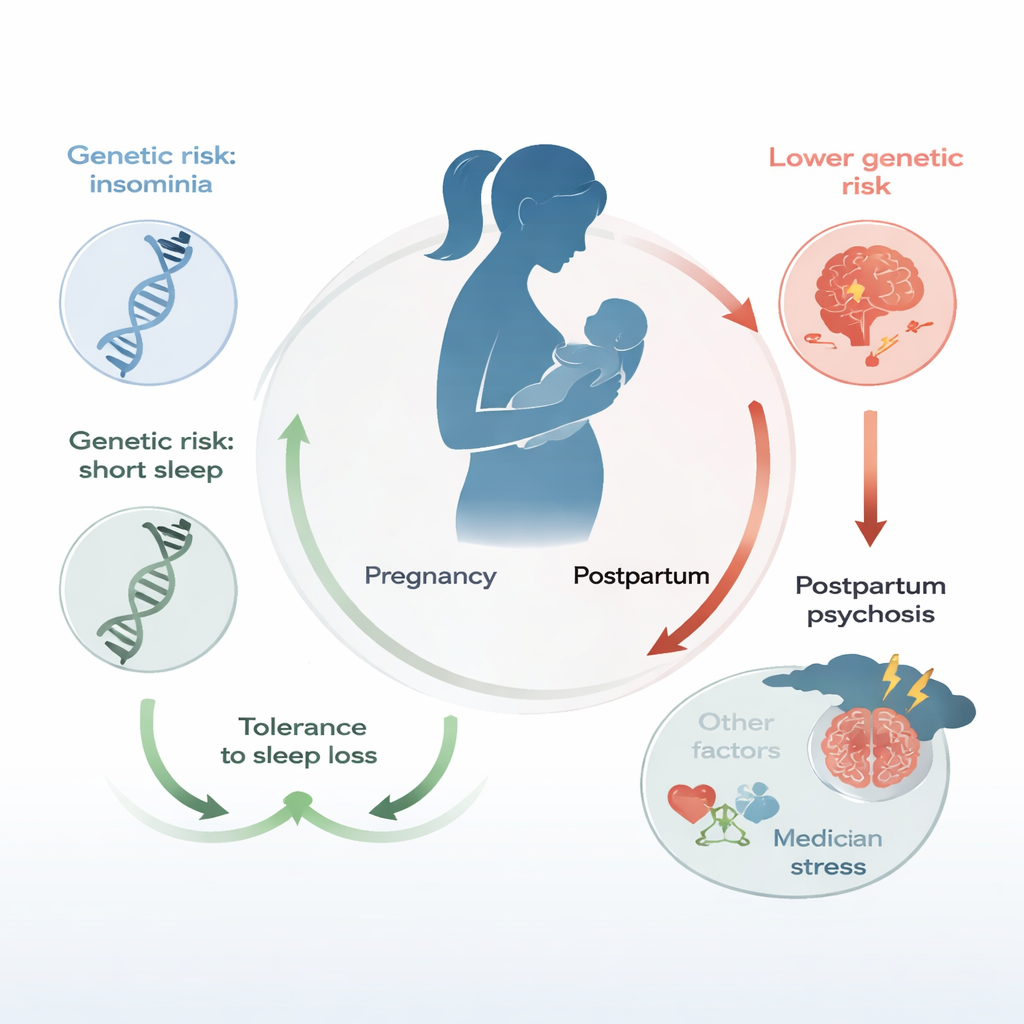
Graviditet och tidig föräldraskap stör sömnen för nästan alla. Kortare nätter, avbruten sömn och oregelbundna scheman är normen. Utanför perinatalperioden är sömnbrist känd för att utlösa mani och psykos hos sårbara personer, och att förlora även en natts sömn kan förvärra symtomen vid bipolär sjukdom. Tidigare forskning har föreslagit att kvinnor med bipolär sjukdom som är känsliga för sömnbrist kan vara mer benägna att utveckla postpartumpsykos. Det var dock oklart om denna koppling enbart handlade om omständigheterna runt förlossningen eller om djupare biologiska sårbarheter — kodade i våra gener — kan forma hur en kvinnas hjärna reagerar på störd sömn.
Använda genetiska ledtrådar från sömn
Forskarlaget studerade 343 kvinnor av europeisk härkomst med bipolär sjukdom som hade fött barn: 117 hade upplevt postpartumpsykos och 226 hade inte gjort det. De beräknade ”polygena riskpoäng” för varje kvinna genom att kombinera de små effekterna av många genetiska varianter kopplade till bipolär sjukdom, schizofreni och flera sömnegenskaper: insomnia, kort sömn, lång sömn, sömneffektivitet och total sömnduration. Dessa poäng är inte diagnoser utan uppskattningar av ärvd benägenhet. Teamet använde sedan statistiska modeller för att se om högre eller lägre genetisk risk för dessa egenskaper var associerad med sannolikheten att utveckla postpartumpsykos efter förlossningen, samtidigt som de tog hänsyn till bipolär subtyp och härkomst.
En kontraintuitiv upptäckt
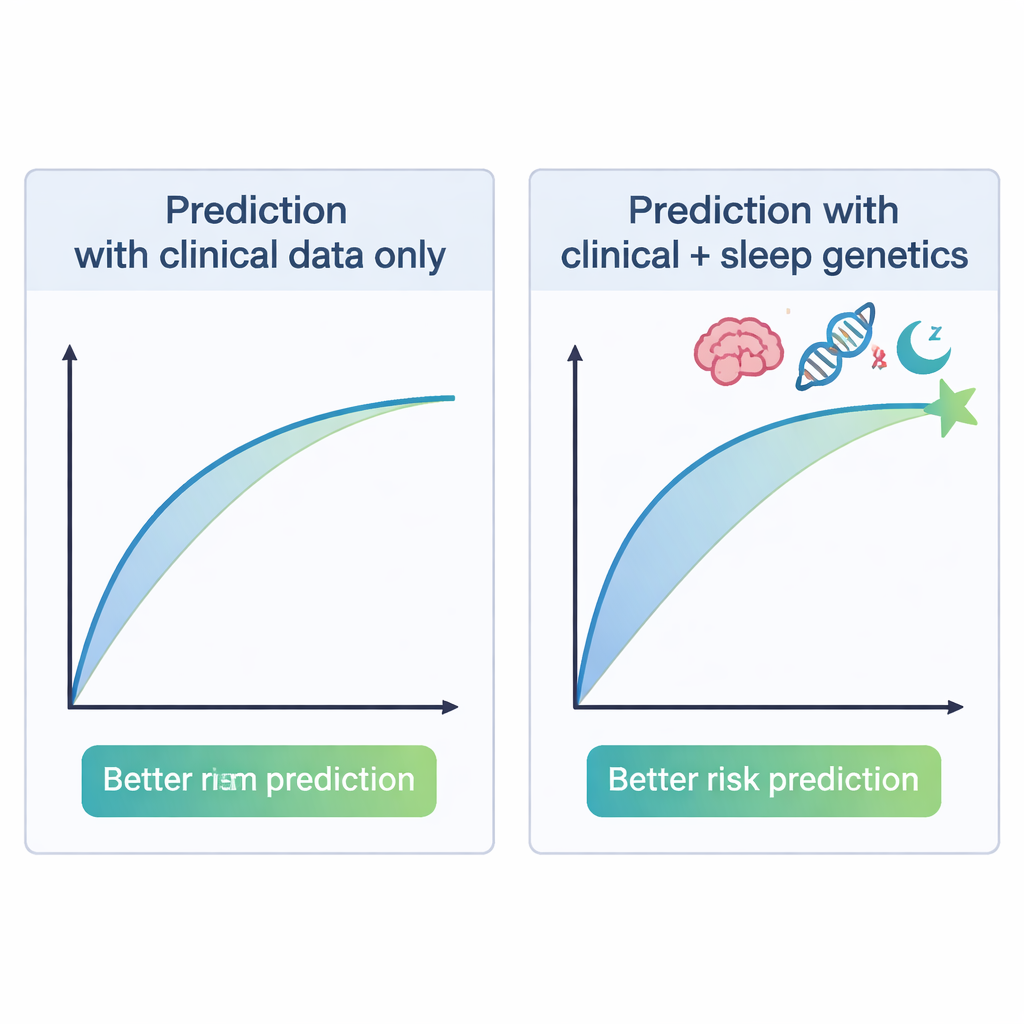
Det mest slående resultatet var motsatsen till vad många skulle förvänta sig. Kvinnor med lägre genetisk risk för insomnia och kort sömn löpte större sannolikhet att utveckla postpartumpsykos, medan de med högre genetisk risk för dessa sömnproblem löpte mindre sannolikhet. Kvinnor i den lägsta tiondelen av genetisk risk för insomnia eller kort sömn hade ungefär dubbelt så hög risk för postpartumpsykos som kvinnor i den högsta tiondelen. Genetiska poäng för lång sömn, sömneffektivitet och total sömnduration visade ingen tydlig koppling, inte heller poäng för bipolär sjukdom eller schizofreni. När forskarna kombinerade information om bipolär subtyp med insomnia- och kort-sömnpoängen förbättrades deras förmåga att skilja kvinnor som skulle respektive inte skulle utveckla postpartumpsykos jämfört med att använda bipolär subtyp ensam — men prediktionen var fortfarande långt ifrån perfekt.
Vad kan förklara detta?
Hur skulle en genetisk benägenhet för insomnia eller kort sömn kunna vara skyddande? En möjlighet är att kvinnor som biologiskt är predisponerade för dålig sömn över många år kan ha anpassat sig psykologiskt till att fungera i trötthet. När de når graviditet kan den plötsliga sömnbristen som följer vård av en nyfödd kännas mindre ny och mindre destabiliserande för humöret. I kontrast kan kvinnor vars kroppar och hjärnor är vana vid längre eller mer stabil sömn bli mer chockade av plötslig, svår sömnstörning efter förlossningen. Studiens djupare genetiska analyser bevisade inte att insomnia eller kort sömn direkt orsakar eller förhindrar postpartumpsykos. Istället föreslår författarna att samma biologiska vägar som påverkar hur vi sover också kan bidra till att bestämma hur motståndskraftiga vi är mot den emotionella och kognitiva belastning som sömnbrist kring förlossningen innebär.
Vad detta betyder för familjer
För familjer och kliniker är huvudbudskapet inte att insomnia är ”bra”, utan att sömnhistoria och genetisk sammansättning kan forma en kvinnas sårbarhet för postpartumpsykos på oväntade sätt. Arbetet visar att tillägg av genetisk information om sömnegenskaper kan förbättra riskuppskattningar för kvinnor med bipolär sjukdom i viss mån, vilket potentiellt kan styra tätare övervakning eller tidigt stöd i framtiden. Dessa genetiska poäng är dock ännu inte tillräckligt exakta eller generaliserbara för rutinmässig klinisk användning, och studien var begränsad till kvinnor av europeisk härkomst med bipolär sjukdom. Istället för att förändra vården idag öppnar fynden en ny forskningslinje: att förstå hur livslånga sömnmönster och underliggande biologi samverkar med förlossningens omvälvning för att utlösa — eller skydda mot — svår psykisk sjukdom.
Citering: Petrosellini, C., Eriksson, S.H., Meyer, N. et al. Postpartum Psychosis: could genetic vulnerability to insomnia or short sleep duration be protective?. Transl Psychiatry 16, 89 (2026). https://doi.org/10.1038/s41398-026-03856-3
Nyckelord: postpartumpsykos, bipolär sjukdom, sömn och psykisk hälsa, genetisk risk, insomnia