Clear Sky Science · sv
Farmakogenetik vid hypertoni och begränsningar i Afrika – med fokus på generna ACE, AGTR1 och CYP2C9
Varför blodtrycksmediciner inte fungerar likadant för alla
Högt blodtryck kallas ofta för en ”tyst mördare”, och det gäller särskilt i många afrikanska länder där förekomsten av hypertoni och njursjukdom är bland de högsta i världen. Även när människor tar sina utskrivna mediciner når många ändå inte hälsosamma blodtrycksnivåer. Den här artikeln förklarar hur ärftliga skillnader i våra gener kan förändra hur vanliga blodtrycksmediciner fungerar, varför dessa effekter kan vara särskilt viktiga för afrikaner, och vad som behöver ändras för att behandlingen bättre ska kunna anpassas till varje person.
Högt blodtryck, njurar och vardaglig risk
Hypertoni påverkar mer än en miljard vuxna världen över och är särskilt vanligt i sub-Sahara Afrika, där det ofta är oupptäckt och underbehandlat. Med tiden skadar förhöjt blodtryck blodkärlens känsliga inre foder, vilket ökar risken för hjärtinfarkt, stroke och njursvikt. Njursjukdom och hypertoni påverkar varandra: när njurfunktionen sjunker tenderar blodtrycket att stiga, och när blodtrycket stiger skadas njurarna ännu mer. Andra vanliga tillstånd i Afrika — inklusive fetma, diabetes, tobaksbruk och hiv-infektion — ökar denna börda. Många personer som lever med hiv har också högt blodtryck, ibland utan att veta om det, och vissa genetiska varianter som främst förekommer hos personer med afrikanskt ursprung ökar ytterligare risken för njurskada.
Hur vanliga läkemedel kontrollerar blodtrycket
Läkare behandlar ofta hypertoni och njursjukdom genom att blockera ett hormonesystem som drar ihop blodkärlen och gör att kroppen behåller salt och vatten. Två huvudtyper av läkemedel används: ACE-hämmare, som förhindrar bildandet av ett starkt kärlsammandragande hormon, och ARB (angiotensinreceptorblockerare), som hindrar detta hormon från att binda till sin huvudsakliga receptor på blodkärlsväggarna. Dessa läkemedel sänker inte bara blodtrycket utan skyddar även njurar och hjärta. De måste dock först bearbetas av kroppen. Vissa omvandlas i levern till en mer aktiv form innan de kan verka, och alla är beroende av proteiner i våra kroppar som antingen bygger upp eller tar emot hormonsignaler. Skillnader i de gener som kodar för dessa proteiner kan därför förändra både hur väl ett läkemedel fungerar och om det ger biverkningar.
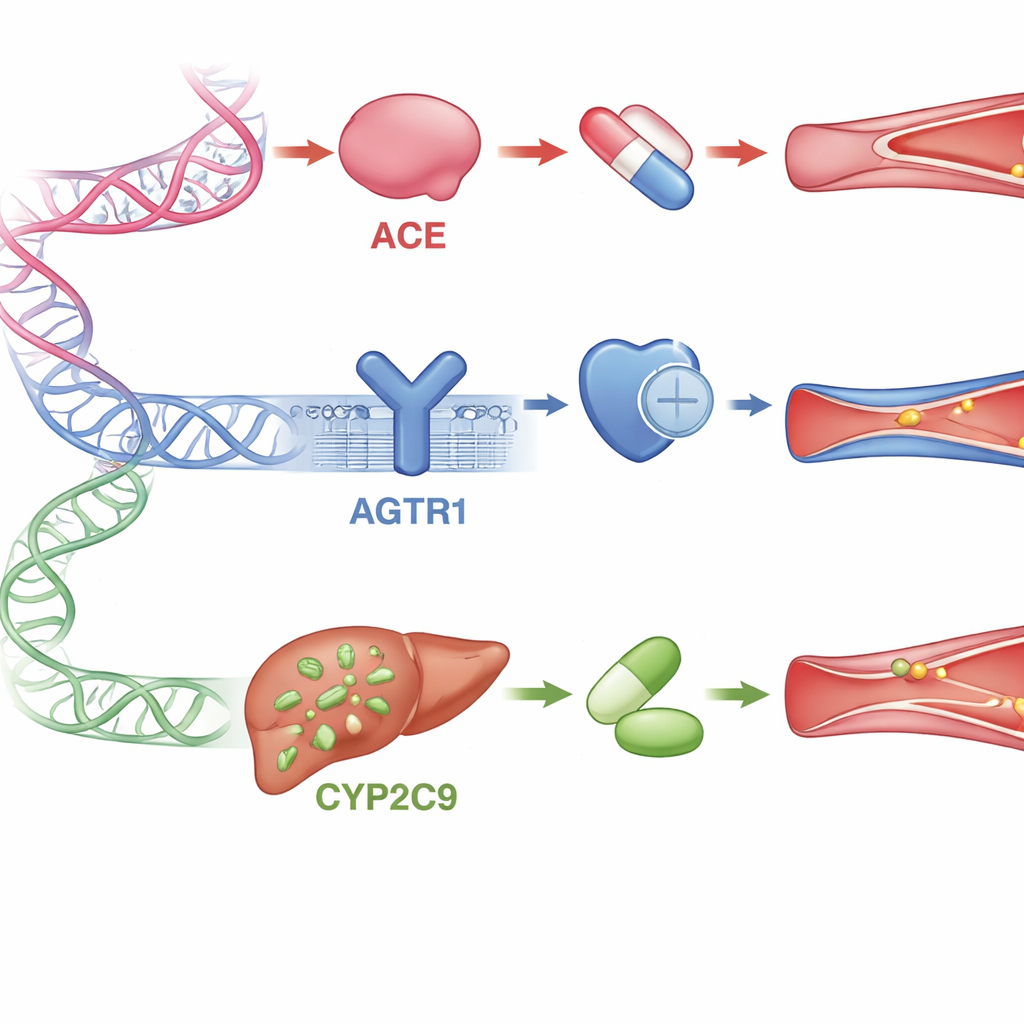
Nyckelgener som formar läkemedelsrespons
Översikten fokuserar på tre viktiga gener som är involverade i detta hormonesystem och i läkemedelsmetabolism. ACE-genen styr produktionen av det enzym som skapar det kärlsammandragande hormonet; vissa små förändringar i denna gen har kopplats till svagare svar på ACE-hämmare i många icke-afrikanska populationer. AGTR1-genen kodar för den huvudreceptor som ARB-läkemedel blockerar; vissa varianter verkar få receptorn att bete sig annorlunda eller förändra hur väl läkemedlen fäster vid den, även om studier i afrikanska och andra grupper ibland har visat motstridiga resultat. CYP2C9-genen kodar för ett leverenzym som bryter ner eller aktiverar flera ARB-läkemedel. Personer med vissa versioner av denna gen kan metabolisera dessa läkemedel för långsamt — vilket ökar risken för biverkningar — eller för snabbt, vilket leder till dålig blodtryckskontroll. För alla tre generna är afrikanska data knappa, trots att Afrika har den största genetiska mångfalden på jorden.
Varför afrikansk genetisk mångfald spelar roll
Globalt har forskning visat att användning av genetisk information för att styra blodtrycksbehandling kan förbättra kontrollen och minska kostnaderna genom att undvika prövning-och-fel-förskrivning. Två stora hinder begränsar dock dessa fördelar i afrikanska miljöer. För det första är farmakogenetisk testning — användning av DNA-tester för att välja eller justera läkemedel — sällan tillgänglig i rutinvård, i hög grad på grund av kostnad, begränsad laboratoriekapacitet och brist på utbildad personal. För det andra baseras de flesta befintliga genetiska studier och databaser på europeiska och asiatiska populationer. Endast ett fåtal afrikanska samhällen ingår i större globala projekt, vilket lämnar många varianter outforskade eller dåligt förstådda. Som en följd kanske behandlingsriktlinjer och ”åtgärdsbara” gen–läkemedelsrekommendationer inte passar afrikanska patienter väl, och att förlita sig på data från afroamerikaner eller andra blandade härstamningsgrupper kan vara missvisande.
Steg mot mer personlig behandling
Författarna menar att Afrika behöver både bättre genomförande och bättre upptäckt. I praktiken kan ett stegvis angreppssätt börja med ett litet antal väletablerade gen–läkemedelspar och lågkostnadstester, i kombination med enkla beslutsstöd för kliniker. Samtidigt skulle starkare investeringar i lokal forskning, biobanker och utbildning bidra till att kartlägga hur ofta viktiga varianter i ACE, AGTR1, CYP2C9 och andra gener förekommer över kontinentens många populationer. Tillsammans skulle dessa insatser kunna föra hypertonivården bort från en universell förskrivningsmodell och mot metoder som använder varje persons genetiska och kliniska information för att välja säkrare och mer effektiva läkemedel. För patienterna skulle det innebära en större chans att leva längre, friskare liv med välkontrollerat blodtryck.
Citering: Gomera, R.T., van Hougenhouck-Tulleken, W., Brand, S.J. et al. Hypertension pharmacogenetics and limitations in Africa – a focus on the ACE, AGTR1 and CYP2C9 genes. J Hum Hypertens 40, 139–146 (2026). https://doi.org/10.1038/s41371-026-01121-0
Nyckelord: hypertoni, farmakogenetik, afrikanska populationer, ACE- och ARB-läkemedel, precisionsmedicin