Clear Sky Science · ru
Результаты с поправкой на риск исходов при внегоспитальной остановке сердцебиения на популяционном уровне
Почему место, где вы потеряли сознание, может повлиять на ваши шансы
Когда у человека внезапно останавливается сердце вне больницы, каждая секунда на счету. Тем не менее в Соединенных Штатах вероятность выживания в такой ситуации во многом зависит от того, где человек живет и какие больницы обслуживают его сообщество. В этом исследовании изучают, почему показатель выживаемости при внегоспитальной остановке сердца так сильно варьирует между регионами, с акцентом на пожилых людей, покрываемых Medicare, и выясняют, какие типы систем здравоохранения дают пациентам наилучшие шансы вернуться домой живыми.
Сердечные неотложные состояния до госпитализации
Внегоспитальная остановка сердца происходит, когда сердце внезапно прекращает биться в домах, на улицах или в общественных местах. Это случается реже, чем инфаркты или инсульты, но гораздо чаще приводит к летальному исходу и создает огромную нагрузку на бригады скорой помощи и больницы. Американская кардиологическая ассоциация высказывала мнение, что такие события стоит рассматривать как тяжелую травму или тяжелый инсульт — состояния, при которых правильно организованные региональные системы помощи уже повысили выживаемость. Вместо того чтобы каждая больница действовала самостоятельно, идея заключается в создании сетей «спасения сердца», которые связывают диспетчерские службы 911, скорую помощь и больницы в скоординированную систему, способную обеспечить быструю, качественную помощь от тротуара до отделения интенсивной терапии.
Обзор национальных показателей исходов
Чтобы оценить, как разные части страны справляются с этой проблемой, исследователи проанализировали более 200 000 случаев остановки сердца среди пациентов Medicare по оплате за услуги (fee-for-service) за 2013–2015 годы, распределенных по 205 эмпирически определенным госпитальным регионам. Они сопоставили эту огромную базу страховых требований с детализированным реестром случаев остановки сердца CARES, чтобы построить модель с поправкой на риск — по сути способ оценить, сколько пациентов в каждом регионе должно было выжить с учетом их возраста, сопутствующих заболеваний и других факторов. Сравнение числа фактических выживших с ожидаемым позволило команде вычислить стандартизированное соотношение инцидентов (SIR) для каждого региона и выделить те, которые работали лучше или хуже ожидаемого.
Регионы, отстающие и опережающие
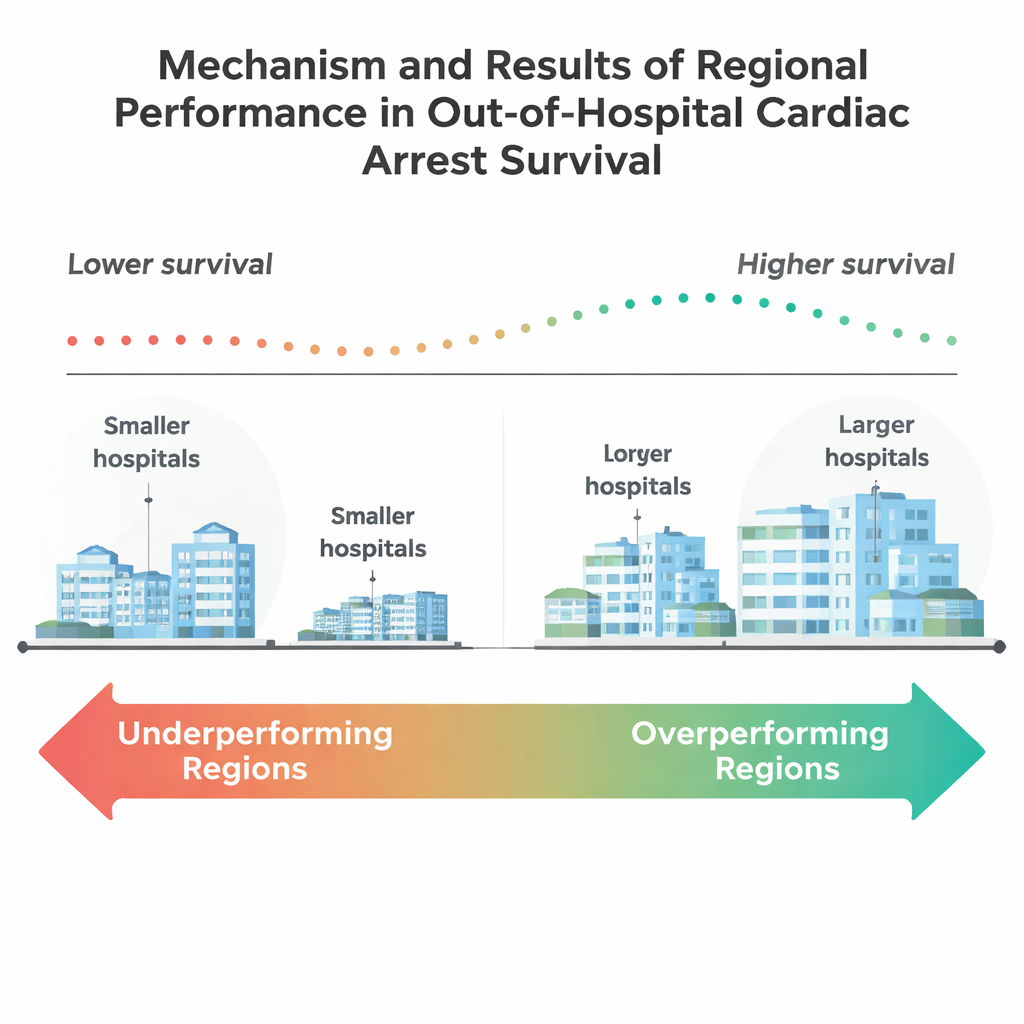
Результаты оказались тревожными. В целом лишь около 15 % этих пожилых пациентов выживали до выписки из больницы. Примерно в половине из 205 регионов уровень выживаемости был значительно ниже ожидаемого после поправки на риск пациентов, тогда как лишь девять регионов показали более высокую выживаемость, чем прогнозировалось. Эти регионы‑лидеры, как правило, имели меньшую численность населения и более высокую долю жителей в возрасте 65 лет и старше. В них также было больше крупных больниц и больше крупных университетских клиник, что говорит о том, что учреждения с большей мощностью и академические центры могут быть лучше оснащены для оказания сложной постреанимационной помощи. Напротив, многие крупные густонаселенные регионы отставали, несмотря на наличие, по документам, больших ресурсов.
Больницы, сообщества и скрытые неравенства
При более глубоком анализе выяснилось, что размер больниц имеет значение: регионы с большим числом больниц как минимум на 100 коек — а особенно с 400 коек и более — чаще показывали лучшие результаты. Удивительно, но само наличие лаборатории для коронарной катетеризации, которая может восстановить проходимость артерий, само по себе не было связано с лучшей региональной эффективностью. Это свидетельствует о том, что выживаемость зависит не столько от одной высокотехнологичной процедуры, сколько от всей системы: того, как работают службы скорой помощи, отделения неотложной помощи, реанимации и реабилитационные службы вместе. Команда также обнаружила поразительные различия по составу сообществ. В регионах‑превосходителях было больше белых жителей и меньше жителей черной и латиноамериканской (Hispanic) принадлежности, а также более низкий уровень безработицы и чуть более высокий процент окончания средней школы. Эти закономерности отражают давние опасения, что раса, образование и условия проживания могут влиять на то, кто в большей степени получает выгоду от достижений в экстренной медицине.
Что означают эти выводы для пациентов и политиков
Для неспециалиста главный вывод прост: выживание после внезапной остановки сердца — это не только удача или личное здоровье — это также вопрос того, насколько хорошо организована местная система здравоохранения. Во многих регионах США показатели хуже, чем они могли бы быть, даже с учетом тяжести состояния пациентов. Создание более сильных региональных сетей, которые делают упор на крупные, способные больницы; четкие маршруты перевода пациентов; стандартизированную подготовку; и поддержку со стороны общин для проведения СЛР и раннего оказания помощи, может помочь сократить эти разрывы. Авторы утверждают, что законодателям, страховщикам и системам здравоохранения следует выйти за рамки мышления «одна больница» и инвестировать в региональные «системы помощи при остановке сердца», чтобы место, где у вас остановится сердце, имело меньшее значение — и ваши шансы вернуться домой снова были выше.
Цитирование: Abbott, E.E., Buckler, D.G., Petrozzo, K. et al. Population-based risk adjusted outcomes for out-of-hospital cardiac arrest. npj Cardiovasc Health 3, 8 (2026). https://doi.org/10.1038/s44325-026-00108-7
Ключевые слова: внегоспитальная остановка сердца, системы экстренной медицинской помощи, региональные различия в здравоохранении, исходы по программе Medicare, центры реанимации сердца