Clear Sky Science · ru
Переосмысление рецидива эндометриоза: от клинической проблемы к биологической возможности
Почему это важно в повседневной жизни
Эндометриоз поражает миллионы людей во всем мире, часто вызывая сильную боль, усталость и проблемы с фертильностью. Операция может принести реальное облегчение, но у многих симптомы или очаги возвращаются. В этом обзоре рассматривается, почему эндометриоз так часто возвращается после операции и как этот «рецидив» может быть не просто неудачей лечения, а окном в биологию болезни — и шансом разработать более персонализированные и длительно действующие подходы.
Когда «возвращение» может означать разные вещи
Врачи и исследователи пока не пришли к единому определению рецидива эндометриоза. Иногда это означает повторное появление боли после периода улучшения; в других случаях — обнаружение новых или увеличившихся очагов на изображениях или при повторной операции. Эти два события часто совпадают, но не всегда. У некоторых людей сохраняется боль, хотя видимых очагов нет, у других очаги регрессируют, но самочувствие не страдает. Боль может возникать из-за изменений в нервной системе, спаек или других тазовых заболеваний, а не только из-за размера или числа очагов. Это несоответствие затрудняет сравнение исследований и даёт пациентам расплывчатые ожидания относительно того, что способна обеспечить операция.
Как врачи отслеживают и пытаются предупредить возвращение
Поскольку повторная операция инвазивна и может повредить яичники, большинство наблюдений строится на УЗИ или МРТ, которые хорошо выявляют крупные кисты яичников, но могут пропускать мелкие или скрытые очаги в других местах. Нет простого анализа крови, который бы надёжно отслеживал активность эндометриоза во времени. Исследователи начали создавать прогнозные инструменты на основе клинических факторов — таких как возраст, степень заболевания при операции и наличие спаек — а также экспериментальных маркеров в тканях и крови. Младший возраст, более тяжёлая стадия болезни, крупные кисты и выраженная докоперационная боль обычно увеличивают риск рецидива, тогда как беременность и длительная гормональная супрессия его снижают. Тем не менее существующие модели прогноза пока скромны и требуют проверки на больших и более разнообразных группах пациентов.
Гормоны помогают, но редко исцеляют
Длительная гормональная терапия после операции — например, непрерывный приём ОК или внутриматочные устройства, выделяющие гормон — может снизить риск возвращения очагов и боли примерно на одну треть до двух третей. Эти лекарства действуют в основном за счёт подавления уровня эстрогенов и угнетения менструальной цикличности, что «голодает» ткани эндометриоза и уменьшает воспаление. Однако их защитный эффект быстро пропадает после отмены терапии, а побочные эффекты, личные предпочтения или желание беременности часто ограничивают длительность использования. У некоторых пациентов отмечается биологическая «резистентность» к определённым гормонам, особенно к прогестинам, или боль обусловлена нервными и церебральными изменениями, на которые гормоны влияют не полностью. В результате многие люди продолжают сталкиваться с циклом обострений, лечения и рецидивов.
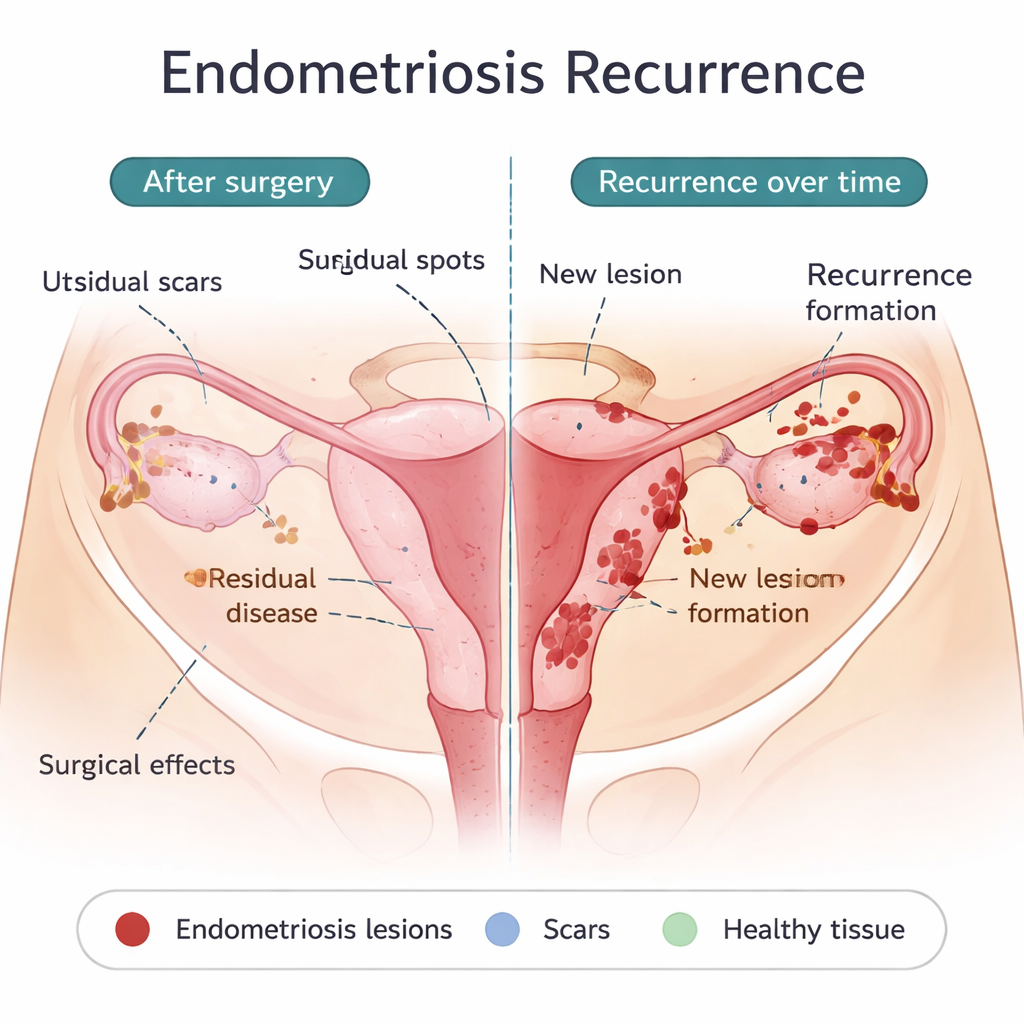
Что операция может оставить после себя — и что может быть по‑настоящему новым
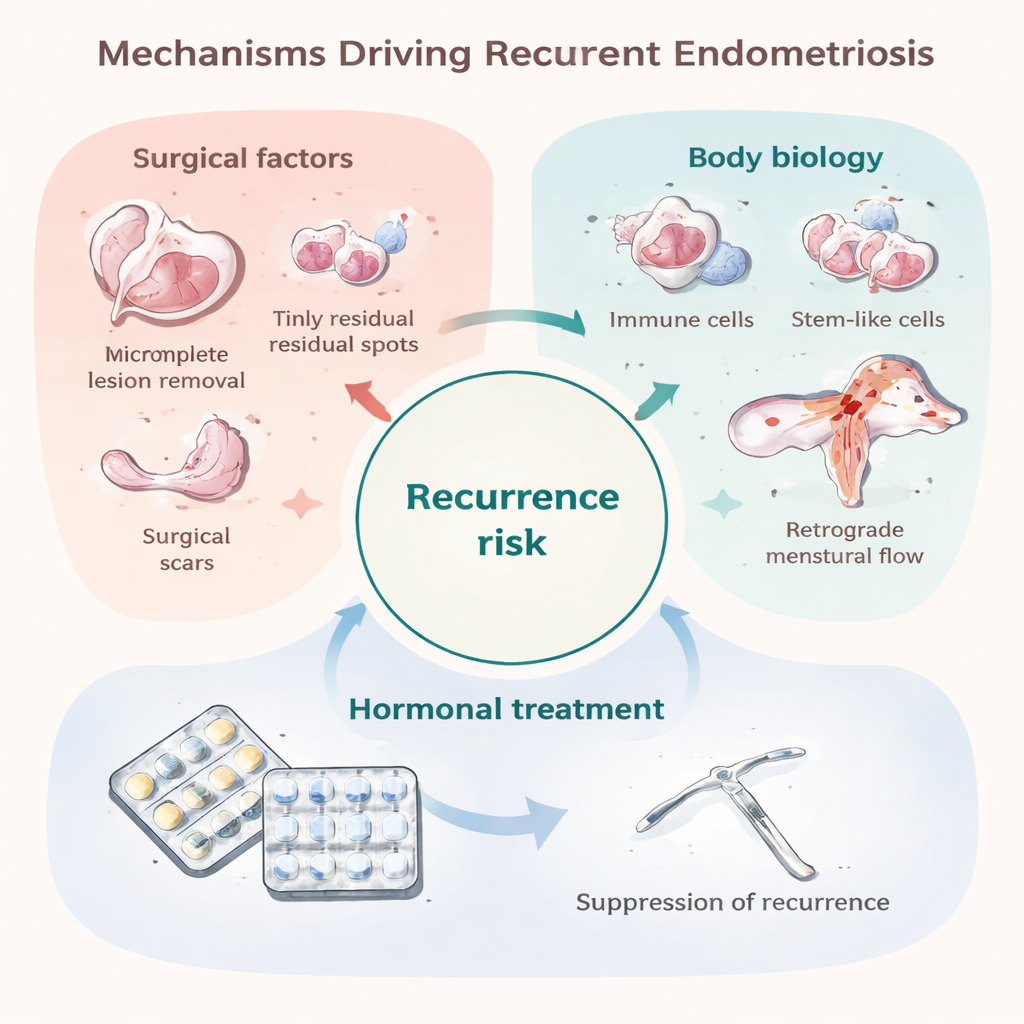
Одной из главных причин раннего рецидива является минимальная остаточная болезнь: крошечные импланты, которые не были или не могли быть удалены во время первой операции. Они могут быть невидимыми невооружённым глазом, но способны расти, когда послеоперационная гормональная защита ослабевает. Некоторые хирургические решения, например более щадящее удаление кист яичников, связаны с более высоким риском рецидива, тогда как более радикальная иссечение может уменьшать рецидив, но несёт собственные риски. Сама операция также может распространять эндометриальные клетки по брюшной полости или создавать рубцы, которые служат «плодородной почвой» для новых очагов. Вместе с тем некоторые рецидивы возникают спустя годы или в новых локациях, что говорит о том, что у части пациентов действительно формируются новые очаги, а не просто отрастают старые. Те же процессы, которые, как предполагают, вызывают эндометриоз изначально — ретроградный кровоток во время менструации, недостаточная очистка чужеродных клеток иммунной системой, стволоподобные клетки, готовые к имплантации, и сосудисто‑терпимый микроокружение — могут также приводить к поздним рецидивам.
Преобразовать неудачу в подсказку биологии
Авторы утверждают, что вместо того чтобы рассматривать рецидив только как хирургическую неудачу, его следует воспринимать как ключ к пониманию самого эндометриоза. У людей, у которых болезнь возвращается несмотря на, казалось бы, тщательное удаление, могут быть особые иммунные, генетические или тканевые характеристики, делающие их организм особенно благоприятным для эндометриальных клеток. Изучение таких пациентов во времени — с единообразными способами измерения симптомов, данных визуализации и лабораторных маркеров — может выявить биологические пути, действительно важные для выживания и регенерации очагов. Эти знания могут привести к лучшим шкалам риска, более разумному выбору и длительности гормональной терапии и к совершенно новым лечениям, нацеленным на корни болезни, а не только на её подавление. Таким образом, разочаровывающая реальность рецидива может превратиться в мощную возможность улучшить долгосрочную персонализированную помощь людям, живущим с эндометриозом.
Цитирование: Masferrer-Ferragutcasas, C., Delgado-Gil, R. & Colas, E. Rethinking endometriosis recurrence: from clinical challenge to biological opportunity. npj Womens Health 4, 4 (2026). https://doi.org/10.1038/s44294-026-00128-9
Ключевые слова: рецидив эндометриоза, послеоперационная гормональная терапия, тазовая боль, персонализированная гинекология, репродуктивное здоровье женщин