Clear Sky Science · ru
Экспрессия IL10RB в раковых клетках связана с эволюционными изменениями, закрепляющими устойчивость к лечению
Почему некоторые раки не хотят сдаваться
Лечение рака добилось больших успехов, но многие опухоли по‑прежнему рецидивируют, метастазируют или теряют чувствительность к препаратам. В этом исследовании рассматривается, почему отдельные раковые клетки становятся особенно трудно уничтожаемыми, и как малоизвестный молекулярный маркер на поверхности, называемый IL10RB, может действовать как скрытый переключатель, помогающий опухолям сопротивляться как химиотерапии, так и современной иммунотерапии — и как его блокада может вернуть преимущество иммунной системе.
Изменение формы как шаг в эволюции опухоли
Многие агрессивные опухоли проходят процесс смены формы, известный как эпителиально-мезенхимальный переход. Проще говоря, ранее послушные клетки ослабевают контакты между собой, становятся более подвижными и приобретают признаки, связанные со стволовыми клетками — более выносливыми и адаптивными. Исследователи сосредоточились на раковых клетках, переведённых в это состояние главным регуляторным белком Snail. Они обнаружили, что при активации Snail значительно повышается экспрессия IL10RB на поверхности этих клеток, что означает эволюционный сдвиг в сторону более устойчивой к лечению опухоли.
Переключатель, делающий рак стойче
Чтобы понять функцию IL10RB, команда изменила его уровень в мышиных и человеческих линиях раковых клеток. При понижении уровня IL10RB быстро растущие опухолевые клетки, управляемые Snail, теряли часть способности к размножению, прикреплению к субстрату и инвазии в окружающие ткани. При искусственном повышении экспрессии IL10RB другие раковые клетки меняли форму, образуя щупальцеобразные выросты, с помощью которых они продвигались по соседним тканям. Такие клетки с высоким уровнем IL10RB становились более инвазивными, крепче удерживались в микроокружении и хуже поддавались уничтожению стандартными химиотерапевтическими препаратами, хотя иногда делились медленнее. На генетическом уровне сверхэкспрессия IL10RB активировала широкую программу изменений, связанную с распространением, выживанием и резистентностью к лекарствам.
Когда лечение оборачивается против организма
Картина стала ещё более тревожной в экспериментах на живых мышах. Опухоли с высокой экспрессией IL10RB не всегда росли быстрее, но оказывались значительно опаснее для организма. Стандартная химиотерапия, которая уменьшала обычные опухоли, могла на самом деле усугублять состояние опухолей, богатых IL10RB, ускоряя их распространение в отдалённые органы. Эти опухоли также нарушали работу иммунной системы животных. Внутри и вокруг опухолей ключевые киллерные иммунные клетки становились истощёнными и перегруженными, а в селезёнке — основном хранилище иммунных сил организма — резко падали число и функциональность полезных Т‑клеток и натуральных киллеров. Рак не просто уходил от лекарств; он тихо обезоруживал защиту организма.
Поворот в свою пользу с помощью таргетных антител
Поскольку IL10RB участвует и в нормальной иммунной передаче сигналов, возникали опасения, что его блокада может причинить больше вреда, чем пользы. Для проверки исследователи разработали антитела, специально блокирующие IL10RB. В нескольких мышиных моделях рака, включая опухоли кости и толстой кишки с локальными очагами и широко распространёнными метастазами, эти антитела уменьшали размер опухолей и продлевали выживание, часто после одной–двух доз. Эффект сильно зависел от определённого типа иммунных клеток — CD8‑позитивных Т‑клеток, специализированных на уничтожении аномальных клеток. При экспериментальном удалении этих киллерных Т‑клеток эффект исчезал. Важно, что блокада IL10RB не уничтожала нормальные иммунные клетки, а восстанавливала их способность атаковать рак, и работала в разных типах опухолей.
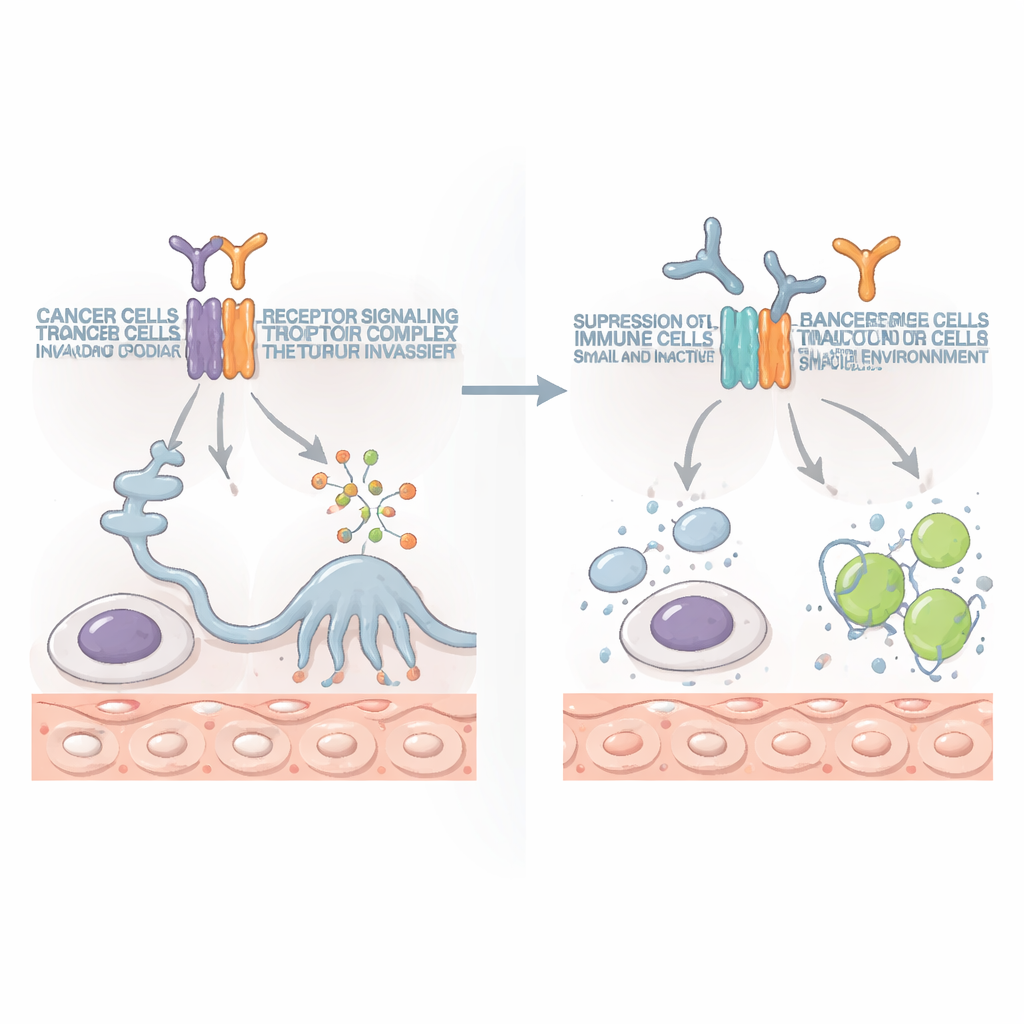
Новый партнёр для современной иммунотерапии
В наши дни препараты, снимающие иммунные «тормоза», такие как блокаторы PD‑1, преобразили лечение некоторых опухолей, но помогают лишь меньшинству пациентов. В этом исследовании антитела против IL10RB сами по себе превосходили блокаду PD‑1 в определённых моделях. При их комбинировании оба подхода усиливали друг друга: опухоли уменьшались сильнее, реже распространялись, а у некоторых мышей вовсе исчезали. Комбинация увеличивала число и активность киллерных Т‑клеток и натуральных киллеров, которые вырабатывали больше противоопухолевых молекул и наносили более мощные атаки по опухолевым клеткам.
Что это значит для будущего лечения рака
В совокупности результаты указывают, что IL10RB отмечает и поддерживает позднюю, «закаленную» стадию эволюции рака — стадию, где ключевым становится не быстрый рост, а выживание, распространение и уход от иммунного надзора. Блокируя IL10RB, возможно, удастся снять эти защиты, предотвратить обратный эффект химиотерапии и повысить эффективность существующих иммунотерапий. Несмотря на то, что ещё требуются дополнительные исследования на человеческих образцах и тщательные исследования безопасности, IL10RB предстает как перспективный новый мишень для борьбы с одними из самых устойчивых к лечению опухолей.
Цитирование: Kudo-Saito, C., Ozawa, H., Imazeki, H. et al. IL10RB expression in cancer cells is associated with evolutionary changes to solidify treatment resistance. BJC Rep 4, 11 (2026). https://doi.org/10.1038/s44276-026-00211-3
Ключевые слова: устойчивость к лечению, эволюция рака, иммунотерапия, микроокружение опухоли, IL10RB