Clear Sky Science · ru
Де-ново H3.3K27M-изменённая диффузная срединная глиома в органоидах ствола мозга человека для анализа функции GD2 CAR T-клеток
Почему это исследование детской опухоли мозга важно
Диффузная срединная глиома — один из самых смертельных детских опухолевых процессов головного мозга; она поражает очень маленьких детей в стволе мозга и оставляет семьи практически без эффективных вариантов лечения. Поскольку опухоли расположены глубоко в мозге и редко оперируются, у учёных мало тканей для изучения и мало безопасных способов протестировать новые терапии. В этом исследовании создан реалистичный «мини-ствол мозга в чашке» и использован для наблюдения за тем, как перспективная иммунотерапия — GD2 CAR T-клетки — ведёт себя в течение нескольких недель, включая причины её неудач.
Создание мини-ствола мозга в лаборатории
Учёные начали с человеческих стволовых клеток и пошагово направляли их рост в трёхмерные органоиды, напоминающие участок ствола мозга, называемый мостом (pons), где обычно возникают эти опухоли. Тщательно дозируя и синхронизируя сигналы роста, они получили органоиды, насыщенные теми же типами вспомогательных клеток — глией, — которые обычно обитают в этой области. Детальный генетический анализ показал, что типы клеток и их созревание следуют образцам, наблюдаемым на ранних стадиях развития человеческого мозга, особенно по линиям глии, характерным для моста и соседней продолговатой части. Это означало, что органоиды могут служить реалистичным фоном для изучения того, как эта опухоль возникает и растёт.
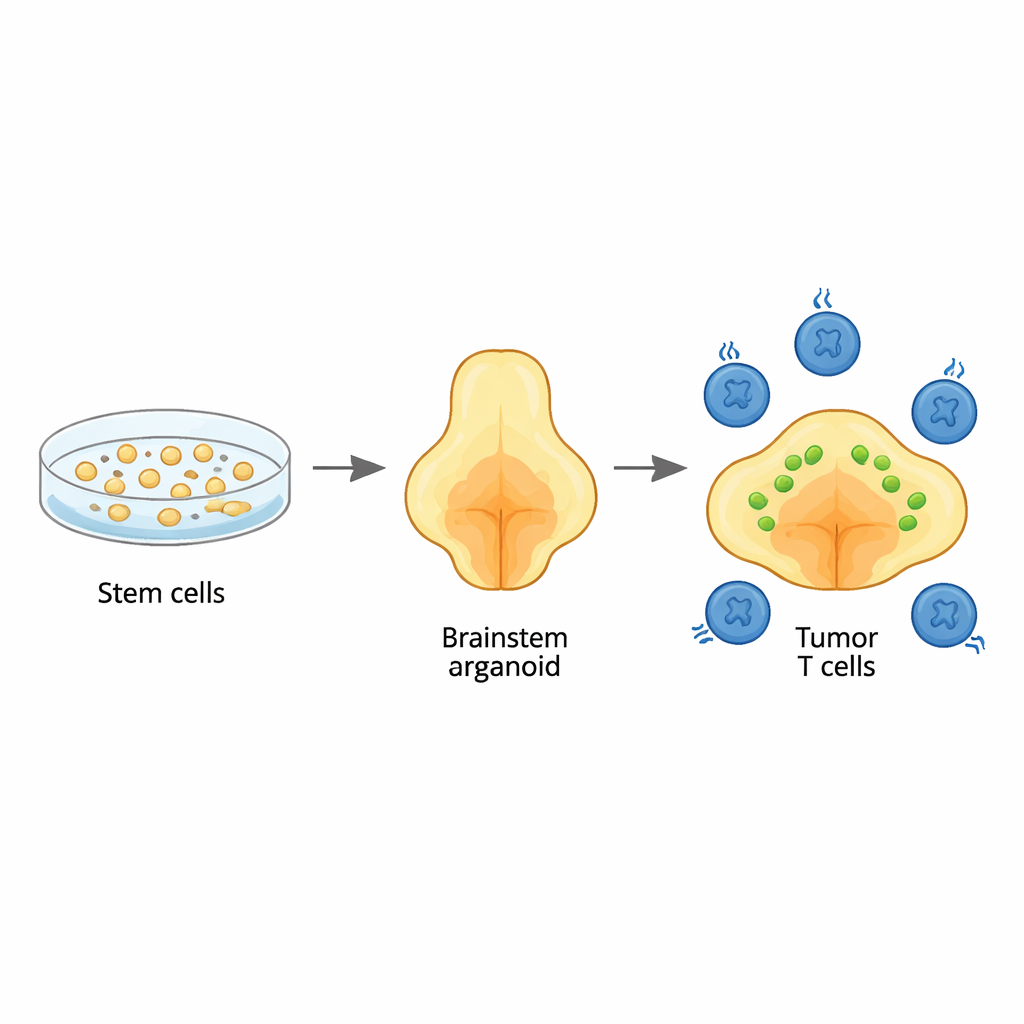
Воссоздание детской опухоли внутри органоида
Чтобы смоделировать диффузную срединную глиому, исследователи внесли три ключевые генетические модификации в молодые органоиды: характерную мутацию в гистоновом белке (H3.3K27M), потерю супрессора опухолей TP53 и активирующее изменение в рецепторе роста PDGFRA. При введении на очень ранней стадии развития эти изменения превращали отдельные глиеподобные клетки в раковые. Получившиеся опухоли распространялись диффузно по органоидам, так же как и в стволе мозга детей, и имели те же широкие ДНК- и РНК-подписи, что и опухоли пациентов. Секвенирование на уровне одиночных клеток выявило смесь состояний раковых клеток, включая незрелые, специфичные для моста глиальные клетки, соответствующие тем, что обнаруживают в реальных педиатрических опухолях, подчёркивая достоверность модели.
Наблюдение за иммунными терапиями: борьба и утомление во времени
Имея модель опухоли в «стволе мозга», команда добавила GD2 CAR T-клетки — Т-клетки пациентов, инженерно настроенные распознавать молекулу GD2 на опухолевых клетках — и отслеживала как размер опухоли, так и поведение Т-клеток в течение месяца. В одних органоидах наблюдалось сильное уменьшение опухоли, в других — лишь частичный контроль, что отражает смешанные результаты клинических испытаний. Секвенирование более чем 20 000 CAR T-клеток, подвергшихся воздействию опухолей, выявило удивительное разнообразие состояний Т-клеток. Некоторые клетки были высокоцитотоксичными «убийцами», другие — активированными, но не полностью губительными, а отдельная группа демонстрировала признаки истощения: подавленные гены, ответственные за убийство рака, и высокую экспрессию ингибирующих «тормозов». Истощённые клетки напоминали измотанные Т-клетки, наблюдаемые при хронических инфекциях и в опухолях человека, что указывает на то, что система органоидов отражает клинически релевантное утомление Т-клеток, вызванное постоянным контактом с раком.
Обнаружение мощных, но недолговечных Т-клеток
Глубже изучая популяции, исследователи выделили подгруппу CAR T-клеток, отмеченную поверхностным белком NCAM1, которые в краткосрочной перспективе были особенно эффективными убийцами. Когда эти NCAM1-положительные клетки изолировали и использовали отдельно, они поначалу лучше контролировали опухоли, чем NCAM1-отрицательные. Однако они также быстрее входили в состояние истощения и исчезали, что приводило к ослаблению контроля со временем. Эта отдача между мгновенной мощью и длительностью действия помогает объяснить, почему CAR T-терапии могут давать впечатляющие, но временные ответы, и указывает на то, что предварительный отбор или переориентация подтипов Т-клеток может оптимизировать долговечность лечения.
Как мозговые иммунные клетки ослабляют терапию
В реальном мозге опухоли окружены не только нейронами и глией, но и микроглией — резидентными иммунными клетками мозга. Чтобы захватить этот уровень сложности, учёные добавили в органоиды микроглию, полученную из стволовых клеток. Эти клетки созревали, принимали формы и профили экспрессии генов, характерные для микроглии, встречающейся при диффузной срединной глиоме, и продуцировали молекулы, связанные с иммуносупрессивной средой. Когда CAR T-клетки добавляли в органоиды с опухолью и микроглией, Т-клетки смещались ещё дальше в сторону состояний истощения и низкой эффекторности, а контроль над опухолью ухудшался. Одновременно повышались воспалительные факторы, связанные с побочными эффектами терапии, такие как IL-6, что свидетельствует о том, что модель также может помочь изучать токсичность, связанную с CAR T-терапией.
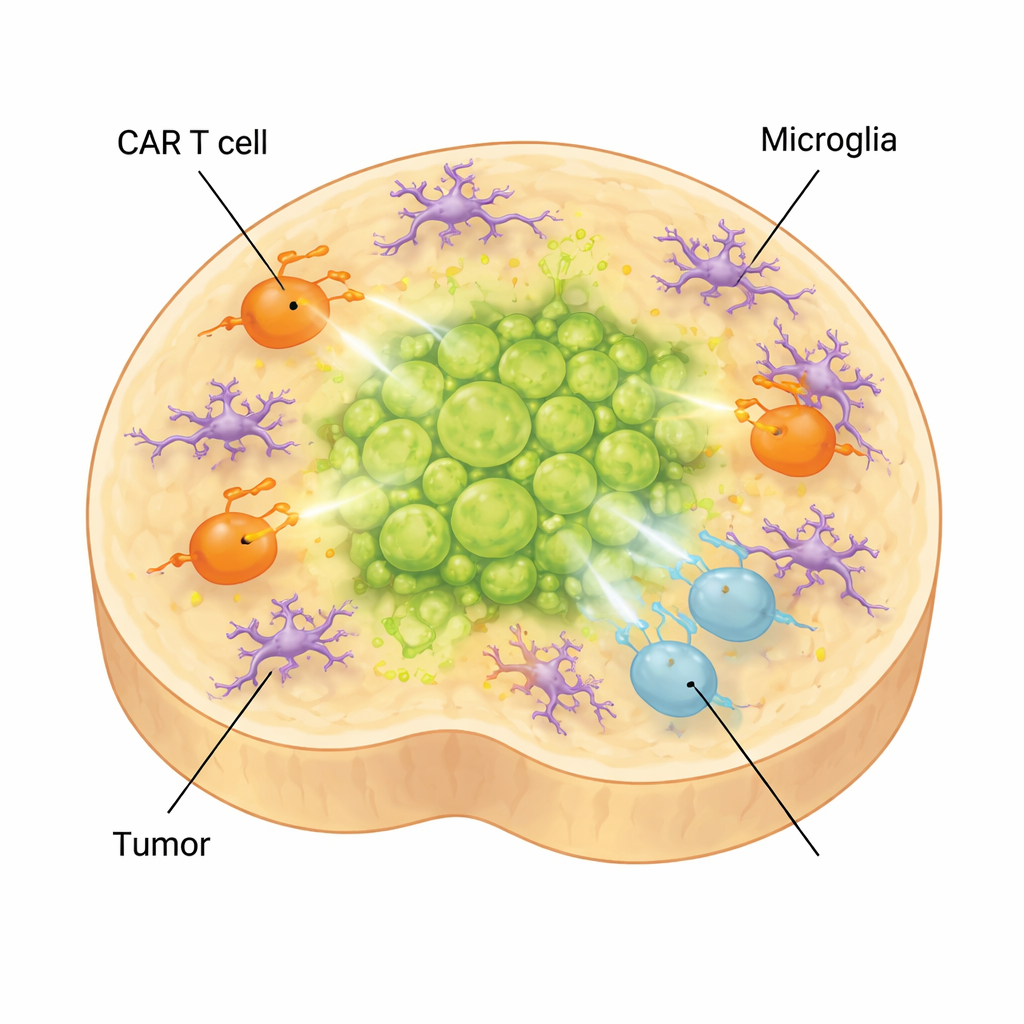
Что это означает для детей с этой опухолью
Для семей, столкнувшихся с диффузной срединной глиомой, эта работа пока не даёт нового лечения, но предоставляет мощную площадку для ускорения его разработки. Воссоздав в чашке среду детского ствола мозга и опухоль, учёные теперь могут в реальном времени наблюдать, как разные опухолевые клетки, типы CAR T-клеток и микроглия взаимодействуют в течение недель. Это позволяет им точно определить, какие инженерные модификации Т-клеток наиболее эффективны, когда и как они истощаются, и как резидентные иммунные клетки мозга подрывают их усилия. В конечном счёте такие модели органоидов могут быть персонализованы для отдельных пациентов и использованы для тонкой настройки иммунотерапий до их применения, повышая шансы того, что будущие CAR T-клеточные лечения будут одновременно безопаснее и эффективнее для детей.
Цитирование: Bessler, N., Wezenaar, A.K.L., Ariese, H.C.R. et al. De novo H3.3K27M-altered diffuse midline glioma in human brainstem organoids to dissect GD2 CAR T cell function. Nat Cancer 7, 316–333 (2026). https://doi.org/10.1038/s43018-025-01084-0
Ключевые слова: диффузная срединная глиома, органоиды мозга, CAR T-клетки, педиатрический рак мозга, микроглия