Clear Sky Science · ru
Одноклеточный и протеомный анализ выявляют отклонённые иммунные фенотипы при гестационном диабете после вспомогательных репродуктивных технологий
Почему это важно для будущих родителей
Поскольку всё больше людей прибегают к экстракорпоральному оплодотворению и другим вспомогательным репродуктивным технологиям (ВРТ) для создания семьи, врачи заметили настораживающую закономерность: у женщин, зачатых таким способом, повышен риск развития гестационного диабета — формы повышенного уровня сахара в крови, возникающей во время беременности. В этом исследовании на уровне отдельных клеток изучается иммунная система матери, чтобы понять причины такого явления, показывая, как определённые лейкоциты и белки крови могут связывать ВРТ‑беременности с воспалением и нарушением глюкозного контроля.
Ближе к деталям беременности и уровня сахара
Гестационный диабет встречается примерно в одной из семи беременностей во всём мире и повышает риск осложнений, таких как большой вес при рождении, преждевременные роды и развитие диабета в долгосрочной перспективе у матери и ребёнка. Беременности после ВРТ изначально связаны с повышенным риском, поскольку у родителей часто есть сопутствующие гормональные или метаболические нарушения и применяются мощные препараты для стимуляции фолликулов. Авторы проследили 63 женщины, зачавшие с помощью ВРТ: 32 из них развили гестационный диабет, а у 31 сохранялся нормальный уровень сахара. Они взяли образцы крови до беременности, в очень ранние сроки и снова примерно на 24–28 неделе — когда обычно ставят диагноз — и совместили передовые методы одноклеточного секвенирования с подробным измерением белков в крови.
Картирование каждой иммунной клетки по отдельности
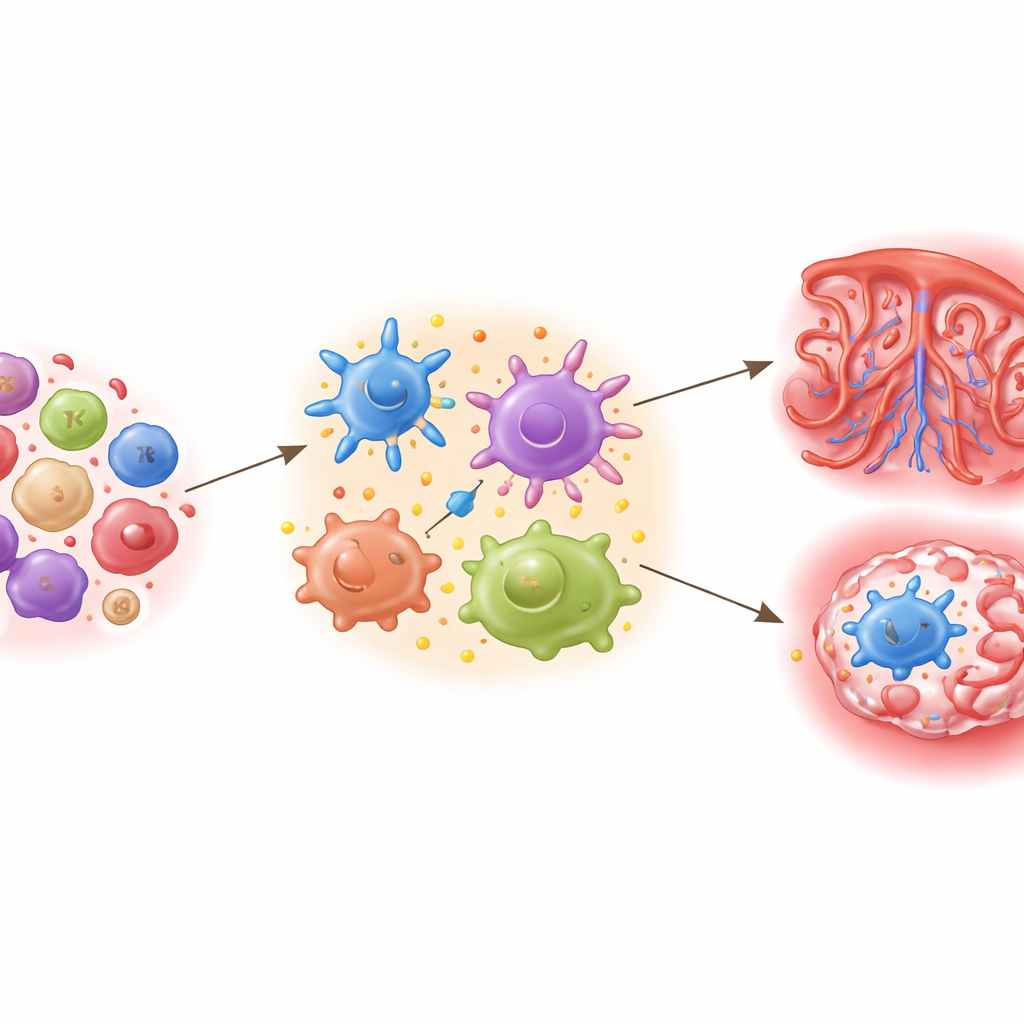
С помощью одноклеточного РНК‑секвенирования команда профилировала более 150 000 иммунных клеток из образцов крови средней беременности. Они идентифицировали все основные циркулирующие типы клеток — многочисленные подтипы Т‑ и В‑клеток, моноциты, естественные киллеры и другие — и сравнили их количество и активность у женщин с гестационным диабетом и без него. В целом у женщин с гестационным диабетом доля CD8 T‑клеток была выше — это класс клеток, известный своей способностью уничтожать инфицированные или повреждённые клетки. При более детальном изучении эти CD8‑клетки включали высокоактивные «киллерные» подтипы с генными сигнатурами, указывающими на усиленные атакующие функции и повышенное воспалительное поведение.
Когда защитные клетки становятся слишком агрессивными
История не ограничивалась CD8‑клетками. Несколько подгрупп Т‑клеток, включая необычные «встроенно‑подобные» клетки, у женщин с гестационным диабетом проявляли признаки активации и готовности к атаке. В‑клетки, продуцирующие антитела, также несли молекулярные маркеры активации, как и два типа моноцитов и естественные киллеры, относящиеся к быстрой системе защиты организма. Многие из этих клеток демонстрировали включение одних и тех же воспалительных путей, особенно тех, что активируются молекулами типа TNF и IL‑17, известных своим влиянием на инсулин и обмен сахаров. Исследователи также проследили изменения в уникальных последовательностях рецепторов Т‑ и В‑клеток, обнаружив тонкие сдвиги в том, как эти клетки могут узнавать мишени, включая смещение в сторону определённых генов рецепторов В‑клеток, ранее связанных с аутоиммунными тенденциями.
Невидимые сигналы в крови
Клетки показывают только часть картины; команда также измеряла 92 белка, связанных с воспалением, в плазме крови с течением времени. До беременности и в её самые ранние недели женщины, у которых впоследствии развился гестационный диабет, выглядили похоже на своих сверстниц. Однако ко второму триместру различия стали очевидны. Некоторые белки, участвующие в иммунной сигнализации и ремоделировании тканей — включая CD6, CXCL5, MMP10 и 4E‑BP1 — были повышены у женщин с гестационным диабетом и коррелировали с худшими показателями в тестах толерантности к глюкозе. Многие из этих сигналов в одноклеточных данных связывались с наиболее активированными подгруппами CD8‑клеток, что указывает на тесную связь между сверхактивными иммунными клетками и циркулирующими воспалительными маркерами. Шаблоны также указывали на то, что гормональные изменения, связанные с ВРТ, и тип переноса эмбриона (свежий или замороженный) могут формировать эту иммунную среду.
Что это значит для беременностей после ВРТ
Проще говоря, исследование показывает, что у женщин, зачавших с помощью ВРТ, гестационный диабет сопровождается избыточной «активацией» иммунной системы в середине беременности. Ключевые киллерные Т‑клетки, В‑клетки, моноциты и естественные киллеры приобретают более агрессивный, провоспалительный статус, а в крови повышается концентрация белков, способных усугублять инсулинорезистентность и контроль уровня сахара. Хотя работа наблюдательная и фокусируется только на беременностях после ВРТ, она выделяет конкретные типы клеток, сигнальные пути и маркеры в крови, которые в будущем могут помочь врачам раньше выявлять женщин с повышенным риском и разрабатывать методы лечения, уменьшающие вредное воспаление, не подрывая при этом необходимую защиту матери и ребёнка.
Цитирование: Zhu, H., Cai, J., Xu, Q. et al. Single-cell and proteomic profiling unveil aberrant immune phenotypes in gestational diabetes following assisted reproductive technology. Commun Biol 9, 335 (2026). https://doi.org/10.1038/s42003-026-09615-w
Ключевые слова: гестационный диабет, вспомогательная репродукция, клетки иммунной системы, воспаление при беременности, одноклеточное секвенирование