Clear Sky Science · ru
Клинически направляемые модели или фундаментальные модели? прогнозирование шейной спондилотической миелопатии по электронным медицинским записям
Почему важно обнаружить эту проблему позвоночника как можно раньше
Шейная спондилотическая миелопатия (ШСМ) звучит громоздко, но для многих пожилых людей она тихо угрожает спинному мозгу. Заболевание может начаться с неловкости, перетоптывающейся походки или проблем с контролем мочеиспускания и постепенно прогрессировать до серьёзной инвалидности или даже паралича. Врачи часто пропускают его в течение многих лет, потому что симптомы тонкие и похожи на более распространённые проблемы, такие как артрит или туннельный синдром. В этом исследовании поднят своевременный вопрос: могут ли закономерности, скрытые в электронных медицинских записях, помочь заранее выявить людей с риском ШСМ за годы до официального диагноза, и какой тип искусственного интеллекта (ИИ) для этого подходит лучше?
Скрытое заболевание в стареющем населении
ШСМ развивается, когда возрастные изменения изнашивают и сужают позвоночный канал в шее, сдавливая спинной мозг. Заболевание распространено среди пожилых людей: при обследовании шеи у примерно одной трети людей старше 60 лет выявляют компрессию спинного мозга, и значительная доля из них со временем разовьёт симптомы. При этом исследования показывают, что пациенты часто ждут от двух до шести лет между первыми признаками и правильным диагнозом, теряя драгоценное время, когда хирургическое вмешательство или другие меры могли бы предотвратить постоянное повреждение. По мере старения населения и при загруженности первичной помощи с ограниченной частотой встреч с патологиями позвоночника потребность в масштабируемых способах раннего выявления ШСМ растёт.
Преобразование медицинских записей в систему раннего оповещения
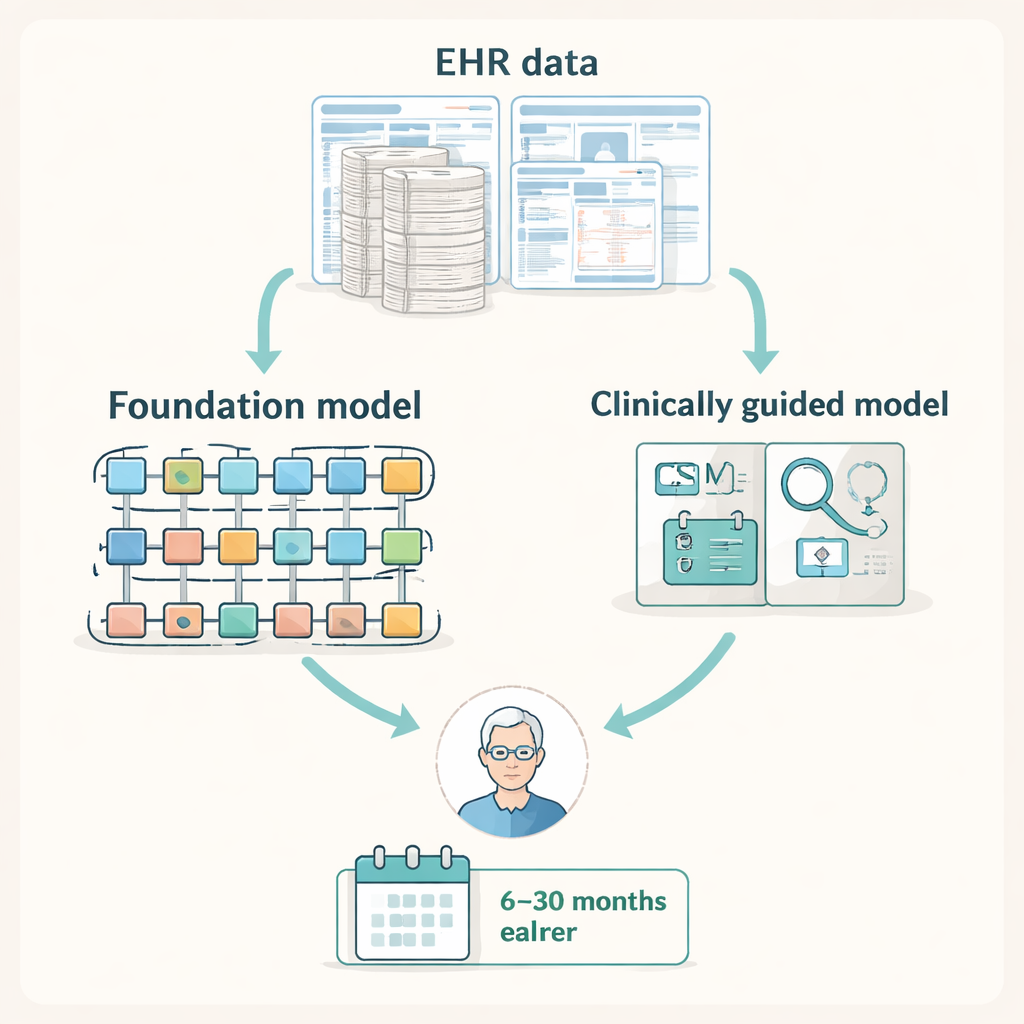
Современные электронные медицинские записи (ЭМЗ) фиксируют подробную цепочку диагнозов, лабораторных тестов, процедур и посещений клиник. Исследователи предположили, что эта цепочка вероятно содержит подсказки к ранней ШСМ — например, повторяющиеся падения, нейрофизиологические исследования или курсы физической терапии — задолго до того, как кто-либо назначит специализированную визуализацию позвоночника. Они собрали данные примерно двух миллионов пациентов из двух крупных баз в США: национальной базы страховых предъявлений и записей региональной системы здравоохранения. В этих данных они выделили десятки тысяч людей, у которых впоследствии был поставлен диагноз ШСМ, и сопоставили их с похожими пациентами без такого диагноза, создав крупномасштабную тестовую площадку, чтобы проверить, может ли ИИ предсказать, кто позже получит диагноз ШСМ за сроки от 6 до 30 месяцев до диагноза.
Крупные универсальные ИИ против компактных клинически ориентированных инструментов
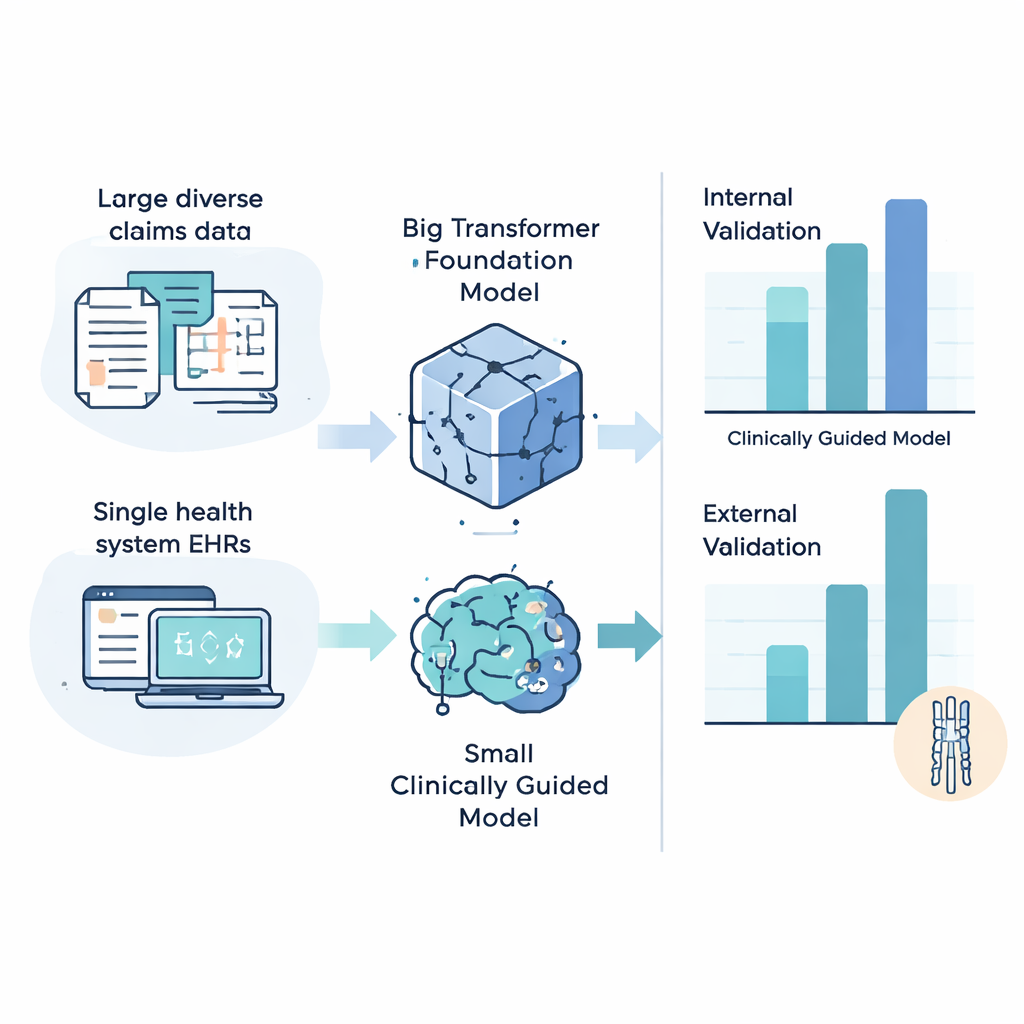
Команда сравнила несколько типов моделей машинного обучения, обрабатывающих данные ЭМЗ. С одной стороны были большие «фундаментальные модели» — мощные трансформерные системы, изначально обученные на миллионах пациентов для выявления общих закономерностей в медицинских данных. С другой — меньшие модели, построенные только на сжатом списке из 497 кодов диагнозов, процедур и лекарств, вручную отобранных специалистами по позвоночнику как наиболее релевантные для ШСМ. Эффективность оценивали с помощью статистик, подходящих для редких заболеваний, выясняя, насколько лучше каждая модель по сравнению с случайным угадыванием в выявлении пациентов, у которых впоследствии разовьётся ШСМ, для разных предсказательных горизонтов.
Точность в родной среде и надёжность при переносе
Когда модели обучали и тестировали внутри одной большой разнообразной страховой базы, самая крупная фундаментальная модель обычно показывала наилучшие результаты, достигая примерно в шесть–семь раз большей точности по сравнению с неинформативным классификатором. Однако картина изменилась при оценке на независимой системе здравоохранения. Там более простые клинически направленные модели, как правило, превосходили сложные трансформеры и в некоторых случаях демонстрировали до 13-кратного улучшения по сравнению со случайным шансом в предсказании, какие пациенты вскоре получат диагноз ШСМ. Обратный эксперимент — обучение на одной системе здравоохранения и тестирование на национальной базе — дал схожий результат: меньшие, клинически сфокусированные модели лучше переносились между учреждениями. Анализы подгрупп также показали, что все модели работали лучше для пациентов с более частыми визитами к врачам, что ставит вопросы справедливости для тех, кто реже обращается за медицинской помощью.
Что это значит для пациентов и врачей
Результаты предполагают, что ИИ может помочь выявлять людей с высоким риском ШСМ за полтора–два с половиной года до диагноза, потенциально направляя врачей к более ранним неврологическим осмотрам и визуализации позвоночника. В то же время исследование подчёркивает компромисс: большие, сложные модели ИИ могут превосходить на тех данных, на которых они обучены, но более компактные модели, продуманно разработанные с опорой на клинический опыт, могут быть более надёжными при переносе в новые больницы и популяции пациентов. Для пациентов вывод обнадёживающий, но нюансированный: разумное использование рутинных медицинских данных может сократить долгий путь к диагнозу, с которым сталкиваются многие больные ШСМ, однако успех будет зависеть не только от мощных алгоритмов, но и от продуманного проектирования моделей, тщательного тестирования в разных условиях и внимания к равенству, чтобы преимущества раннего выявления распределялись широко.
Цитирование: Yakdan, S., Warner, B., Ghogawala, Z. et al. Clinically-guided models or foundation models? predicting cervical spondylotic myelopathy from electronic health records. npj Digit. Med. 9, 153 (2026). https://doi.org/10.1038/s41746-026-02337-7
Ключевые слова: шейная спондилотическая миелопатия, электронные медицинские записи, машинное обучение, фундаментальные модели, ранняя диагностика