Clear Sky Science · ru
Прогностическая ценность девяти воспалительных биомаркеров для 30-дневной смертности у критически больных пожилых пациентов с остеопоротическим переломом шейки бедра
Почему перелом бедра может стать угрозой для жизни
Для многих семей перелом бедра у пожилого человека становится началом пугающего пути через операцию, осложнения и иногда отделение интенсивной терапии (ОИТ). Врачи знают, что некоторые пожилые пациенты восстанавливаются, тогда как другие, при похожих травмах, не переживают первый месяц. Это исследование задаёт на первый взгляд простейший вопрос: может ли обычный анализ крови, взятый в первый день пребывания в ОИТ, указать, какие пациенты с переломом бедра находятся в наибольшей опасности, чтобы медицинские бригады могли вмешаться раньше и активнее?
Более тщательный взгляд на хрупкие бедра в старости
Переломы шейки бедра на фоне остеопороза — одни из самых серьёзных повреждений у пожилых людей. Небольшое падение может разрушить ослабленную кость, привести к утрате самостоятельности и резко увеличить риск смерти. По мере старения населения во всем мире ожидается, что к 2050 году число случаев переломов бедра превысит шесть миллионов в год, большинство — у людей старше 65 лет. Пациенты, настолько тяжело больные, что требуют ОИТ, часто поступают с выраженным воспалением, инфекциями, такими как сепсис, или с недостаточностью органов. В этой уязвимой группе даже небольшие осложнения могут оказаться смертельными, поэтому врачам срочно нужны быстрые и надёжные способы как можно раньше отделить группу низкого риска от группы высокого риска.
Преобразование рутинной формулы в сигналы тревоги
Исследователи проанализировали данные большой больничной базы MIMIC‑IV, сосредоточившись на 205 пациентах в возрасте 65 лет и старше с остеопоротическим переломом шейки бедра и пребыванием в ОИТ более 24 часов. Для каждого пациента они взяли рутинные показатели общего анализа крови — уровни нейтрофилов, лимфоцитов, моноцитов и тромбоцитов — измеренные приблизительно при поступлении в ОИТ. Из этих четырёх компонентов они построили девять простых отношений или произведений, таких как соотношение тромбоцитов к лимфоцитам (PLR) и нейтрофилов к лимфоцитам (NLR), которые, как полагают, отражают силу воспаления в организме и способность иммунной системы справляться с ним. Затем они отслеживали, кто умер по любой причине в течение 30 дней после поступления в ОИТ.
Тромбоциты и иммунные клетки как шкала риска
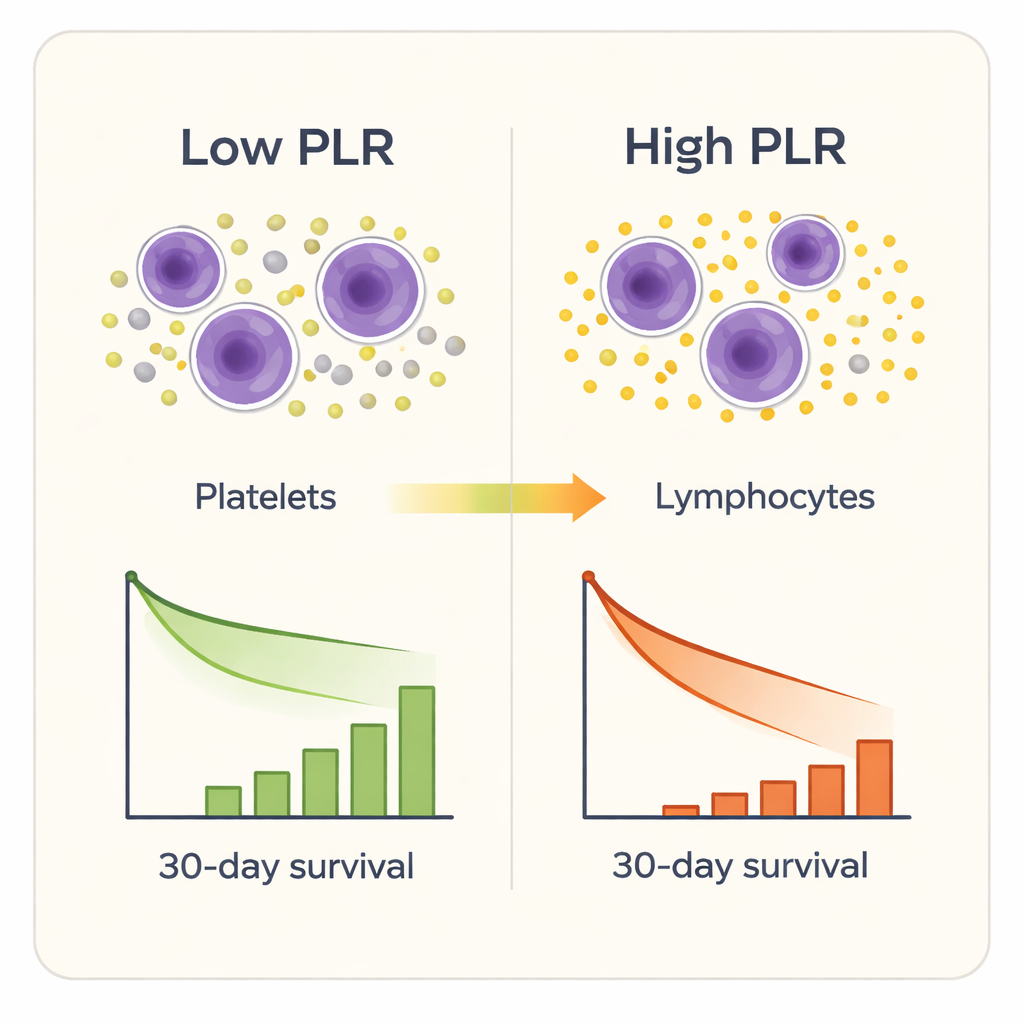
Семь из девяти воспалительных маркеров в той или иной степени умели отличать выживших от не выживших, но один выделился особенно: соотношение тромбоцитов к лимфоцитам. Пациенты с более высокими значениями PLR при поступлении имели большую вероятность смерти в течение 30 дней, даже с учётом возраста, пола, сопутствующих заболеваний и принятых шкал тяжести состояния в ОИТ. Статистические тесты показали, что PLR предсказывает краткосрочную смертность точнее, чем другие составные маркёры и лучше, чем сырые показатели тромбоцитов или лимфоцитов по отдельности. Когда исследователи разделили пациентов на четыре группы по уровню PLR, частота смертей резко возросла — примерно от 2% в самой низкой группе до более чем трети в самой высокой. Более детальный анализ показал, что риск смерти начинает заметно расти при PLR примерно выше 189 и резко увеличивается при значениях около 302 и выше.
Что это может означать у постели больного
Поскольку PLR получается непосредственно из стандартного общего анализа крови, этот показатель дешев, быстр и уже доступен в большинстве больниц. На практике команда ОИТ могла бы вычислять PLR сразу по поступлении пожилого пациента с переломом бедра. У тех, у кого значение очень высоко, может быть организован более плотный мониторинг, более тщательная проверка на инфекции, более ранняя профилактика тромбоэмболии или оперативное реагирование на тонкие признаки ухудшения. PLR также может давать дополнительную информацию по сравнению с традиционными шкалами, отражая баланс между гиперактивными тромбоцитами и ослабленными иммунными клетками — баланс, который у хрупких пациентов может склонять чашу к полиорганной недостаточности и плохому восстановлению.
Насколько надёжны эти выводы и что дальше?
У этой работы есть важные оговорки. Это ретроспективное исследование на основе записей одной базы критической помощи, поэтому оно не доказывает, что высокий PLR напрямую вызывает смерть — только что высокий PLR связан с повышенным риском. PLR был измерен однократно при поступлении, и выборка по количеству пациентов в ОИТ сравнительно мала по сравнению с числом пожилых людей, которые ломают бедро, но не нуждаются в интенсивной терапии. Тем не менее результаты были последовательны в различных подгруппах, включая мужчин и женщин и разные возрастные категории. Авторы делают вывод, что PLR — многообещающий, недорогой сигнал опасности у критически больных пожилых пациентов с остеопоротическим переломом шейки бедра, и что пациенты с PLR выше примерно 302 могут принадлежать к особенно группе высокого риска. Подтверждение этих выводов в более крупных проспективных исследованиях могло бы проложить путь к использованию PLR для принятия клинических решений и спасения большего числа жизней после перелома бедра.
Цитирование: Liu, ZJ., Li, Xm., Du, Z. et al. Prognostic value of nine inflammatory biomarkers for 30-day mortality in critically ill elderly patients with osteoporotic hip fracture. Sci Rep 16, 6930 (2026). https://doi.org/10.1038/s41598-026-37945-6
Ключевые слова: остеопоротический перелом шейки бедра, пожилые пациенты в ОИТ, воспалительный биомаркер, соотношение тромбоцитов к лимфоцитам, 30-дневная смертность