Clear Sky Science · ru
Инфузия ингибиторов PD-1 через бронхиальную артерию в сочетании с химиотерапией улучшает безрецидивную выживаемость при распространенном НМРЛ: проспективное когортное исследование
Почему этот новый подход к лечению рака легкого важен
Для многих людей с распространенным раком легкого современные препараты иммунотерапии дали новую надежду — но они действуют не у всех и могут вызывать серьезные побочные эффекты. В этом исследовании изучается иной способ доставки широко применяемого типа иммунотерапии, ингибиторов PD-1: введение препарата непосредственно в артерии, питающие опухоль легкого, вместо стандартного внутривенного введения в вену на руке. Исследователи задали простой, но важный вопрос: может ли более точная доставка сделать лечение эффективнее, не увеличив при этом риск осложнений?
Более пристальный взгляд на распространенный рак
Немелкоклеточный рак легкого (НМРЛ) — наиболее распространенная форма рака легкого и одна из ведущих причин смерти от рака во всем мире. Препараты, блокирующие PD-1 — «тормозной» сигнал на иммунных клетках — помогают защитным силам организма распознавать и атаковать раковые клетки. Эти лекарства, часто в сочетании с химиотерапией, теперь являются стандартом лечения при распространенном НМРЛ. Тем не менее у многих пациентов заболевание прогрессирует, несмотря на терапию, а у некоторых развиваются иммунно-обусловленные осложнения, такие как воспаление легких, поражения печени или кожные реакции. Одна из причин может заключаться в том, что при внутривенном введении препарат распределяется по всему организму, из‑за чего его концентрация в опухоли может быть ниже оптимальной, в то время как остальной организм подвергается полной дозе.
Доставка препаратов прямо в кровоснабжение опухоли
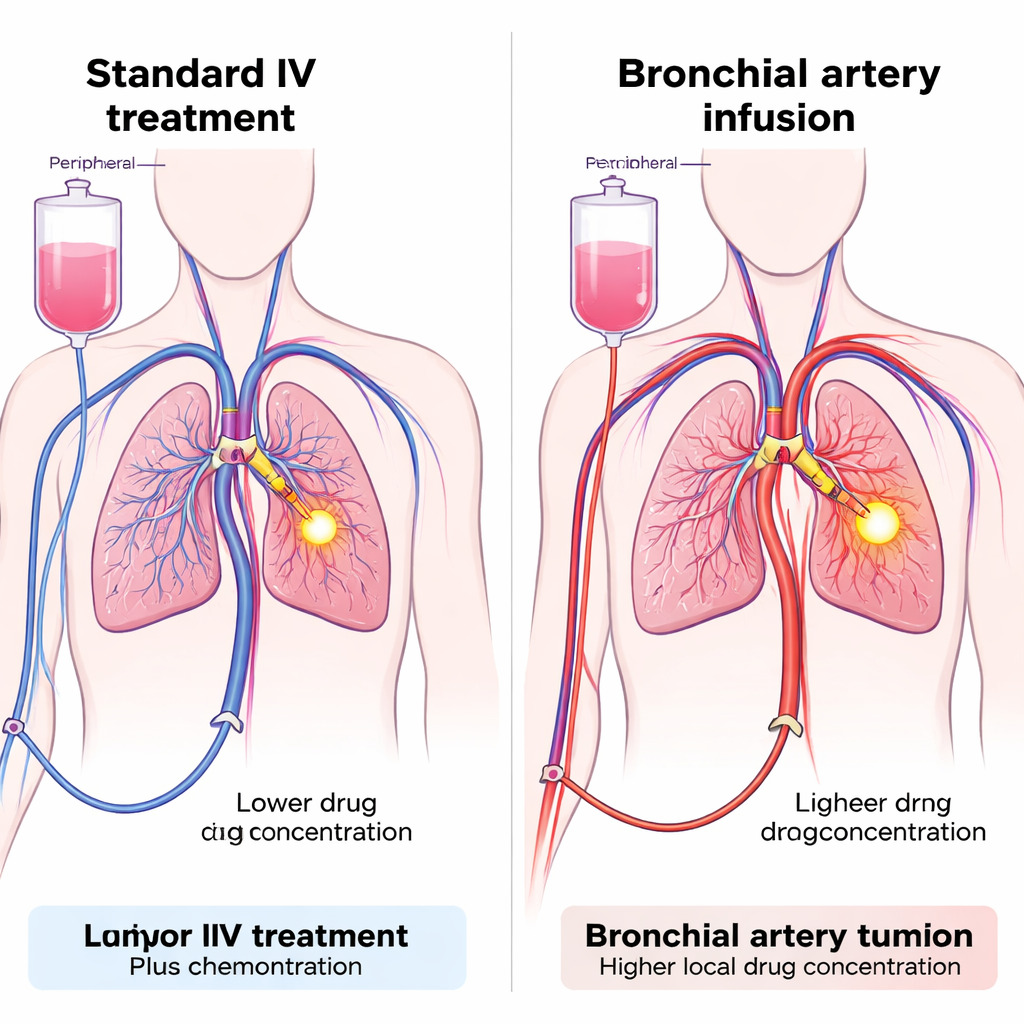
Команда протестировала технику, называемую инфузией через бронхиальную артерию (BAI): через артерию в ноге проводят тонкий катетер к артериям, питающим опухоль в легком. На месте и химиопрепарат, и ингибитор PD-1 можно вводить непосредственно в эти сосуды, обогащая опухоль высокой локальной дозой и ограничивая экскурс препарата в общий кровоток. BAI уже применяется в некоторых больницах для доставки химиотерапии при сложных опухолях легкого, но применение этой техники для иммунной терапии — новшество. Исследователи провели проспективное когортное исследование 47 пациентов с распространенным НМРЛ, у которых стандартная первая линия терапии была малоэффективна. Всем пациентам вводили химиотерапию через BAI; ключевое различие заключалось в способе введения ингибитора PD-1 — либо через артерии, питающие опухоль (группа BAI), либо обычным внутривенным путем (венозная группа).
Лучший контроль над опухолью при целенаправленной доставке
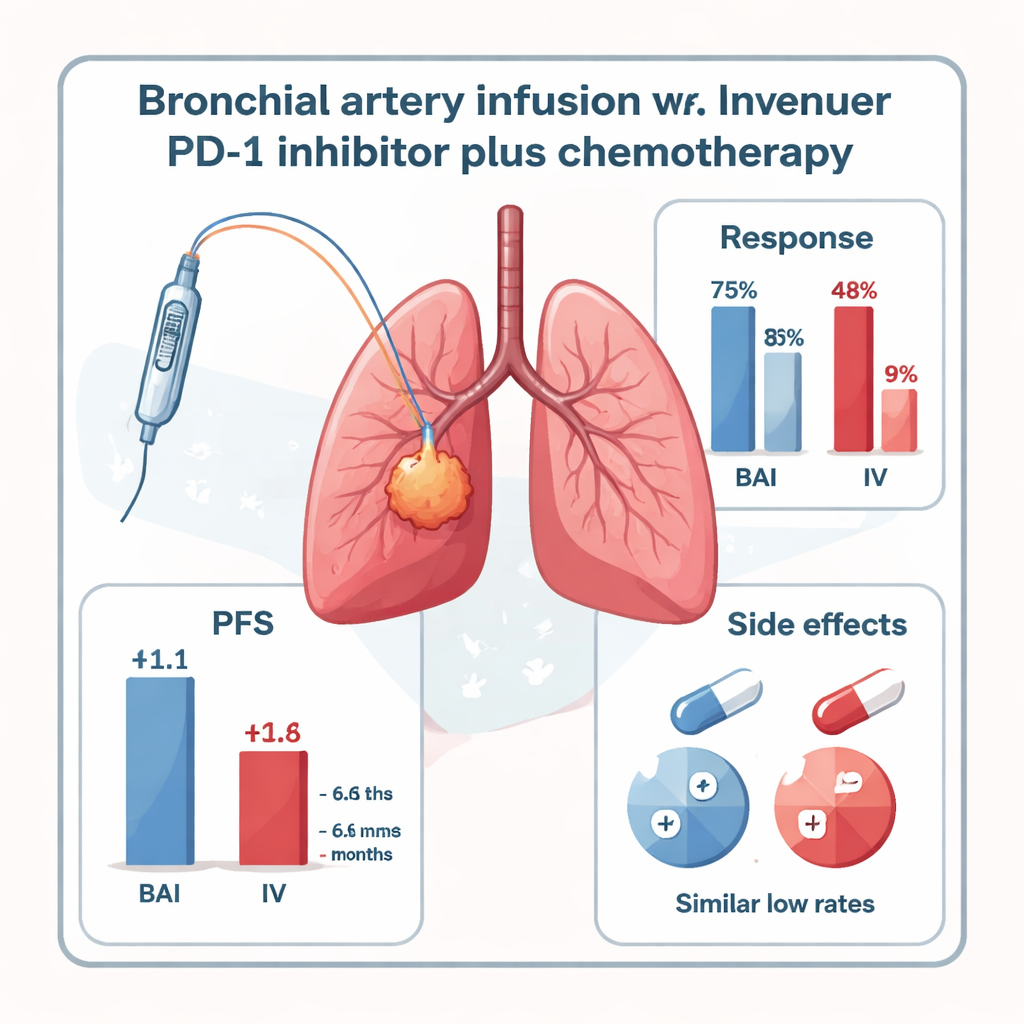
При обследовании через шесть месяцев у пациентов, получавших ингибитор PD-1 через BAI, отмечался заметно лучший контроль заболевания. Почти у половины пациентов группы BAI (47,8%) опухоли уменьшились в достаточной степени, чтобы соответствовать формальным критериям ответа, по сравнению с лишь 16,7% в стандартной внутривенной группе. Если учитывать также стабильное заболевание, контроль опухоли наблюдали у 73,9% пациентов BAI против 41,6% в венозной группе. Время до прогрессирования заболевания — так называемая безрецидивная выживаемость — также было длиннее при BAI: медиана 11,1 месяца против 6,6 месяца при внутривенном введении. Общая выживаемость демонстрировала тенденцию в пользу BAI (17,9 против 15,2 месяцев), однако исследование было слишком небольшим, чтобы однозначно подтвердить эту разницу.
Безопасность и ограничения исследования
Что важно для пациентов и врачей: введение ингибитора PD-1 напрямую в бронхиальные артерии не казалось более опасным. В обеих группах не наблюдалось тяжелых (степень 3–4) побочных эффектов, связанных с лечением. Легкие или умеренные иммунно-опосредованные воспаления легких (пневмонит) встречались с одинаково низкой частотой в обеих группах, а другие побочные эффекты — тошнота, кратковременные нарушения сердечного ритма или проблемы с щитовидной железой — были редкими и контролировались поддерживающей терапией. В то же время у исследования есть ограничения: в нем участвовало всего 47 пациентов в одном центре, оно не было рандомизированным и преимущественно включало определенный тип центрально расположенного плоскоклеточного рака легкого с очевидными питающими артериями. Для подтверждения результатов необходимы более крупные и разнообразные испытания.
Что это может означать для будущего лечения рака легкого
Для непрофессионала основной вывод таков: способ доставки лекарства может быть почти так же важен, как и выбор самого препарата. Направляя иммунотерапию непосредственно в сосуды, питающие опухоль легкого, врачи в этом исследовании, по-видимому, добивались более длительного контроля над раком без существенного увеличения рисков. Хотя этот подход все еще экспериментален и требует специального оборудования и опыта, он указывает на будущее, где лечение рака направлено не только на молекулярном уровне, но и с учетом анатомии и кровотока. Если эти данные подтвердятся в крупных рандомизированных исследованиях, инфузия иммунотерапии через бронхиальную артерию может стать ценным вариантом для пациентов, у которых распространенный рак легкого перестал отвечать на стандартное лечение.
Цитирование: Liu, B., Zhou, J., He, W. et al. Bronchial artery infusion of PD-1 inhibitors plus chemotherapy improves progression-free survival in advanced NSCLC: a prospective cohort study. Sci Rep 16, 7067 (2026). https://doi.org/10.1038/s41598-026-37607-7
Ключевые слова: немелкоклеточный рак легкого, иммунотерапия, ингибитор PD-1, инфузия через бронхиальную артерию, таргетная доставка препаратов