Clear Sky Science · ru
3D гетеротипные модели глиобластомы показывают влияние микроглии на организацию клеток и формирование отличительного секретома
Почему маленькие опухоли мозга в чашке Петри важны
Глиобластома — один из самых смертельных раков мозга, отчасти потому, что она сопротивляется практически любому лечению, которое врачи пытаются применить. Одна из главных причин неудач — стандартные лабораторные тесты не отражают всей сложности настоящей мозговой опухоли. В этом исследовании созданы более жизнеспособные трёхмерные «мини‑опухоли», включающие не только раковые клетки, но и микроглию — собственные иммунные клетки мозга — чтобы показать, как эти «помощники» незаметно делают опухоли более устойчивыми, инвазивными и трудными для уничтожения.
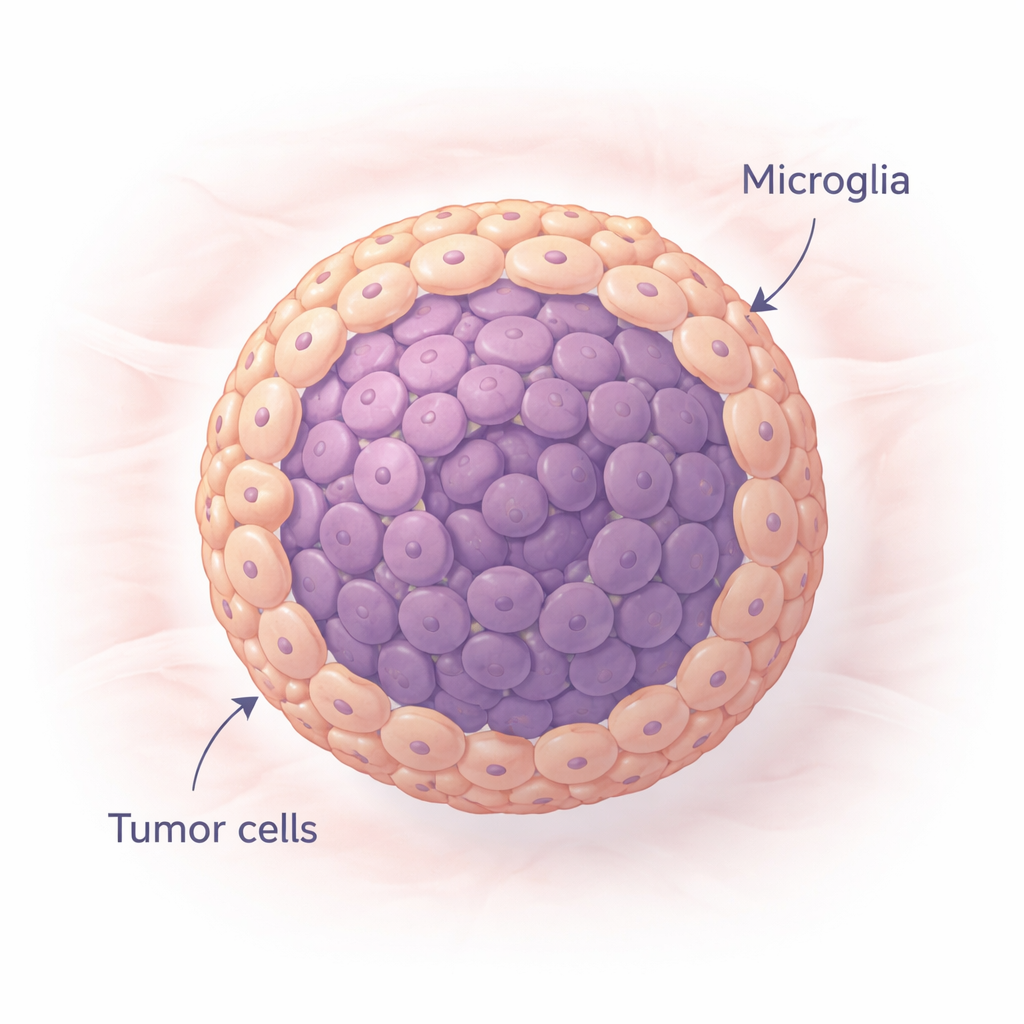
Создание мини‑опухолей, похожих на настоящие
Исследователи сформировали крошечные сферические скопления клеток, называемые сфероидами, используя либо распространённую линию клеток глиобластомы, либо стволоподобные опухолевые клетки, взятые у пациента. Некоторые сфероиды содержали только опухолевые клетки, а в других опухолевые клетки смешивали с микроглией в пропорциях, близких к тем, что встречаются у пациентов. Выращенные в специальных несмачиваемых чашках, эти клетки за неделю естественно слипались в компактные шарики и в основном оставались живыми. Сравнивая «только опухоль» и «опухоль плюс микроглия» сфероиды, команда могла увидеть, как добавленные иммунные клетки мозга меняют рост, структуру и поведение опухолей.
Микроглия как ускоритель роста и проводник инвазии
Добавление микроглии меняло характер мини‑опухолей. Смешанные сфероиды становились крупнее и содержали больше клеток, чем сфероиды только из опухолевых клеток, что свидетельствует о том, что микроглия способствовала общему расширению. В моделях, полученных от пациентов, такие смешанные сфероиды даже развивали несколько плотных центров — признак агрессивного течения болезни. Когда сфероиды помещали на мягкий гель, имитирующий ткань мозга, клетки из смешанных сфероидов распространялись более настойчиво, особенно в одной из линий опухолевых клеток. Отслеживание подвижных клеток показало, что микроглия часто находилась в передней линии на краях, что похоже на её поведение вокруг реальных очагов глиобластомы и помогает открывать пути в соседние участки мозга.
Защитная оболочка, снижающая эффективность химиотерапии
Далее команда протестировала стандартный препарат темозоломид, широко используемый при глиобластоме. Сфероиды только из опухоли потеряли много клеток после воздействия лекарства, что указывало на значительное повреждение. Напротив, смешанные сфероиды сохраняли намного больше клеток и в некоторых случаях даже восстанавливали численность клеток через 48 часов. Высокодетализированная визуализация объяснила, почему: в смешанных моделях глиомные клетки концентрировались в центре, тогда как микроглия формировала окружающую оболочку. Такая архитектура «ядро‑и‑оболочка» действовала как живой щит, затрудняя доступ препарата к опухолевому ядру. Измерения долей клеточных типов до и после лечения показали, что опухолевые клетки терялись преимущественно, в то время как микроглия выживала и становилась относительно более многочисленной, усиливая этот защитный эффект.
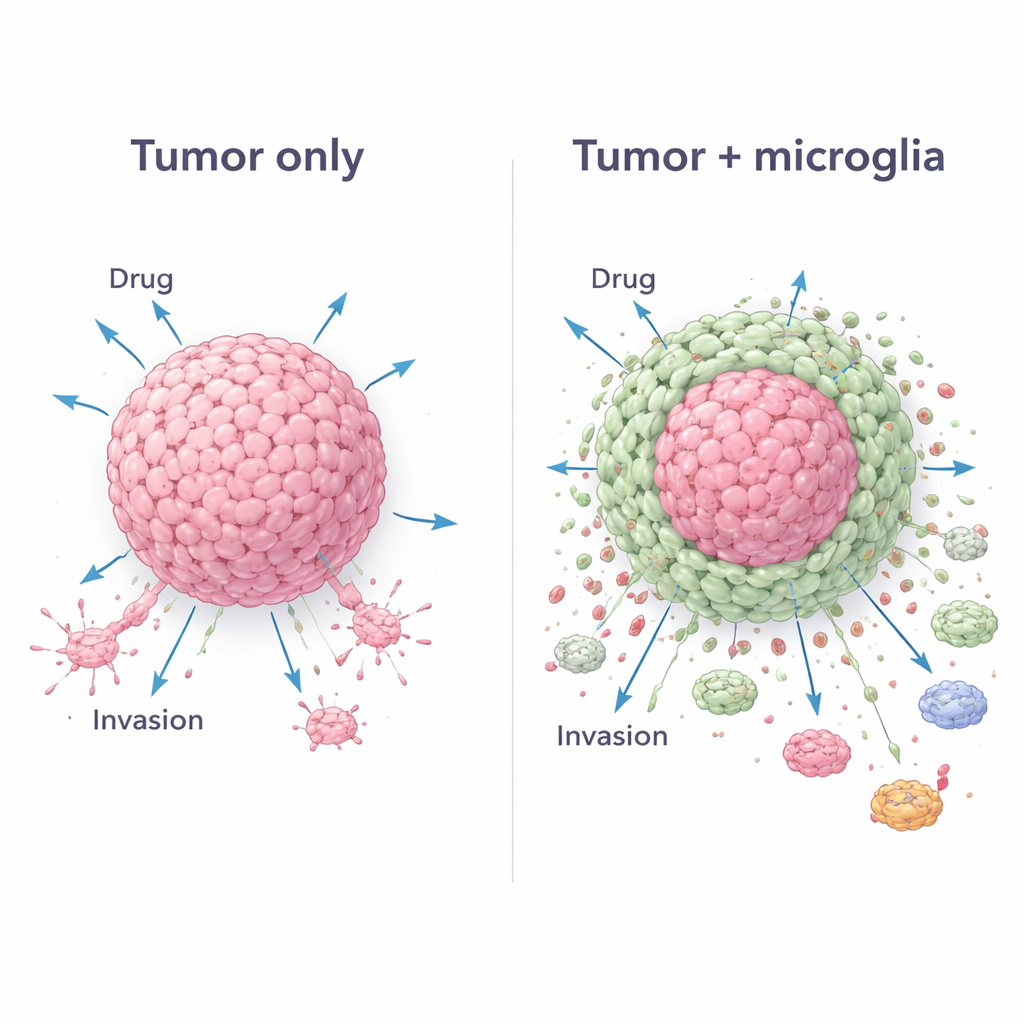
Перенастройка защитных сил организма в пользу опухоли
Глиобластома также выживает за счёт захвата и перенастройки иммунной системы. Чтобы изучить это, исследователи подвергли клетки иммунной системы человека, полученные из крови, воздействию жидкости, собранной из сфероидов. Среда из смешанных опухолево‑микроглиальных сфероидов побуждала многие из этих клеток успокаиваться и переходить в «М2‑подобное» состояние — анти‑воспалительный режим, известный тем, что он поддерживает рост опухоли, а не атакует её. В тестах миграции больше циркулирующих иммунных клеток двигалось в сторону смешанных сфероидов, чем в сторону только опухолевых, что указывает на наличие сильных химических приманок. Широкое исследование секретируемых белков подтвердило, что смешанные сфероиды выделяют отличительный набор сигналов, связанных с инвазией, устойчивостью к лечению и иммунным подавлением — сигнатуру, отсутствующую, когда каждый из типов клеток выращивается отдельно.
Что это значит для будущих методов лечения рака мозга
Для неспециалистов главный вывод таков: глиобластому нельзя понять, изучая только раковые клетки по отдельности. Эта работа показывает, что когда опухолевые клетки и микроглия растут вместе в 3D, они самоорганизуются в опухолевое ядро, окружённое оболочкой из микроглии, которая усиливает рост, способствует распространению, снижает эффективность химиотерапии и вводит прибывающие иммунные клетки в заблуждение, заставляя их помогать, а не бороться. Эти реалистичные мини‑опухоли воспроизводят многие черты реальной глиобластомы, особенно при использовании клеток, полученных от пациентов. Следовательно, они представляют собой мощную платформу для разработки лекарств, которые нацелены не только на опухолевые клетки, но и разрушают их опасный альянс с микроглией, что потенциально может приблизить более эффективные терапии к пациентам.
Цитирование: García-Sáez, C., Alonso-Marañón, J., García-Puga, M. et al. 3D heterotypic models of glioblastoma reveal the impact of microglia on cellular organization and the production of a distinct secretome. Sci Rep 16, 7246 (2026). https://doi.org/10.1038/s41598-026-37395-0
Ключевые слова: глиобластома, микроглия, 3D модели опухолей, устойчивость к лекарствам, микроокружение опухоли