Clear Sky Science · ru
Разработка и валидация нового номограммы для прогнозирования метастазов в аксиллярные лимфатические узлы у пациенток с раком груди в Египте
Почему это важно для пациенток
Для многих женщин с раком груди после диагноза на первом плане не только сама опухоль, но и долгосрочные побочные эффекты лечения. Одна из самых обременительных процедур — удаление лимфатических узлов в подмышечной области, которое может остановить распространение рака, но часто приводит к отеку руки, боли и ограничению подвижности. В этом исследовании изучают, может ли простой инструмент прогнозирования помочь врачам в Египте точнее определить, кому действительно нужна эта агрессивная операция, а кто мог бы безопасно её избежать.
Проблема «универсальной» хирургии
Традиционно хирурги удаляли множество лимфатических узлов из подмышечной области (процедура — аксиллярная лимфодиссекция), чтобы установить, распространился ли рак молочной железы. Хотя этот подход эффективен для контроля болезни, операция очень инвазивна и может привести к инфекциям, хроническому отёку руки (лимфедеме) и проблемам с плечом, сохраняющимся на всю жизнь. Новая процедура — биопсия сторожевого лимфатического узла — удаляет меньше узлов, но всё же остаётся вмешательством и не всегда доступна в условиях ограниченных ресурсов. При этом современные методы скрининга позволяют диагностировать болезнь на более ранних стадиях, и в более чем трёх четвертях случаев удалённые у некоторых пациенток узлы оказываются свободными от рака — свидетельство того, что многих женщин могут подвергать избыточному лечению.
Крупное египетское исследование в поисках более разумного подхода
Чтобы решить эту проблему, исследователи из крупного онкоцентра в Александрии (Египет) проанализировали истории болезни 1246 женщин, лечившихся от инвазивного рака молочной железы в период с 2018 по 2024 год. У всех пациенток было раннее или локально-распространённое заболевание (стадии I–III), и им была проведена либо полная аксиллярная диссекция, либо биопсия сторожевого узла, поэтому статус лимфатических узлов был установлен с уверенностью. Команда собрала подробные данные, обычно доступные в предоперационной ситуации: возраст пациентки, размер и расположение опухоли в молочной железе, микроскопические характеристики, гормональный и HER2-статус, а также результаты маммографии и УЗИ. Затем они применили статистические методы для поиска сочетаний факторов, которые наилучшим образом предсказывают наличие метастазов в подмышечных узлах.
Создание «таблицы риска» для распространения в лимфатические узлы
В результате анализа пять признаков оказались самыми сильными независимыми маркёрами поражения узлов: расположение опухоли в молочной железе (особенно аксиллярный хвост или наружные отделы), её размер, биологический подтип опухоли, наличие опухолевых клеток в мелких кровеносных или лимфатических сосудах и подозрительная картина узлов на УЗИ подмышечной области. Исследователи преобразовали эти факторы в визуальную шкалу — номограмму. Каждый фактор даёт определённое число баллов; сумма даёт оцененную вероятность наличия раковых клеток в подмышечных узлах у конкретной женщины. При проверке на реальных пациентах основная модель показала высокую точность, правильно разделяя пациенток с поражением узлов и без него в более чем 9 из 10 случаев — результат, превосходящий только ультразвуковое исследование и многие ранее опубликованные инструменты.
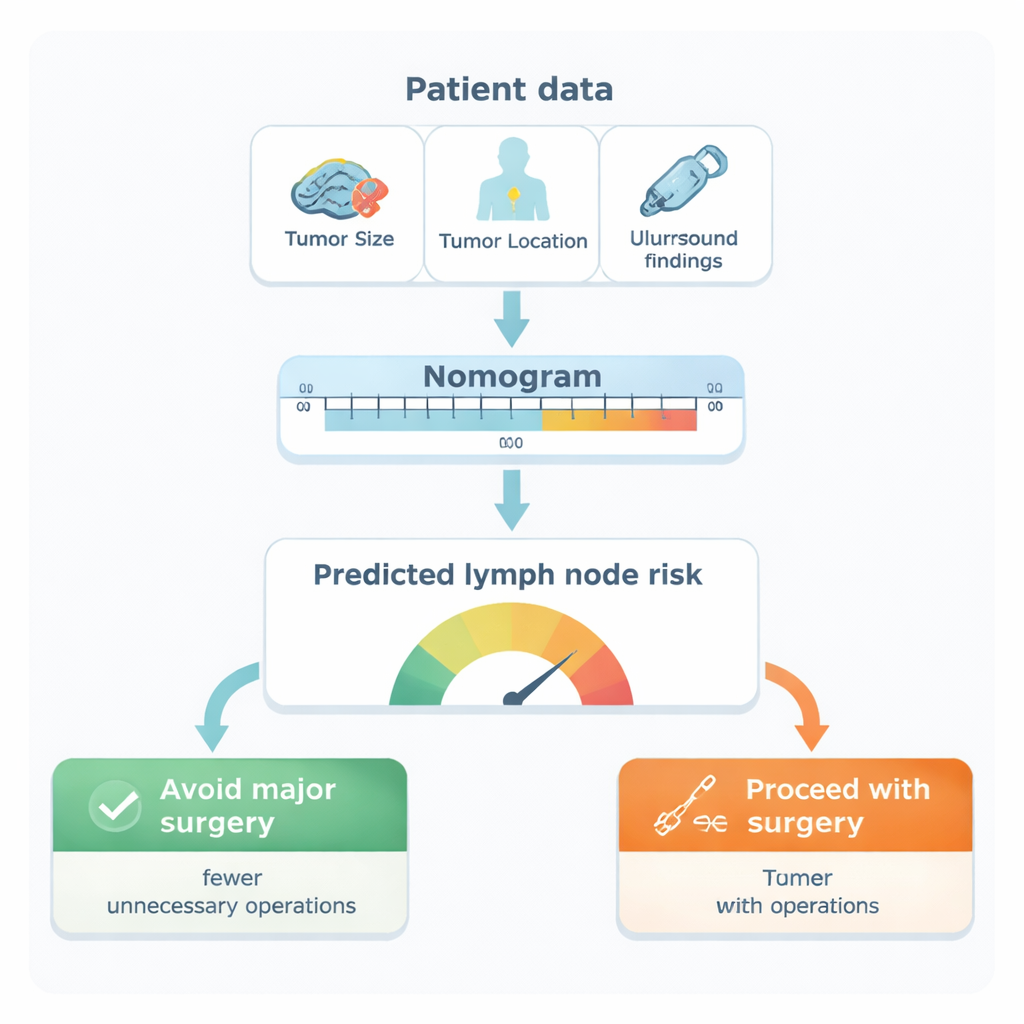
От чисел к решениям в операционной
Затем команда проверила, как эта шкала риска может повлиять на реальную клиническую практику. С помощью метода анализа кривых принятия решений они изучили разные «пороговые» значения риска для выбора объёма операции. При пороге риска 20% модель бы выявляла большинство пациенток с истинными метастазами в узлах (примерно 94% чувствительность), одновременно избавляя многих пациенток без распространения от ненужной диссекции. На практике у женщин с прогнозируемым риском ниже 20% вероятность скрытого поражения узлов составляла бы около 1 из 8. По расчётам, применение номограммы на этом пороге могло бы предотвратить примерно 11 ненужных аксиллярных диссекций на каждые 100 обследованных женщин, не увеличивая существенно риск пропуска значимого заболевания.
Что это значит для пациенток и систем здравоохранения
Для пациенток это исследование даёт обнадёживающий вывод: в будущем краткий набор клинических и визуализационных данных можно будет объединить в простую шкалу риска для более адресного выбора объёма операции. Женщины с очень низким предсказанным риском поражения лимфатических узлов могли бы избежать крупных аксиллярных вмешательств — и их долгосрочных осложнений — особенно в больницах, где отсутствуют более совершенные методики. Тем, у кого риск выше, по-прежнему будет показано полное стадирование и лечение. Хотя инструмент требует дальнейшей валидации в других клиниках и странах перед широким внедрением, он представляет практический шаг к более персонализированной и менее травматичной помощи при раке молочной железы в Египте и в подобных условиях с ограниченными ресурсами.
Цитирование: Ismail, H.M., Arafa, M.A., Elsaid, A.A.A. et al. Development and validation of a novel nomogram predicting axillary lymph node metastasis among breast cancer patients in Egypt. Sci Rep 16, 7187 (2026). https://doi.org/10.1038/s41598-026-37354-9
Ключевые слова: хирургия рака молочной железы, метастазирование в лимфатические узлы, прогностическая номограмма, управление аксиллой, онкология Египта