Clear Sky Science · ru
Условная выживаемость и прогностическая номограмма при дифференцированном раке щитовидной железы с отдалёнными метастазами после тотальной тиреоидэктомии
Почему это важно для пациентов и их близких
Рак щитовидной железы часто называют «хорошим» раком из‑за высоких показателей выживаемости, однако у некоторых пациентов заболевание распространяется в отдалённые органы, например лёгкие или кости. Для таких людей и их семей главные вопросы — «Как долго я могу прожить?» и «Улучшаются ли мои шансы, если я уже пережил первые несколько лет?» Это исследование выходит за рамки простых пятилетних или десятилетних показателей выживаемости и предлагает более оптимистичную, меняющуюся со временем картину риска, а также практический инструмент, который врачи могут использовать для персонализации последующего наблюдения.
Рассмотрение выживаемости как движущейся цели
Традиционная онкологическая статистика даёт единую оценку выживаемости от дня постановки диагноза, например вероятность быть живым через пять или десять лет. Такие срезы полезны на ранних этапах, но становятся менее информативными для человека, который уже пережил несколько лет после лечения. Исследователи применили более современный подход, называемый «условной выживаемостью», который по сути задаёт вопрос: «Учитывая, что человек уже прожил x лет, какова вероятность прожить ещё y лет?» Обновляя прогноз по мере течения времени, этот метод лучше отражает реальный опыт долгоживущих пациентов по сравнению с фиксированными однократными оценками.
Кого изучали и как
Команда проанализировала записи 1 235 человек из крупного американского регистра рака SEER, у которых был дифференцированный рак щитовидной железы с отдалёнными метастазами и которые перенесли полное удаление щитовидной железы. Большинство пациентов были старше 55 лет, у большинства был распространённый папиллярный тип рака щитовидной железы, и около трёх четвертей получили лечение радиоактивным йодом после операции. Используя стандартный анализ выживаемости, исследователи сначала измерили общую выживаемость через 3, 5 и 10 лет после диагноза. Затем они рассчитали условную выживаемость, показав, как менялась вероятность достижения 10 лет для пациентов, которые уже прожили один, два или больше лет после операции.
Хорошие новости, которые растут со временем
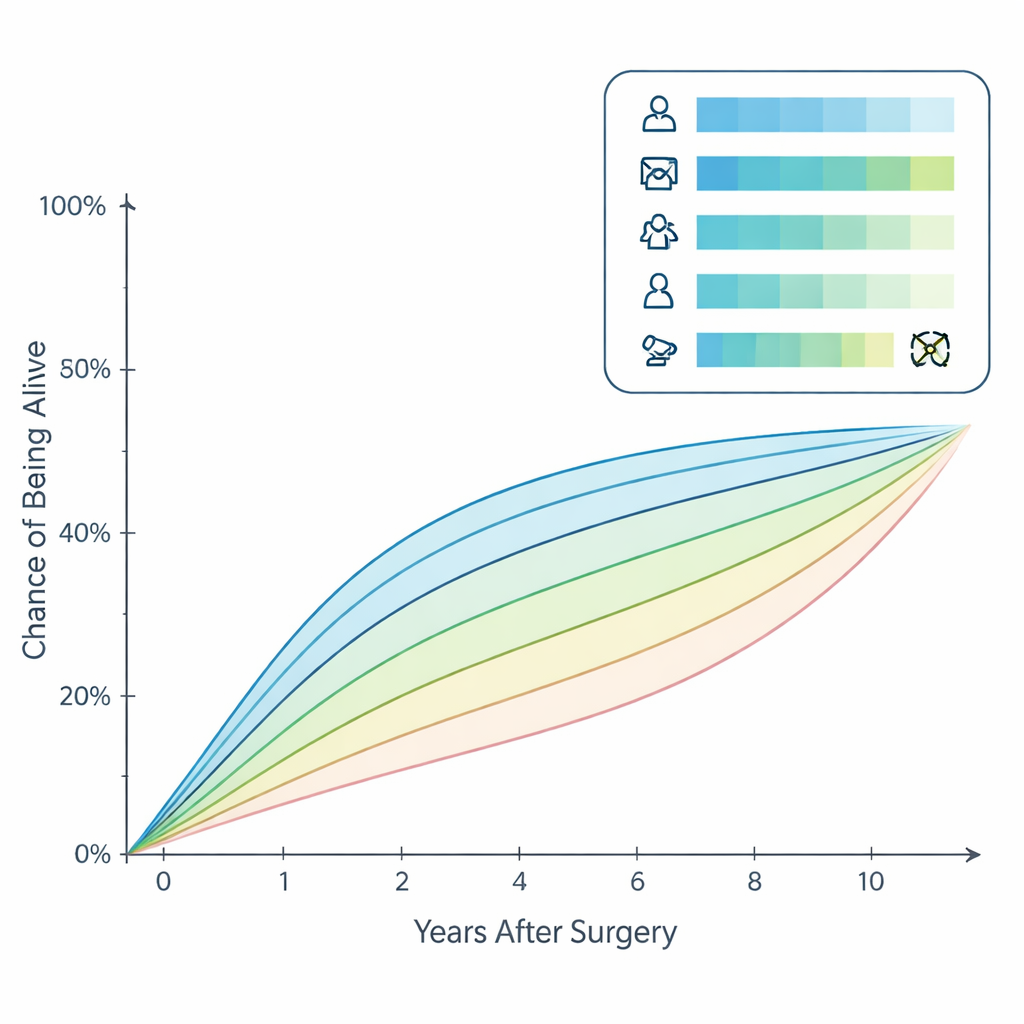
Первоначальный прогноз для пациентов с отдалёнными метастазами был явно хуже, чем при типичном раке щитовидной железы: при подсчёте от дня диагноза лишь около 47% ожидалось быть живыми через 10 лет. Но при применении условной выживаемости картина выглядела совсем иначе. Для тех, кто пережил первые несколько лет, их шансы в конечном счёте достичь 10 лет неуклонно росли. После выживания одного года оценочная 10‑летняя выживаемость превысила 51%; через несколько лет она продолжала улучшаться и в конечном итоге превысила 90% у пациентов, которые уже прожили девять лет. Иными словами, каждый дополнительный год после операции ассоциировался с всё более благоприятным долгосрочным прогнозом, что может принести реальное облегчение пациентам, живущим с метастатическим заболеванием.
Индивидуальный инструмент прогнозирования
Чтобы перейти от групповой статистики к индивидуальным прогнозам, авторы построили наглядный инструмент прогнозирования — номограмму. Опираясь на современные статистические методы, они выделили пять ключевых факторов, влияющих на выживаемость: возраст, пол, гистологический тип рака щитовидной железы, размер исходной опухоли и получение пациентом терапии радиоактивным йодом. Каждому фактору присваивалось определённое количество баллов, а суммарный счёт переводился в персональную оценку вероятности быть живым через 3, 5 и 10 лет, скорректированную с учётом того, сколько времени пациент уже пережил. Инструмент был строго валидирован на независимых группах пациентов и показал хорошую точность в различении тех, кто с большей вероятностью проживёт дольше, от пациентов с более высоким риском.
Превращение цифр в практическую помощь
Используя номограмму, команда выделила две широкие группы: пациенты с более низким риском и более благоприятными баллами и пациенты с более высоким риском и менее благоприятными баллами. Кривые выживаемости для этих групп чётко расходились, что указывает на то, что модель способна осмысленно сортировать пациентов по прогнозу. Это имеет прямое значение для повседневной помощи. Люди из группы низкого риска, у которых условная выживаемость заметно улучшается со временем, могут сократить частоту визитов в клинику и обследований после начального периода тщательного наблюдения, что уменьшит стресс и неудобства. Пациенты из группы высокого риска, напротив, могут выиграть от более частых проверок, более ранней визуализации или более тесного наблюдения мультидисциплинарной командой.
Что это значит для человека, живущего с этим раком
Для пациентов с дифференцированным раком щитовидной железы с отдалёнными метастазами диагноз может звучать страшно, особенно когда приводят ранние статистические данные по выживаемости. Это исследование показывает, что при тотальном удалении щитовидной железы и стандартных терапиях прогноз не зафиксирован с первого дня. Если человек прожил несколько лет после операции, его шансы на долгосрочную выживаемость могут существенно улучшиться и в некоторых случаях стать довольно благоприятными. Новая разработанная здесь карта прогнозов помогает врачам перевести эту динамику риска в простые числа, адаптированные к каждому пациенту, что поддерживает более информированные разговоры, более целевые планы наблюдения и более обоснованное чувство надежды со временем.
Цитирование: Guo, H., Qi, Y., Zhang, J. et al. Conditional survival and prognostic nomogram for distant metastatic differentiated thyroid cancer after total thyroidectomy. Sci Rep 16, 5897 (2026). https://doi.org/10.1038/s41598-026-37103-y
Ключевые слова: рак щитовидной железы, метастатический рак, прогноз выживаемости, терапия радиоактивным йодом, прогноз при раке