Clear Sky Science · ru
Польза и риск при назначении ингибиторов рецептора интерлейкина‑6 при тяжелом COVID‑19: ретроспективное многопрофильное исследование
Почему это важно для пациентов и их семей
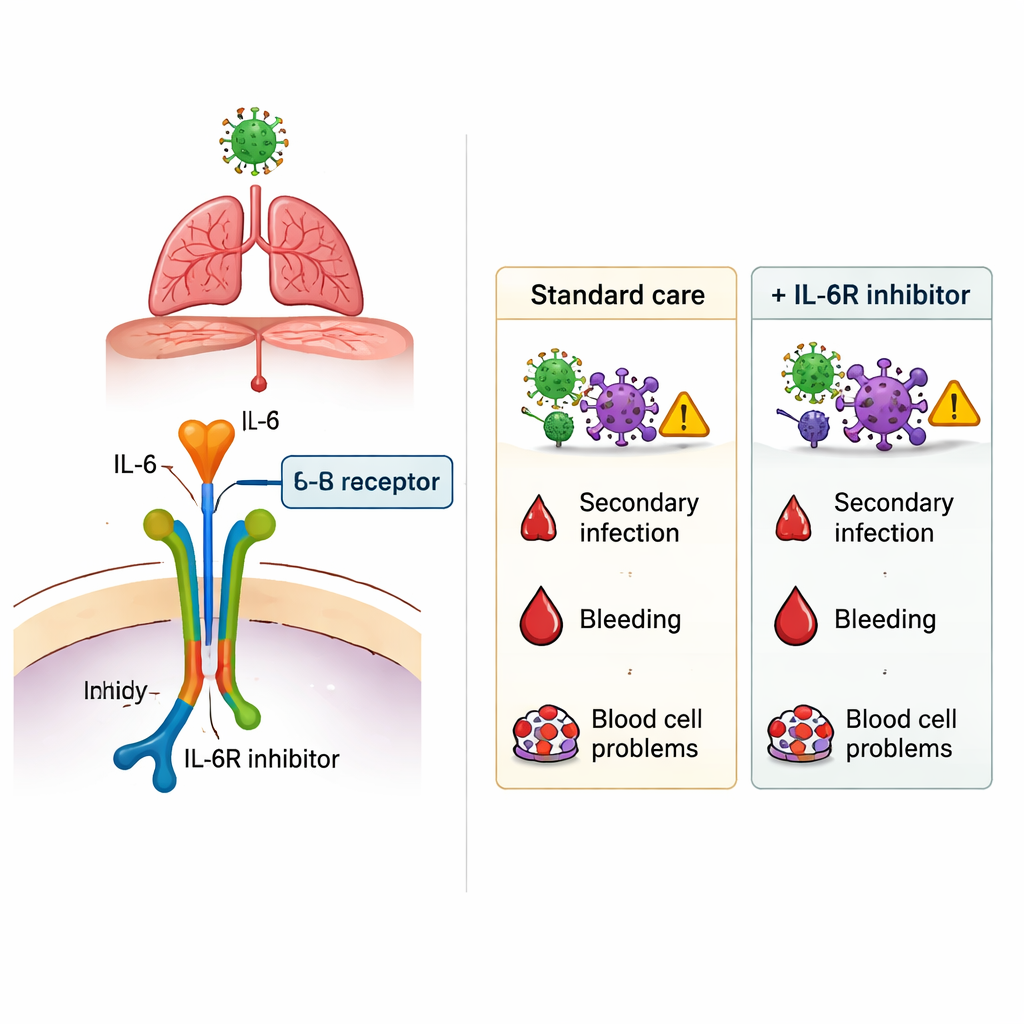
Во время пандемии COVID‑19 врачам срочно требовались методы лечения, которые помогли бы самым тяжелым пациентам выжить, особенно тем, кто испытывал трудности с дыханием. Одним из перспективных вариантов оказался класс препаратов, блокирующих интерлейкин‑6 (ИЛ‑6) — мощный медиатор воспаления в организме. Такие лекарства, как тоцилизумаб и сарилумаб, могут ослаблять чрезмерную иммунную реакцию, но при этом потенциально ослабляют защиту организма против микробов. Это исследование ставит простой, но ключевой вопрос: в реальных условиях больниц при тяжелом COVID‑19 эти препараты приносят больше пользы или вреда?
Как было организовано исследование
Исследователи в Париже проанализировали медицинские записи 2 587 взрослых, госпитализированных с тяжелым или критическим COVID‑19 в период с марта 2020 по декабрь 2021 года. Некоторые пациенты находились только в обычных палатах больницы, тогда как другие нуждались в отделениях интенсивной терапии (ОИТ), из‑за недостаточности функций органов или потребности в искусственной вентиляции легких. Внутри этих групп меньшинство — 224 человека, около 9% — получили по крайней мере одну дозу ингибитора рецептора ИЛ‑6 (IL‑6Ri), в основном тоцилизумаба и реже сарилумаба. Команда сравнила пациентов, которым назначали эти препараты, с теми, кто их не получал, с акцентом на серьезные побочные эффекты, такие как внутррибольничные инфекции, кровотечения в желудочно‑кишечном тракте и нарушения клеточного состава крови (низкое число тромбоцитов или лейкоцитов).
Что произошло с пациентами в обычных палатах
Среди 1 603 пациентов, находившихся в палатах, те, кому назначали IL‑6Ri, как правило, были более тяжелыми: им чаще требовался высокопоточный кислород, они дольше оставались в больнице и чаще получали другие лечения, такие как кортикостероиды и антикоагулянты. В этой группе риск госпитальной смерти был выше у пациентов, получавших IL‑6Ri (примерно 19%) по сравнению с теми, кто не получал препарат (около 10%). Одновременно средняя продолжительность госпитализации была больше — 10 дней против 7 дней. Хотя эти различия отчасти могут отражать то, что врачи назначали IL‑6Ri самым уязвимым пациентам, они вызвали опасения, что препараты не обязательно улучшают исходы вне отделения интенсивной терапии.
Что произошло в отделениях интенсивной терапии
Среди 984 пациентов, потребовавших ухода в ОИТ, схемы лечения были несколько иными. Здесь IL‑6Ri получили 133 пациента. Как леченные, так и нелеченные пациенты в ОИТ нуждались в высокой доле продвинутой поддержки, такой как ИВЛ, позиционирование на животе и иногда экстракорпоральная мембранная оксигенация (ЭКМО), форму «сердечно‑легочного» обхода. В этой более тяжелой группе показатели госпитальной смертности были сопоставимы независимо от назначения IL‑6Ri — примерно каждый четвертый пациент умирал в обеих группах. Продолжительность пребывания в ОИТ и общая длительность госпитализации также были приблизительно одинаковыми. Иными словами, в этой реальной популяции ОИТ блокада ИЛ‑6 явно не улучшила выживаемость, но и не ухудшила ее заметно.
Ключевой риск: больше инфекций
Самая яркая находка появилась при анализе новых инфекций, развившихся в ходе госпитализации, таких как вентилятор‑ассоциированная пневмония, инфекции мочевыводящих путей, бактериемии и другие внутрибольничные заболевания. В популяции в целом пациенты, получившие IL‑6Ri, имели больше вторичных инфекций, чем те, кто не получал. После тщательной корректировки на возраст, вес, сопутствующие заболевания и тяжесть состояния использование IL‑6Ri по‑прежнему оставалось связанным с повышенным риском инфекций — примерно от 40% до 100% относительного увеличения, в зависимости от метода анализа. Этот добавочный риск не ограничивался каким‑то одним видом возбудителя или локализацией инфекции. Напротив, серьезные кровотечения в желудке или кишечнике и осложнения со стороны клеток крови встречались с похожей частотой как при назначении IL‑6Ri, так и без него, что указывает на то, что эти опасения не были явно усилены препаратами в данном контексте.
Что это означает для будущего
Для непрофессионального читателя главный вывод таков: препараты вроде тоцилизумаба и сарилумаба могут в определенной мере изменить течение тяжелого COVID‑19, но они не лишены издержек. В этом большом французском исследовании их применение связывалось с повышенным риском внутрибольничных инфекций, тогда как выживаемость среди самых тяжелых пациентов в ОИТ явно не улучшалась, а пациенты в палатах, получавшие препараты, умирали чаще. Исследование не доказывает прямую причинно‑следственную связь между блокадой ИЛ‑6 и этими исходами — возможно, врачи назначали препараты тем, кто уже имел наихудший прогноз — но оно подчеркивает необходимость взвешенного принятия решений в каждом конкретном случае. При рассмотрении возможности использования блокаторов ИЛ‑6 клиницисты должны соизмерять потенциальную выгоду от подавления опасного воспаления и реальную возможность возникновения новых инфекций, особенно у уязвимых пациентов.
Цитирование: Lefèvre, C., Funck-Brentano, T., Cachanado, M. et al. Benefit and risk associated with interleukin-6 receptor inhibitor administration during severe COVID-19: a retrospective multicentric study. Sci Rep 16, 5978 (2026). https://doi.org/10.1038/s41598-026-36864-w
Ключевые слова: COVID-19, ингибитор интерлейкина-6, тоцилизумаб, вторичные инфекции, интенсивная терапия