Clear Sky Science · ru
Клиническая значимость частичной генотипизации ВПЧ в скрининге рака шейки матки
Почему это важно для здоровья женщин
Рак шейки матки — одно из наиболее предотвратимых злокачественных заболеваний, но тысячи женщин во всем мире ежегодно продолжают получать этот диагноз. Современные программы скрининга всё чаще опираются на тесты на вирус папилломы человека (ВПЧ) — вирус, вызывающий почти все случаи рака шейки матки. Это исследование из Финляндии задаёт практический вопрос с реальными последствиями: если врачи проверяют не только наличие ВПЧ в целом, но и отдельно наиболее рискованные типы — HPV16 и HPV18 — можно ли точнее определить, каким женщинам нужен более тесный мониторинг, а кому можно безопасно избежать дополнительных исследований?
Ближе к типам ВПЧ
ВПЧ — это не один вирус, а большое семейство родственных типов. Небольшая группа, называемая высокоонкогенными типами ВПЧ, связана с раком шейки матки. Даже внутри этой группы некоторые типы более опасны, чем другие. HPV16 и HPV18 известны во всём мире как главные «виновники». Национальная программа скрининга Финляндии использует тестирование на ВПЧ с 2012 года, но до сих пор все высокоонкогенные типы рассматривались одинаково при ведении пациенток. Авторы изучили, может ли выделение HPV16 и HPV18 отдельно от других высокоонкогенных типов уточнить прогноз риска и улучшить триаж женщин после положительного теста.
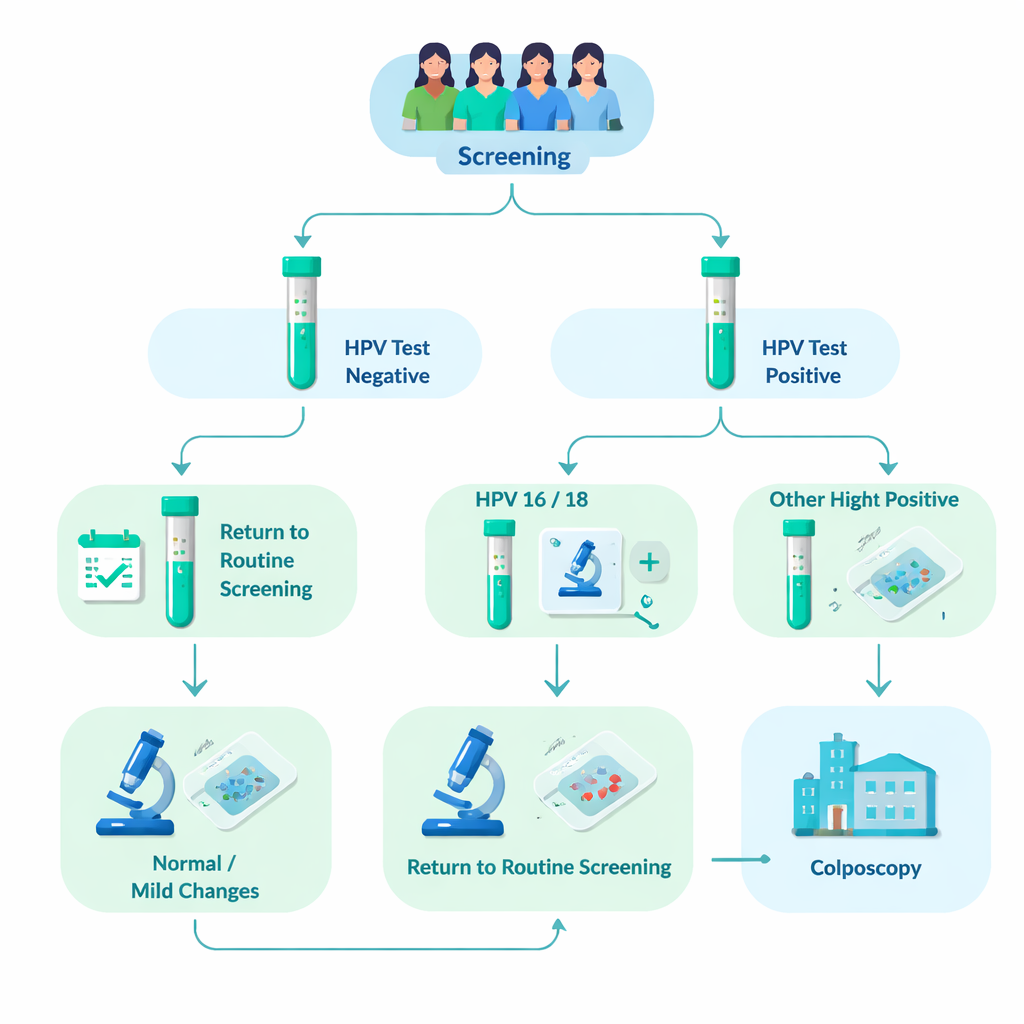
Наблюдение более 76 000 обследованных женщин
Исследователи проанализировали данные 76 482 женщин, прошедших организованный скрининг шейки матки в Тампере и соседних муниципалитетах в период с 2012 по 2023 год. Около 8% (6031 женщина) дали положительный результат на высокоонкогенные типы ВПЧ. Всем этим женщинам было сделано дополнительное микроскопическое исследование клеток шейки (цитология). Тех, у кого образец уже показывал выраженные аномалии, направляли сразу на более тщательное обследование — кольпоскопию, где при необходимости брались небольшие образцы ткани (биопсии). Женщин с нормальной или слабо выраженной атипией просили вернуться через 12–24 месяца для повторного теста на ВПЧ. При персистенции ВПЧ их тоже направляли на кольпоскопию. Такой дизайн в реальных условиях позволил исследователям увидеть, как часто в каждой группе генотипов ВПЧ в течение нескольких лет действительно выявлялись значимые изменения ткани.
Риск не одинаков для всех высокоонкогенных ВПЧ
При сравнении исходов HPV16 явно выделялся. Среди женщин с положительным результатом на ВПЧ тяжёлые изменения ткани — известные как высоко-степенные поражения или более тяжёлые — были обнаружены примерно у 37% при наличии HPV16, у 26% при HPV18 и лишь около 20% у женщин с другими высокоонкогенными типами. Риск был особенно высоким у женщин с HPV16 в сочетании с другим высокоонкогенным типом. Более молодые женщины (30–40 лет) чаще имели высокостепенные находки, чем старшие, и HPV16 и HPV18 были более распространены в этих возрастных группах. Важно, что даже при нормально выглядящем первоначальном цитологическом образце у женщин с HPV16 или HPV18 вероятность скрытого высокостепенного заболевания оставалась существенно выше, чем у женщин с другими типами ВПЧ.
Персистирующие инфекции и их значение
Исследование также рассмотрело, что происходило с женщинами, у которых при первичном осмотре была лёгкая или нормальная цитология и которые вернулись для повторного тестирования. Среди тех, у кого изначально был HPV16, примерно две трети по-прежнему имели ту же инфекцию при повторном визите — это более высокая персистенция, чем у большинства других типов. Персистенция HPV16 или HPV18 часто сопровождалась развитием высокостепенных изменений шейки. Авторы задали «а что если?» вопрос: что если бы всех женщин с HPV16 или HPV18 и лёгкой цитологией направляли сразу на кольпоскопию? Они выяснили, что это увеличило бы число направлений на кольпоскопию примерно на 7%, но привело бы к раннему выявлению лишь одного инвазивного случая рака в этой когорте — что указывает на то, что основной выигрыш состоял бы в оптимизации ухода путём пропуска повторного теста, а не в радикальном изменении исходов по заболеванию.

Что это значит для программ скрининга
В целом результаты поддерживают использование частичной генотипизации ВПЧ — выделение HPV16 и HPV18 отдельно от других высокоонкогенных типов — в финской программе скрининга рака шейки матки. Женщины с HPV16 или HPV18 действительно имеют более высокий риск и могли бы разумно направляться сразу на кольпоскопию, даже если их цитологический образец выглядит нормальным или слабо аномальным, особенно в младших возрастных группах. Это упростило бы наблюдение, уменьшило число повторных тестов и сосредоточило интенсивные обследования на тех, кто в наибольшей степени подвержен риску, при принятии умеренного увеличения числа инвазивных процедур. Поскольку вакцинация против ВПЧ продолжает снижать распространённость HPV16 и HPV18 в популяции, исследование также предполагает, что в будущем скрининг может потребовать более пристального внимания к другим высокоонкогенным типам. Пока же целевое генотипирование остаётся практичным способом сделать скрининг рака шейки матки и безопаснее, и эффективнее.
Цитирование: Leino, A., Numminen, E., Kares, S. et al. Clinical relevance of partial HPV genotyping in cervical cancer screening. Sci Rep 16, 7204 (2026). https://doi.org/10.1038/s41598-026-36594-z
Ключевые слова: HPV16, скрининг рака шейки матки, генотипирование ВПЧ, кольпоскопия, вакцинация против ВПЧ