Clear Sky Science · ru
Идентификация ключевых бактериальных генов и терапевтических мишеней у пациентов с гипертонией и сахарным диабетом 2 типа с помощью биоинформатического анализа
Почему ваш кишечник важен для кровяного давления и уровня сахара
Высокое кровяное давление и сахарный диабет 2 типа часто встречаются вместе, повышая риск инфарктов, инсультов и заболеваний почек. Врачи долгое время лечили эти состояния раздельно, фокусируясь на препаратах, действующих на сердце, сосуды или инсулин. В этом исследовании поставлен другой вопрос: могут ли крошечные микроорганизмы, живущие в наших кишечниках, — и гены, которые они несут — одновременно способствовать обоим нарушениям и указать на новые варианты лечения?
Скрытый мир внутри кишечника
Исследователи проанализировали образцы кала 124 взрослых, сравнив 29 человек с сочетанием гипертонии и сахарного диабета 2 типа и 95 здоровых добровольцев. С помощью секвенирования бактериальных маркеров они построили детальное представление о том, какие микроорганизмы присутствуют и насколько разнообразно сообщество кишечной микрофлоры у каждого человека. У людей с обоими состояниями бактериальные сообщества были богаче и более равномерно распределены, а также образовывали отдельные кластеры по сравнению со здоровыми участниками, что указывает на перестройку экосистемы кишечника, а не на лишь незначительное нарушение.
Сдвиг микробного сообщества от полезного к вредному
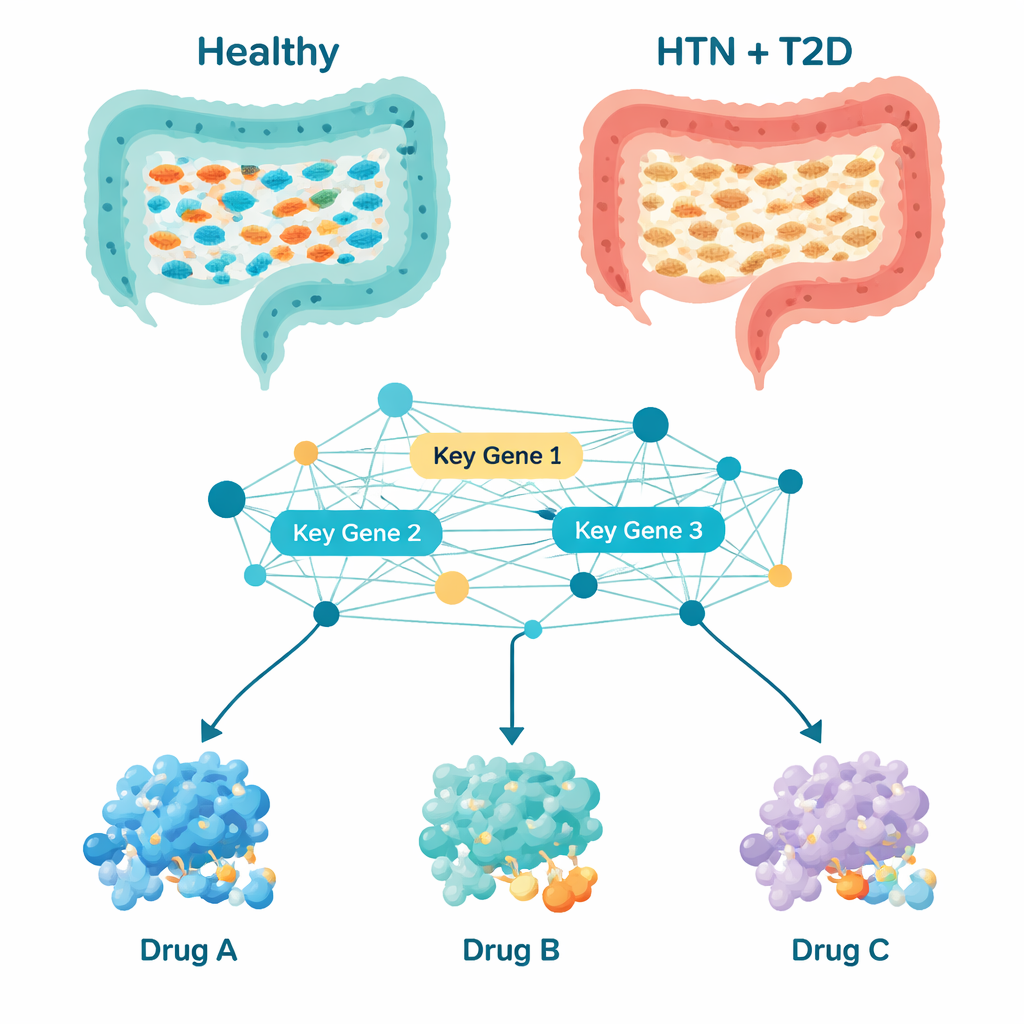
При углублённом анализе типов бактерий, доминировавших в образцах, выявилась четкая картина. У здоровых людей были распространены бактерии, участвующие в образовании короткоцепочечных жирных кислот — соединений, которые поддерживают здоровье слизистой кишечника и помогают контролировать воспаление и обмен веществ. Среди них были группы Bacteroides, Prevotella, Roseburia и Akkermansia. У людей с гипертонией и диабетом многие из этих полезных микроорганизмов были истощены. Одновременно чаще встречались бактерии, ассоциированные в других исследованиях с воспалением и метаболическими нарушениями, такие как Megasphaera, Lactobacillus, Streptococcus и Veillonella. Девятнадцать бактериальных групп постоянно различались между пациентами и здоровыми контрольными субъектами, что указывает на координированный сдвиг в сторону кишечной среды, которая может способствовать слабо выраженному воспалению и метаболическому стрессу.
От микробов к молекулярным «регуляторам»
Подсчёт микробов сам по себе не объясняет, как они влияют на организм, поэтому учёные использовали вычислительные методы, чтобы предположить, чем вероятно занимаются кишечные бактерии. Они прогнозировали, какие метаболические пути — цепочки химических реакций — стали более или менее активными у пациентов. Из более чем тысячи путей 195 оказались существенно изменёнными. Многие из них были связаны с синтезом белка, энергетическим обменом и обработкой строительных блоков, таких как нуклеотиды и аминокислоты. Построив сеть взаимодействий между соответствующими бактериальными белками, команда выделила десять «узловых» генов, расположенных в ключевых соединениях этой сети. Эти гены, с названиями вроде gltB, gyrB, fusA и mdh, действуют как регуляторы основных бактериальных функций — производство энергии, репликация ДНК, синтез белка, а также метаболизм жирных кислот и нуклеотидов. Поскольку эти процессы тесно связаны с воспалением, здоровьем сосудов и контролем глюкозы, изменения в этих микробных генах могут оказывать системное влияние на кровяное давление и уровень сахара.
Поиск новых применений для существующих лекарств
Имея список бактериальных «регуляторов», исследователи перешли к компьютерному скринингу лекарств. Они собрали 189 препаратов, уже изучавшихся при гипертонии, сахарном диабете 2 типа или связанных метаболических нарушениях, и применили молекулярное докирование — по сути 3D‑головоломку — чтобы выяснить, какие соединения могут сильнее всего связываться с белками, кодируемыми десятью ключевыми бактериальными генами. Выделились три кандидата: нарингин и неогесперидин — растительные соединения, встречающиеся в цитрусах, — и бромокриптин, препарат, уже одобренный для лечения сахарного диабета 2 типа. Динамические симуляции на интервале порядка 100 пикосекунд показали, что комплексы с участием неогесперидина и бромокриптина особенно стабильны, что означает возможность надёжного связывания и влияния на целевые бактериальные белки в реальных условиях. Дополнительные проверки «лекарственных» свойств этих соединений, а также их возможного всасывания, распределения и выведения указали на бромокриптин как наиболее практичный кандидат в ближайшей перспективе, хотя всем трём потребуются тщательные исследования безопасности и дозирования.
Что это значит для будущей медицины
Проще говоря, эта работа описывает цепочку из трёх звеньев: у людей с сочетанием гипертонии и сахарного диабета 2 типа наблюдается специфический кишечный микробиом; этот микробиом несёт набор бактериальных генов, способных сдвигать обмен веществ и состояние сосудов в неблагоприятную сторону; и некоторые существующие препараты, по вычислительным данным, способны нацеливаться на эти бактериальные гены. Исследование не доказывает, что изменение этих микробов или их генов излечит болезни, и не тестирует препараты на пациентах. Однако оно прокладывает план действий для микробиом‑ориентированной диагностики и терапии, где в будущем врачи могли бы модифицировать кишечную микрофлору или применять нацеленные препараты, чтобы уменьшить совокупное бремя гипертонии и диабета.
Цитирование: Rahat, M.T.I., Sumi, M.S.A., Nurejannath, M. et al. Identification of bacterial key genes and therapeutic targets in hypertensive patients with type 2 diabetes through bioinformatics analysis. Sci Rep 16, 6431 (2026). https://doi.org/10.1038/s41598-026-36467-5
Ключевые слова: кишечный микробиом, гипертензия, сахарный диабет 2 типа, бактериальные гены, переназначение лекарств