Clear Sky Science · ru
Базовые характеристики, связанные с летальностью среди детей, живущих с ВИЧ, начинавших АРТ в сельской районной клинике ВИЧ в Мозамбике
Почему это исследование важно для здоровья детей
Лечение ВИЧ превратило некогда смертельную инфекцию в управляемое состояние для многих взрослых, но дети — особенно в сельских, малообеспеченных районах — по‑прежнему умирают с тревожной частотой. В этом исследовании из районной больницы на юге Мозамбика проследили более 1 300 детей с ВИЧ, начавших антиретровирусную терапию (АРТ) в период с 2002 по 2019 год. Анализируя, кто выжил, а кто нет, исследователи выявили, какие дети находятся в наибольшем риске, и какие изменения в клиниках и системах здравоохранения могут повысить их шансы на выживание.
Жизнь и смерть в сельской клинике по лечению ВИЧ
В больнице Кармело в Чокуэ, референсном центре, обслуживающем в основном сельское население, 1 341 ребёнок в возрасте до 15 лет начал лечение ВИЧ в течение 17 лет. В сумме они дали более 6 700 «дето‑лет» наблюдения — время, в течение которого в электронной медицинской карте фиксировались их прогресс, осложнения и исходы. В целом около 14 % этих детей умерли во время лечения, что соответствует 2,8 смерти на каждые 100 дето‑лет — уровень, сопоставимый с другими африканскими регионами, но всё ещё недопустимо высоким. Большинство детей начали лечение как амбулаторные пациенты и ранее не получали противовирусных препаратов; однако многие уже поступали с признаками запущенной инфекции. 
Самая молодая группа сталкивается с наибольшими трудностями
Возраст оказался одним из сильнейших предикторов выживаемости. Дети в возрасте двух лет и младше на момент начала терапии имели более чем вдвое более высокий риск смерти по сравнению с теми, кто начинал лечение в раннем подростковом возрасте. У младенцев и малышей иммунная система менее сформирована, они более уязвимы к тяжелым инфекциям и недоеданию. Результаты исследования отражают широко наблюдаемую в Африке закономерность: задержки в диагностике ВИЧ у младенцев вместе с ограниченным доступом к адекватному питанию и профилактическим средствам создают опасное окно, в котором даже спасительная АРТ может прийти слишком поздно, чтобы полностью обратить ущерб.
Когда поздняя диагностика встречается с тяжёлой болезнью
Помимо возраста, критично важна была степень тяжести заболевания на момент начала лечения. Дети, начавшие АРТ будучи достаточно больными, чтобы требовать госпитализации, имели почти вдвое более высокий риск смерти по сравнению с теми, кто мог лечиться амбулаторно. Аналогично, те, кто уже находился в самых поздних стадиях ВИЧ или имел очень низкие показатели CD4 — маркёр сильно ослабленного иммунитета — в несколько раз чаще умирали. Многие из этих детей также боролись с туберкулёзом (ТБ). Если им требовалось лечение ТБ в течение трёх месяцев после начала антиретровирусной терапии, риск смерти почти удваивался, что отражает как прямое влияние ТБ, так и осложнения, возникающие при восстановлении иммунной системы и активации скрытых инфекций.
Не все схемы терапии равны
Тип комбинации антиретровирусных препаратов, которые получали дети, также имел значение. Схемы на основе ставудина (D4T), старого препарата, который сейчас в основном вышел из употребления, были связаны с значительно более высоким риском смерти. Напротив, комбинации, включавшие ингибиторы протеазы — более сильные, современные препараты — или зидовудин (ZDV), казались защитными, существенно снижая риск смертности по сравнению с некоторыми схемами на основе тенофовира. Поскольку исследование охватывает многие годы, в течение которых национальные руководства по лечению менялись, часть этой картины отражает общие улучшения в уходе с течением времени. Тем не менее вывод ясен: более безопасные и эффективные современные режимы — ключ к сохранению жизни детей, особенно если их начать до того, как ВИЧ значительно повредит иммунную систему. 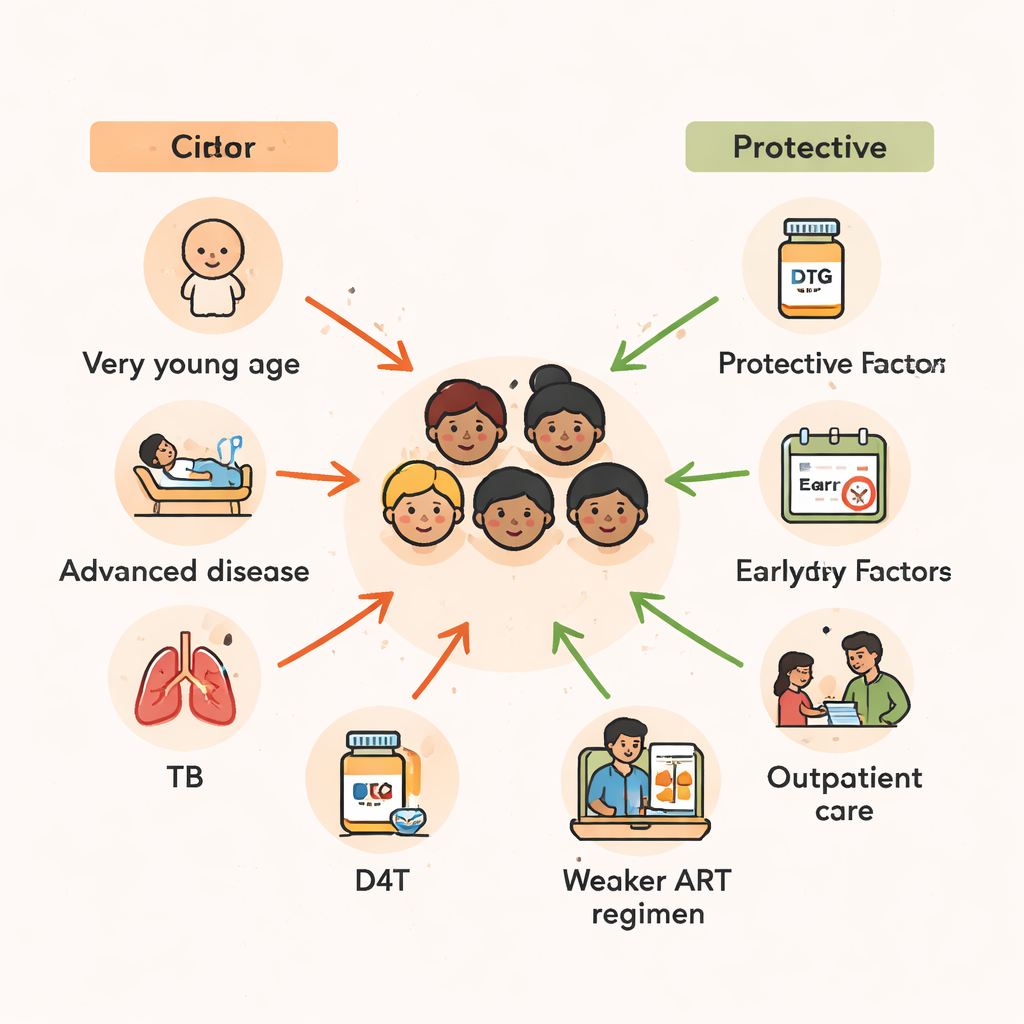
Превращая доказательства в лучшее лечение
Проще говоря, исследование показывает, что слишком многие дети в сельском Мозамбике начинают лечение ВИЧ слишком поздно — когда они очень малы, уже тяжело больны или сталкиваются одновременно с ВИЧ и ТБ — и что такие задержки сильно увеличивают их шансы на смерть. Авторы делают вывод, что чтобы спасти больше жизней, клиники должны диагностировать ВИЧ раньше, особенно у младенцев; начинать терапию до коллапса иммунной системы; тщательно обследовать на скрытые инфекции, такие как ТБ; и использовать наиболее эффективные и удобные для детей комбинации препаратов, доступные сегодня, например на основе ингибиторов протеазы или долутегравира. Укрепление подготовки персонала и ориентированного на семью ухода в сельских районах, по их мнению, поможет воплотить эти выводы в повседневной практике, способствуя превращению ВИЧ из смертельного детского заболевания в контролируемое состояние, независимо от места рождения ребёнка.
Цитирование: Nacarapa, E., Maddalozzo, R., Moosa, MY.S. et al. Baseline characteristics associated with mortality among children living with HIV initiating ART at a rural district HIV clinic of Mozambique. Sci Rep 16, 6051 (2026). https://doi.org/10.1038/s41598-026-36433-1
Ключевые слова: детский ВИЧ, антиретровирусная терапия, соинфекция туберкулез, Мозамбик, детская смертность