Clear Sky Science · ru
Две парные клеточные линии рака шейки матки с HPV‑59 и различными фенотипами хеморадиорезистентности
Почему это исследование важно для пациентов
Рак шейки матки по‑прежнему остается одной из ведущих причин смерти от рака у женщин, и многим пациенткам назначают комбинированную химио‑ и лучевую терапию. Тем не менее некоторые опухоли учатся выживать после этих мощных вмешательств — рецидивируют и становятся труднее поддающимися лечению. В этом исследовании прослеживается опухоль одной молодой женщины во времени: ее опухолевые клетки превращены в две живые лабораторные модели, созданные до и после терапии, чтобы показать, как может возникать резистентность к лечению и как будущие препараты можно тестировать более реалистично.
Наблюдая одну опухоль во время лечения
Исследователи работали с 45 образцами опухолей шейки матки, но длительно культивировать удалось лишь клетки от одной пациентки: 22‑летней женщины с распространенным плоскоклеточным раком шейки. От нее получили две постоянные клеточные линии. Первая, названная AdMer35, получена из биопсии до хеморадиотерапии. Вторая, AdMer43, создана из биопсии, взятой через несколько месяцев после двух курсов облучения и химиотерапии паклитакселом и карбоплатином. Обе линии сохранили морфологию эпителиальных клеток, выстилающих шейку, и в обеих выявлена ДНК одного и того же высокоонкогенного штамма папилломавируса человека — HPV‑59, относительно редкого в существующих моделях. 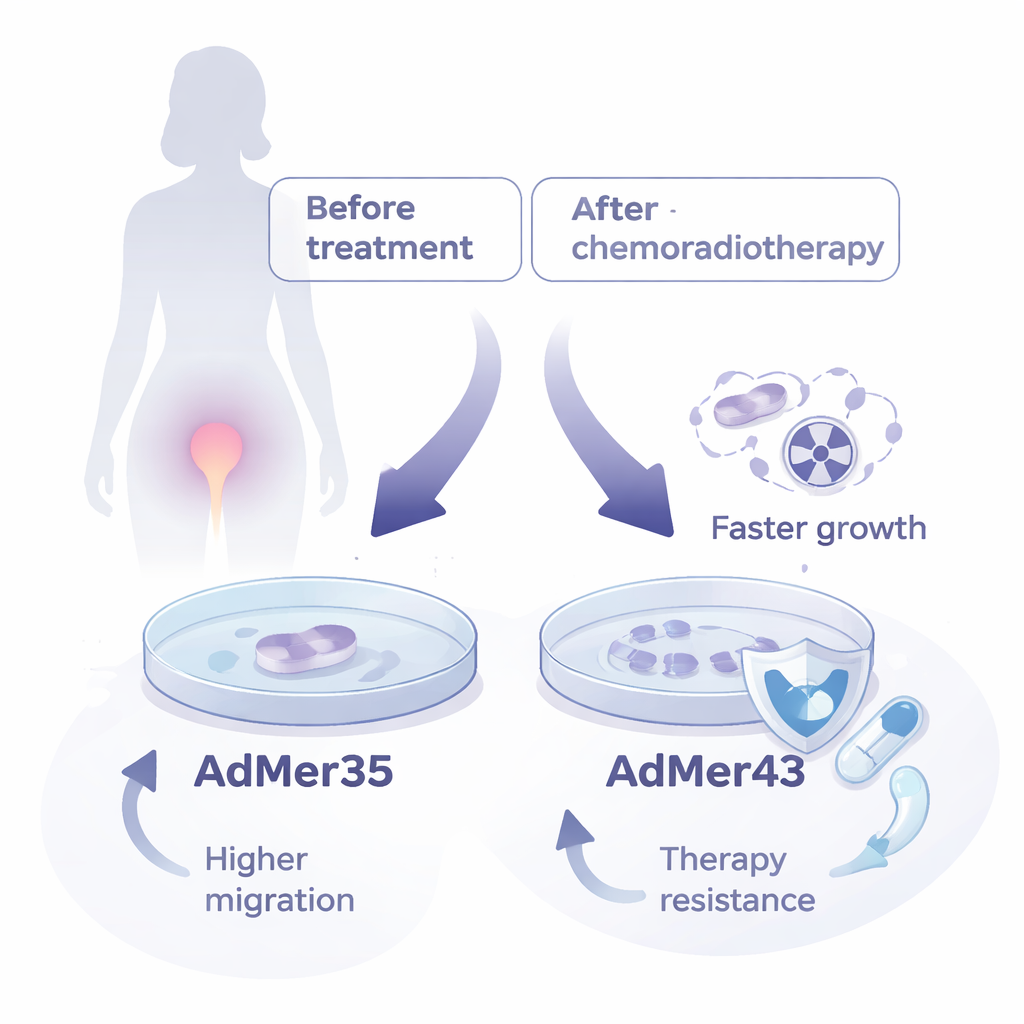
Общее происхождение — разное поведение
Хотя AdMer35 и AdMer43 происходят от одного пациента и несут один и тот же вирус, в лаборатории они ведут себя по‑разному. AdMer43 делится быстрее, достигая более высокой скорости роста в режиме реального времени, и демонстрирует более интенсивное окрашивание Ki‑67 — белка, связанного с активной пролиферацией. AdMer35, напротив, быстрее мигрирует по поверхностям, что указывает на большую способность к инвазии окружающих тканей. Хромосомный анализ показал, что у линий разные аберрантные числа хромосом, отражающие генетический хаос, типичный для рака, но также подчеркивающие, что они представляют собой разные ветви эволюции одной и той же опухоли.
Как клетки переносят облучение и препараты
Ключевой вопрос заключался в том, как эти сестринские линии реагируют на те же процедуры, которые проходила пациентка. При воздействии клинически релевантной дозы рентгеновского излучения AdMer35 заметно замедляла рост в течение нескольких дней, в ней увеличивалось число клеток, задерживающихся в фазе G2/M клеточного цикла — контрольной точке при повреждении ДНК, — и наблюдалось больше признаков программируемой клеточной гибели. Напротив, AdMer43 продолжала пролиферировать почти так же, как не облученные клетки, почти не проявляла ареста клеточного цикла и имела лишь минимальную апоптозу. Похожая картина наблюдалась при химиотерапии: для уничтожения половины клеток AdMer43 требовались более высокие дозы карбоплатина и паклитаксела по сравнению с AdMer35, что свидетельствует о сниженной чувствительности к препаратам. По сути, посттерапевтическая линия AdMer43 приобрела более устойчивый хеморадиорезистентный профиль.
Испытание роста опухоли в животных
Чтобы понять, как эти различия проявляются в живом организме, ученые имплантировали обе линии под кожу иммунодефицитных мышей. И AdMer35, и AdMer43 давали образование опухолей, что подтвердило способность каждой линии стимулировать рост рака. Опухоли из AdMer35 в целом росли больше и выглядели более локально агрессивными, что согласуется со склонностью этой линии к миграции в культуре. Опухоли AdMer43 были меньше, но содержали высокую долю клеток, позитивных по Ki‑67, указывая на интенсивное деление, и имели больше поддерживающей соединительной ткани. В совокупности эти признаки говорят о том, что AdMer35 может быть лучше приспособлена к распространению по тканям, тогда как AdMer43 превосходит по способности к устойчивой пролиферации после установления опухолевого очага. 
Новый инструмент для изучения и предотвращения резистентности
Главный вывод для неспециалистов состоит в том, что авторы создали редкую модель «до‑и‑после» одной и той же раковой опухоли, проходящей через реальную терапию. AdMer35 отображает опухоль в начальном состоянии; AdMer43 фиксирует позднюю, более закаленную версию, которая игнорирует лучевую терапию и стандартные препараты. Поскольку обе линии сохраняют исходную HPV‑59‑инфекцию пациентки и характеристики опухоли, они предлагают мощный инструмент для изучения того, как клетки рака адаптируются под терапевтическим давлением, и для испытаний новых комбинаций лечения, направленных на предотвращение или преодоление резистентности. В конечном счете выводы, полученные на таких парных моделях, могут помочь врачам не допускать рецидива рака шейки матки после терапии и улучшить долгосрочную выживаемость будущих пациенток.
Цитирование: Tatarnikova, I., Talyshev, V., Sen’kova, A. et al. Two paired HPV-59 cervical cancer cell lines with distinct chemoradioresistant phenotypes. Sci Rep 16, 7307 (2026). https://doi.org/10.1038/s41598-026-36260-4
Ключевые слова: рак шейки матки, хеморадиорезистентность, HPV‑59, клеточные линии рака, резистентность к терапии