Clear Sky Science · ru
Большая поражённость лимфатических узлов предсказывает больший эффект химиотерапии после резекции аденокарциномы протоков поджелудочной железы: данные 22 045 пациентов
Почему лимфатические узлы важны после операции при раке поджелудочной железы
Для людей с раком поджелудочной железы операция с последующей химиотерапией часто остаётся лучшим шансом на продление жизни. Но не все пациенты реагируют одинаково, и многие после операции слишком ослаблены, чтобы выдержать месяцы дополнительного лечения. Это исследование задаёт практический, ориентированный на пациента вопрос: кому из оперированных людей химиотерапия принесёт наибольшую пользу — и может ли простой показатель из патологоанатомического заключения, число поражённых лимфатических узлов, помочь в принятии этого решения?
Анализ тысяч пациентов из реальной практики
Исследователи использовали большой американский регистр SEER (Surveillance, Epidemiology, and End Results), чтобы проследить исходы у 22 045 человек с протоковой аденокарциномой поджелудочной железы — самой распространённой и самой смертоносной формой этого заболевания. Все пациенты перенесли операцию по удалению опухоли и при диагностике не имели отдалённых метастазов. В протоколах была также указана количество близлежащих лимфатических узлов, в которых обнаружены раковые клетки. В соответствии с текущей системой стадирования пациентов разделили на три группы: N0 (нет поражённых узлов), N1 (1–3 поражённых узла) и N2 (4 и более поражённых узлов). Примерно три четверти пациентов получили химиотерапию после операции, остальные перенесли только операцию.
Как химиотерапия и поражённость узлов влияют на выживаемость
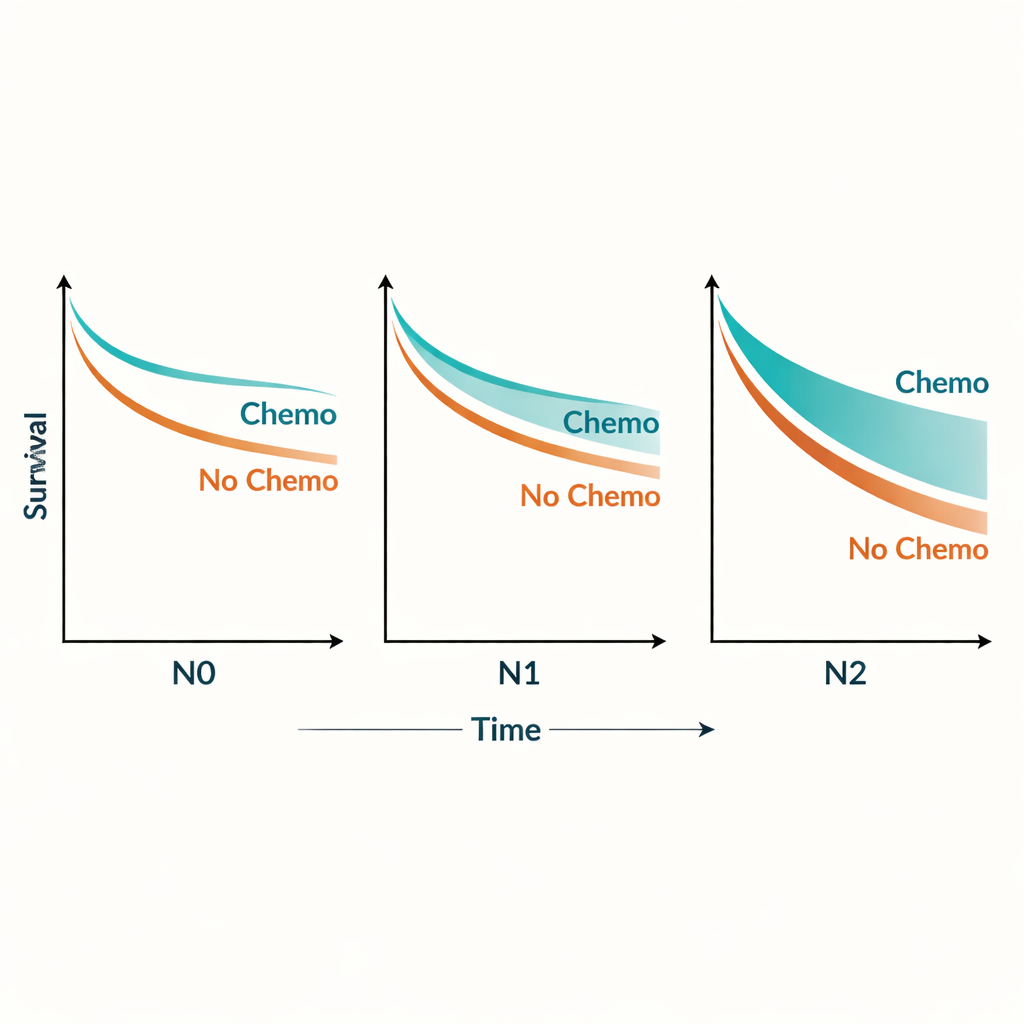
При анализе выживаемости два фактора выделялись особенно сильно: получение химиотерапии и число поражённых лимфатических узлов. Отказ от химиотерапии повышал риск смерти от рака поджелудочной железы приблизительно на 70% по сравнению с её проведением. Наличие рака в лимфатических узлах дополнительно ухудшало прогноз в градуированном виде: при N1 риск смерти был примерно на 50% выше, чем при N0, а при N2 он более чем вдвое превышал риск при N0. Ключевым открытием оказалось не просто то, что оба фактора важны, а то, что они взаимодействуют — чем больше поражённых узлов, тем больший дополнительный эффект от химиотерапии наблюдается у пациентов.
Больше поражённых узлов — больше пользы от лечения
Чтобы изучить этот эффект, исследователи оценили преимущество химиотерапии по всему спектру числа положительных лимфатических узлов. Они обнаружили, что преимущество химиотерапии увеличивалось с ростом лимфогенного бремени и затем выравнивалось при достижении четырёх и более поражённых узлов. В практическом выражении химиотерапия улучшала трёхлетнюю специфическую по раку выживаемость примерно с 39% до 55% у пациентов N0, с 18% до 37% у пациентов N1 и с 9% до 26% у пациентов N2. Примечательно, что пациенты с N1, получавшие химиотерапию, в среднем жили дольше, чем пациенты без поражённых узлов, не получавшие химиотерапии. Даже пациенты с наибольшей лимфогенной вовлечённостью (N2) имели лучшие исходы при химиотерапии по сравнению с нелечеными пациентами с умеренным поражением узлов (N1).
Проверка находки со всех сторон
Поскольку лечение и выживаемость зависят от многих других факторов, авторы применили несколько слоёв статистических проверок. Они скорректировали модели по возрасту, полу, размеру и степени дифференцировки опухоли, типу операции, лучевой терапии и социально-экономическим переменным. Анализы повторили с учётом смертей от причин, не связанных с раком, исключили пациентов, получавших химиотерапию до операции, и рассмотрели не только абсолютное число поражённых узлов, но и долю вовлечённых узлов. Дополнительно проверяли, сохраняется ли эффект отдельно у мужчин и женщин, а также у пациентов, у которых хирурги и патологоанатомы исследовали больше или меньше лимфатических узлов. Во всех этих альтернативных анализах проявлялась одна и та же картина: большая поражённость лимфатических узлов стабильно обозначала пациентов, которые получают непропорционально больший прирост выживаемости от химиотерапии.
Что это значит для пациентов и врачей
Для человека, восстанавливающегося после операции при раке поджелудочной железы, решение о химиотерапии может быть трудным, особенно когда осложнения или утомляемость затрудняют проведение курса лечения. Это исследование показывает, что число раковых лимфатических узлов в операционном материале может служить простым и широко доступным ориентиром для оценки ожидаемой пользы от химиотерапии. Пациенты с N1 или N2 — у которых опухоль уже поразила несколько ближайших узлов —, по-видимому, получают наибольшую дополнительную выгоду в виде выживаемости и возможно нуждаются в дополнительной поддержке, чтобы начать лечение вовремя и довести его до конца. Хотя химиотерапия остаётся полезной и для пациентов без поражённых узлов, статус лимфатических узлов здесь выступает не только как маркер агрессивности рака, но и как сигнал того, кто может получить наибольшую пользу от интенсивной послеоперационной терапии.
Цитирование: Zhou, J., Dou, X., Wei, W. et al. Higher lymph node burden predicts greater chemotherapy benefit in resected pancreatic ductal adenocarcinoma: evidence from 22,045 patients. Sci Rep 16, 7227 (2026). https://doi.org/10.1038/s41598-026-36035-x
Ключевые слова: рак поджелудочной железы, лимфатические узлы, химиотерапия, выживаемость, стратификация риска