Clear Sky Science · ru
Распространенность и клиническое значение рекомендованной руководствами медикаментозной терапии при острой сердечной недостаточности с уменьшенной или слегка сниженной фракцией выброса
Почему это важно для людей с сердечными проблемами
Сердечная недостаточность — одна из ведущих причин госпитализации пожилых людей, и многих пациентов выписывают с набором препаратов, направленных на защиту сердца. Но в повседневной практике не всем назначают полный комплекс, рекомендованный руководствами. В этом исследовании, проведенном в японских больницах, поставили простой, но важный вопрос: у людей, госпитализированных при внезапном ухудшении сердечной недостаточности, приводит ли выписка с большим числом рекомендованных препаратов к меньшей смертности и реже к повторным госпитализациям?
Кто эти пациенты
Исследование опиралось на большой проект Kyoto Congestive Heart Failure (KCHF) registry, который отслеживает пациентов, госпитализированных с острой сердечной недостаточностью в 19 больницах Японии. Из более чем 4000 человек команда сосредоточилась на 2086 пациентах с ослабленной насосной функцией сердца (с уменьшенной или слегка сниженной фракцией выброса), которые выжили и были выписаны домой. Врачи проверяли, выписан ли каждому пациенту один из трех основных классов препаратов при сердечной недостаточности: препараты, расширяющие сосуды (ингибиторы АПФ или блокаторы рецепторов ангиотензина), бета-блокаторы, замедляющие и защищающие сердце, и гормональные препараты — антагонисты минералокортикоидных рецепторов. Пациентов группировали по числу этих трех классов, которые им выписали: ни один, один, два или все три.
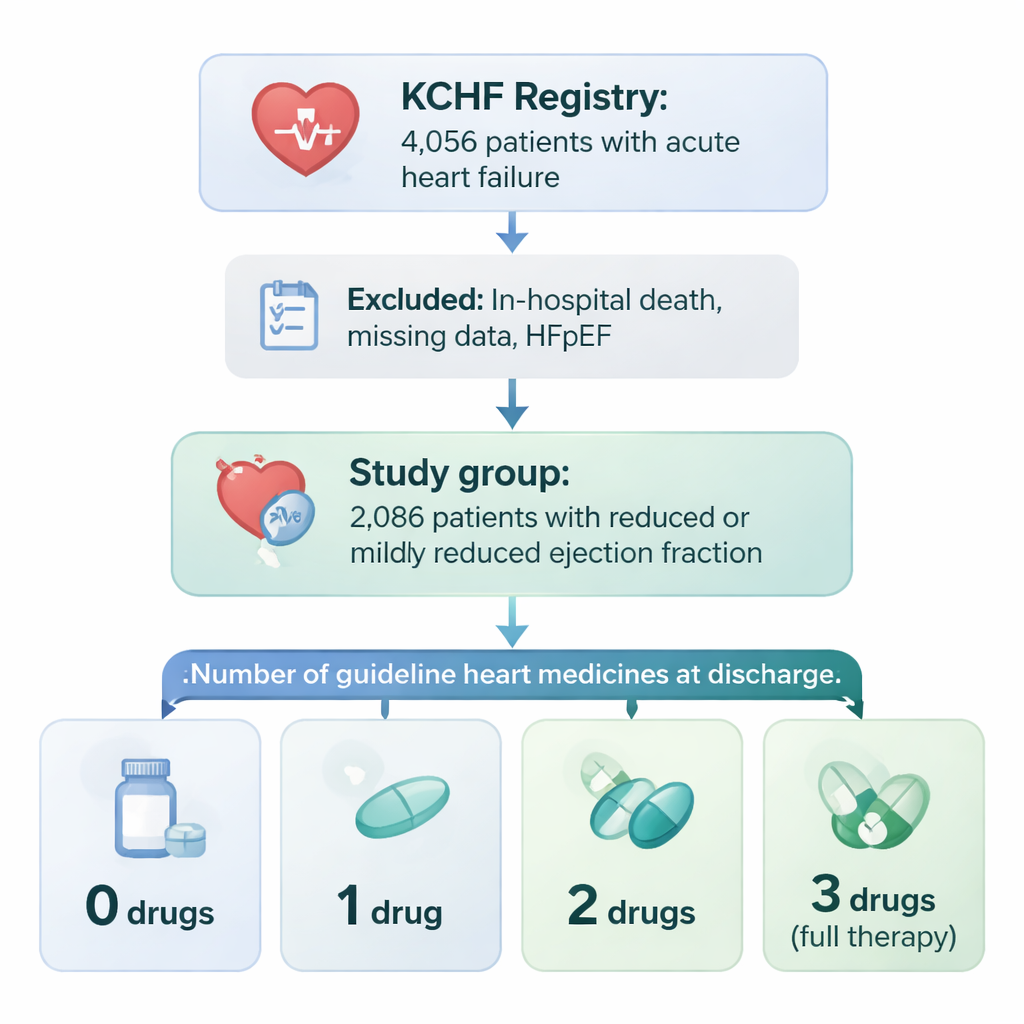
Кому назначают полный комплекс
Только около трех из десяти пациентов были выписаны со всеми тремя классами препаратов. Те, кому назначили полный набор, как правило, были моложе, чаще мужчины, могли передвигаться самостоятельно и имели меньше серьезных сопутствующих заболеваний, таких как почечная недостаточность или тяжелая анемия. Пациенты в возрасте 80 лет и старше, поступившие с инфарктом, а также те, у кого была выраженная почечная дисфункция, реже получали полный комплекс. Коротко говоря, врачи чаще назначали все три препарата пациентам, которые выглядели крепче и имели меньше осложнений, и были более осторожны в отношении более хрупких больных, у которых могли бы возникнуть побочные эффекты.
Что произошло после выписки
Исследователи наблюдали за пациентами примерно в течение года после выписки, отслеживая два ключевых события: смерть от любой причины или повторную госпитализацию по поводу ухудшения сердечной недостаточности. Паттерн оказался показательным. Среди тех, кто не получал ни одного препарата из рекомендованных, более половины либо умерли, либо были повторно госпитализированы в течение года. Этот риск поэтапно снижался с увеличением числа назначенных классов препаратов. Пациенты, выписанные со всеми тремя препаратами, имели наилучшие исходы: лишь около четверти столкнулись со смертельным исходом или повторной госпитализацией за тот же период. Даже после тщательной корректировки на возраст, функцию почек, анемию и многие другие факторы здоровья, пациенты без назначений или с только одним классом препаратов по-прежнему имели явно более высокий риск по сравнению с теми, кто получал все три. Пациенты на двух препаратах находились между этими группами и статистически были похожи на группу с полным лечением.
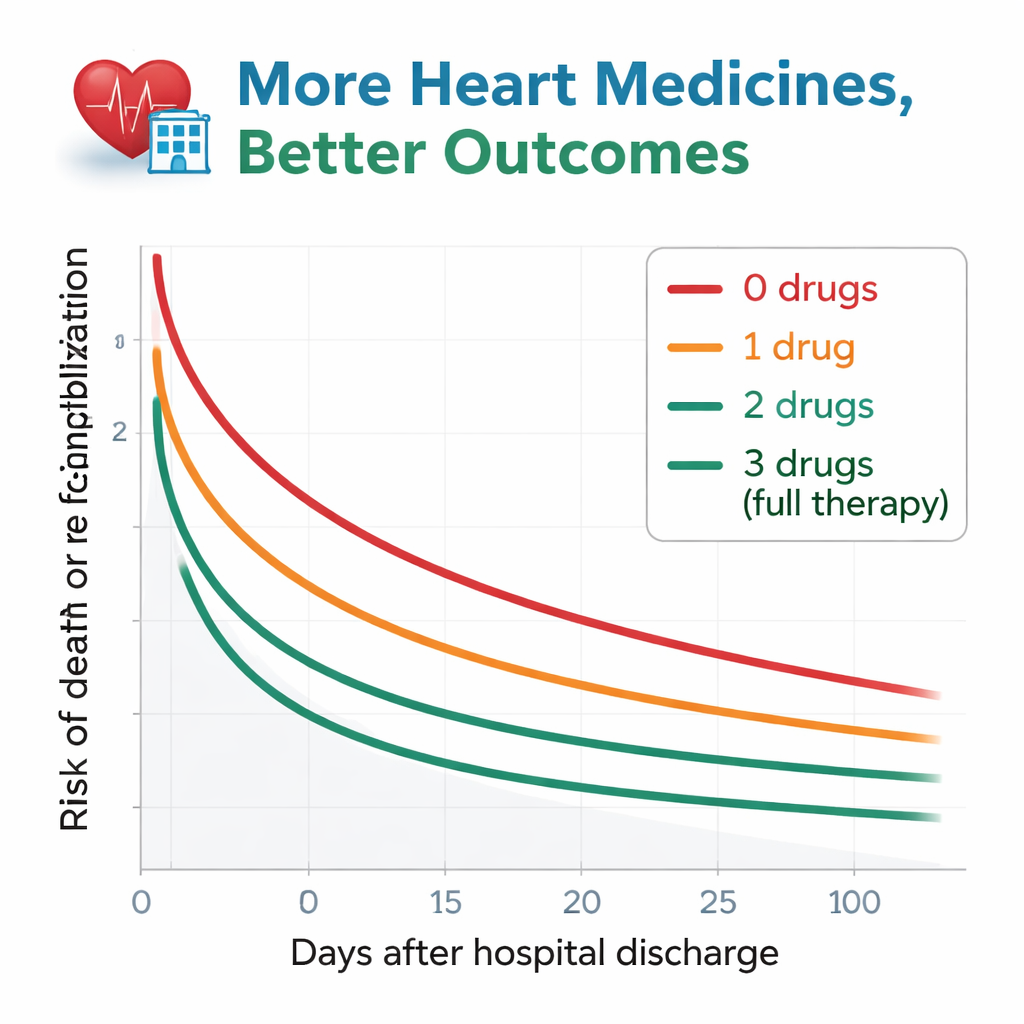
Почему некоторые пациенты остаются без полного лечения
Исследование также проливает свет на причины, по которым многие пациенты не получают полный рекомендуемый набор. Некоторые причины — медицинские: низкое артериальное давление, проблемы с почками или отклонения в анализах крови могут сделать определенные препараты небезопасными. Старший возраст, хрупкость и трудности с регулярным приемом таблеток также играют роль. Важны и социальные и системные факторы: насколько врач уверен в применении этих препаратов, насколько тесно можно наблюдать пациента после выписки и как различается уход в разных больницах. Авторы подчеркивают, что пациенты, выписанные без ни одного из трех классов, составляли небольшую, но особенно уязвимую группу, у которой может быть несколько барьеров к получению лечения.
Что это значит для пациентов и их семей
Для людей, живущих с сердечной недостаточностью, и их опекунов посыл прост: когда это безопасно, прием большего числа проверенных препаратов при сердечной недостаточности, по-видимому, защищает от смерти и повторных госпитализаций. Это исследование не может доказать причинно-следственную связь, потому что наиболее тяжелобольные пациенты также были наименее склонны получать полное лечение. Тем не менее, в более чем двух тысячах реальных случаев те, кого выписали со всеми тремя основными классами препаратов, последовательно имели лучшие исходы в течение следующего года. Разговор с врачами и медсестрами о том, какие препараты рекомендованы, на какие побочные эффекты обращать внимание и можно ли безопасно добавить дополнительные лекарства, может помочь большему числу пациентов получить те преимущества по выживаемости, на которые ориентированы клинические рекомендации.
Цитирование: Miyoshi, Y., Kato, T., Morimoto, T. et al. Prevalence and clinical significance of guideline-directed medical therapy in acute heart failure with reduced or mildly reduced ejection fraction. Sci Rep 16, 5116 (2026). https://doi.org/10.1038/s41598-026-35835-5
Ключевые слова: сердечная недостаточность, терапия по руководствам, сердечные препараты, повторная госпитализация, кардиологические исходы