Clear Sky Science · ru
Врожденные противовирусные и иммунные функции, связанные с сокращением резервуара ВИЧ после терапии anti-PD-1
Почему это исследование важно
Современные препараты против ВИЧ могут удерживать вирус под контролем в течение десятилетий, но полностью избавить от него не способны. Небольшой «резервуар» инфицированных клеток находится в состоянии покоя в организме и может вновь запустить инфекцию, если лечение прекратится. В этом исследовании изучают, может ли тип противораковой иммунотерапии, который «снимает тормоза» с иммунной системы, также помочь уменьшить скрытый резервуар ВИЧ, и указывают на биологические подсказки, которые могут прогнозировать, кто извлечёт из этого наибольшую пользу.
Скрытый вирус и новый класс лекарств
Сегодня люди, живущие с ВИЧ, часто принимают антиретровирусную терапию (АРТ), которая снижает количество вируса в крови до уровней, невозможно обнаружить стандартными методами. Тем не менее вирус сохраняется в небольшой популяции иммунных клеток, в основном в клетках памяти CD4, где он лежит молча и недоступен для препаратов. Многие из этих клеток экспрессируют на поверхности белок PD-1 — часть тормозной системы, которая обычно препятствует чрезмерной активации иммунитета. Препараты от рака, блокирующие PD-1, преобразили лечение ряда опухолей, «разбудив» иммунные клетки. Поскольку PD-1 также присутствует на клетках, содержащих ВИЧ, и на уставших «антиретровирусных» клетках, учёных интересует, не помогут ли те же препараты ослабить контроль ВИЧ.
Клиническое исследование у людей с ВИЧ и раком
В этом исследовании 30 взрослых с ВИЧ и различными типами рака получили антитело, блокирующее PD-1 — пембролизумаб — каждые три недели поверх их обычной АРТ. Лечение в целом переносилось безопасно, у некоторых участников наблюдались частичные или полные ответные реакции опухолей. Исследователи брали кровь до лечения, через 24 часа, через неделю и в конце терапии, который мог наступить через многие месяцы. Они измеряли ДНК ВИЧ внутри иммунных клеток как маркер латентного резервуара, РНК ВИЧ как признак вирусной активности, а также широкий набор иммунных сигналов с помощью РНК-секвенирования, измерений белков и одно-клеточных анализов. 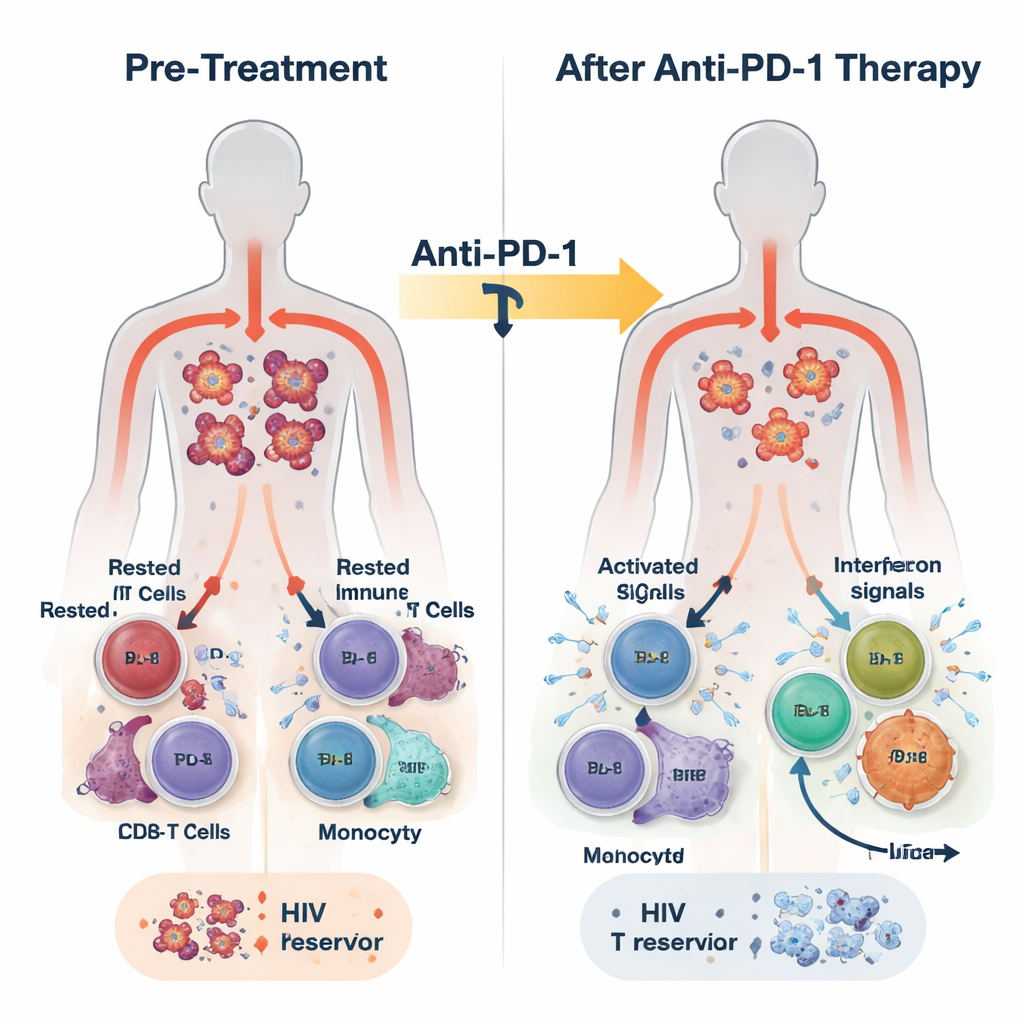
Раннее противовирусное «тревожное» реагирование у части участников
Всего через 24 часа после первой дозы у большинства участников в крови отмечался всплеск врождённой иммунной активности. Повысились уровни провоспалительных медиаторов, таких как интерфероны (классические молекулы противовирусной тревоги в организме) и IL-6, тогда как подавляющая молекула TGF-бета снизилась. При этом были включены генетические программы, связанные с противовирусной защитой, активностью моноцитов и эффекторной функцией CD8 Т-клеток по всему пулу лейкоцитов. Более детальный анализ показал, что эта реакция была неоднородной. К концу лечения участников можно было разделить на две группы по силе и длительности активности интерферон-стимулируемых генов (ISG): группа с высокой ISG-активностью, у которой эти противовирусные программы сохранялись, и группа с низкой ISG-активностью, у которой они угасали.
Связь иммунных паттернов с сокращением резервуара ВИЧ
У участников с высокой ISG-активностью изначально было меньше ДНК ВИЧ в CD4 Т-клетках по сравнению с группой с низкой ISG-активностью, и в дальнейшем у них наблюдалось примерно двухкратное снижение этого латентного резервуара со временем. К концу терапии у них также как правило обнаруживалось меньше CD4 Т-клеток, способных «разбудить» ВИЧ в лабораторных тестах. Напротив, у участников из ISG-низкой группы изменения ДНК ВИЧ были минимальными или отсутствовали, и часто выявлялось больше клеток, которые можно было индуцировать к продукции РНК ВИЧ. Высокорарешающие одно-клеточные исследования дали механизм: подмножество моноцитов быстро увеличивало экспрессию противовирусных генов; CD8 Т-клетки, специфичные к ВИЧ, расширялись и становились более пролиферативными; некоторые подтипы CD4 Т-клеток усиливали противовирусную защиту, тогда как другие, связанные с продолжающейся вирусной транскрипцией, снижались. Эксперименты на клетках здоровых доноров подтвердили, что стимуляция врождённых сенсоров или интерфероновых путей может повышать уровень противовирусных белков в CD4 Т-клетках и снижать их восприимчивость к инфекции ВИЧ. 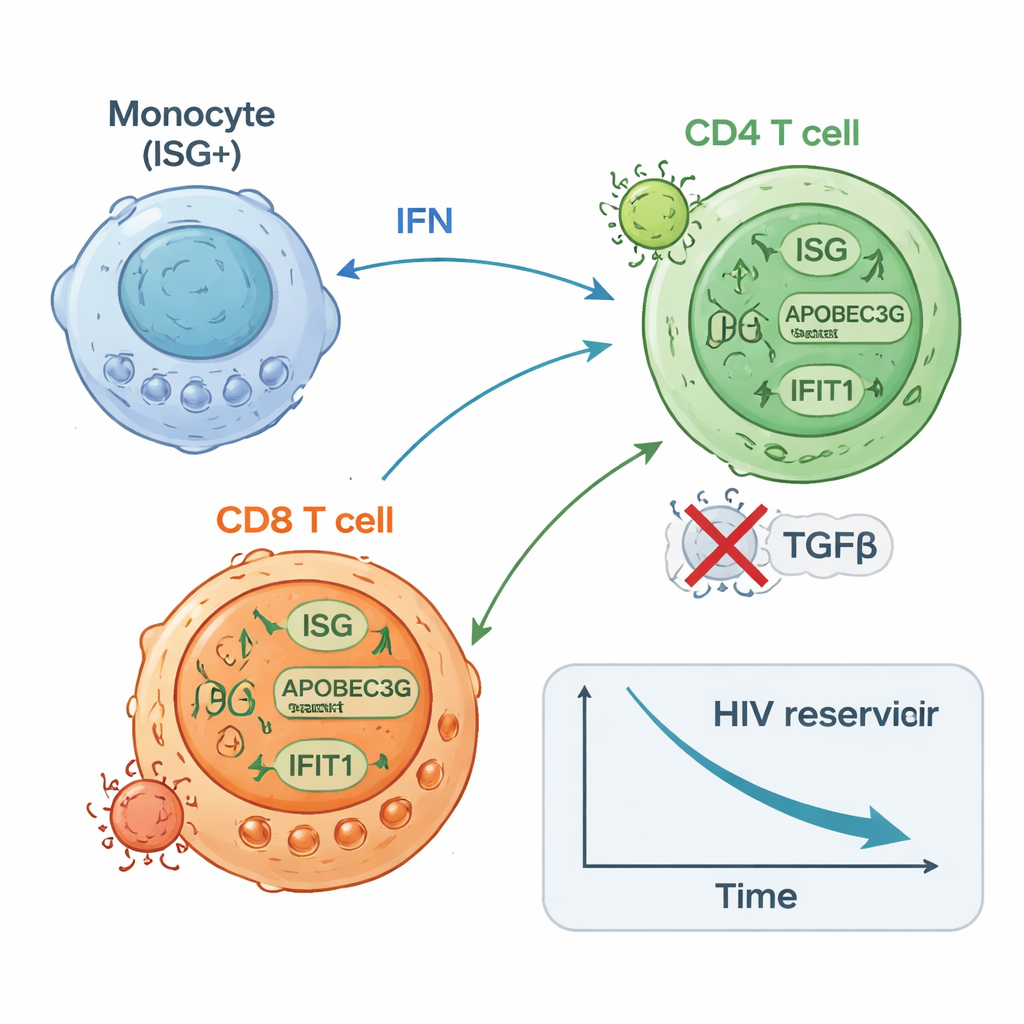
Подсказки для выбора и улучшения будущих терапий
Интригующе, те же противовирусные генетические паттерны, которые наблюдались в ISG-высокой группе, также встречаются в крови некоторых людей с другими онкологическими заболеваниями или инфекциями, что указывает на существование естественно «приготовленного» иммунного состояния у части индивидов. В этом исследовании такое «приготовленное» состояние — определяемое сильными интерфероновыми программами в миелоидных клетках и Т-клетках и низкой активностью регуляторных путей, таких как WNT-сигналинг и TGF-бета — было связано как с более безопасным контролем резервуара ВИЧ, так и с признаками, ассоциированными с лучшими онкологическими исходами в других испытаниях. Авторы предлагают, что сочетание блокады PD-1 с тщательно подобранными усилениями интерфероновых путей или с препаратами, блокирующими TGF-бета, могло бы ещё больше улучшить сокращение резервуара ВИЧ при сохранении контроля над раком.
Что это значит для людей, живущих с ВИЧ
Эта работа пока не предлагает исцеления, и препараты, блокирующие PD-1, остаются мощными средствами, которые целесообразно применять при серьёзных состояниях, таких как рак. Но исследование даёт важное доказательство того, что кратковременное снятие иммунных тормозов может вызвать быстрый, скоординированный противовирусный ответ, который измеримо уменьшает пул инфицированных ВИЧ клеток у некоторых людей на АРТ. Не менее важно то, что изложен набор иммунных сигнатур в крови, которые могут позволить врачам определить людей, наиболее склонных получить пользу от таких подходов, и разработать комбинированные стратегии, стимулирующие иммунную систему выявлять и устранять оставшиеся укрытия ВИЧ.
Цитирование: Talla, A., Azevedo, J.L.L.C., Latif, M.B. et al. Innate antiviral and immune functions associated with the HIV reservoir decay after anti-PD-1 therapy. Nat Med 32, 505–517 (2026). https://doi.org/10.1038/s41591-025-04139-y
Ключевые слова: резервуар ВИЧ, блокада PD-1, ответ интерферонов, иммунотерапия рака, антиретровирусная терапия